- Что такое кератопластика?
- Патология роговицы
- Причины заболеваний роговицы
- Пересадка роговицы: вчера и сегодня
- Как проходит подготовка к операции?
- Какие виды кератопластики бывают?
- Послеоперационный период
- Стоимость
Ежедневно в нашей практике мы встречаемся с тем, что каждый четвертый пациент приходит на прием с заболеванием роговицы. Более 10 миллионов людей во всем мире страдают заболеваниями роговицы. Патология роговой оболочки является одной из главных причин снижения зрения, слепоты и слабовидения.
Показания
В список показаний включаются патологии, которые не поддаются консервативной терапии. Кератопластика показана пациентам с:
- дистрофией роговицы (в том числе с минимальной толщиной);
- кератоконусом (как на ранних стадиях, так и на поздних, включая прогрессирующие);
- кератоглобусом;
- дистрофией Фукса;
- наличием рубцов на поверхности роговицы;
- повреждениями роговицы разного характера;
- язвами (ранами) роговой оболочки любого генеза;
- бельмами на глазах разной природы, влияющими на остроту зрения;
- буллёзной кератопатией, связанной с операциями, проведёнными по поводу удаления катаракты;
- врождёнными либо приобретёнными аномалиями строения глаза;
- дефектами травматического характера.
Каждое показание к проведению операции у конкретного пациента определяет доктор.
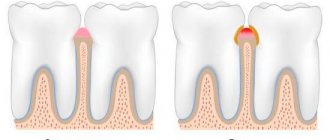
Патология роговицы
Роговица – уникальная оптически прозрачная линза, первая встречает агрессивную окружающую среду, проводит и особым образом преломляет лучи, участвует в поддержании формы глазного яблока. Несмотря на высокий регенераторный потенциал эпителиальных клеток роговицы, это абсолютно прозрачная структура, что достигается пассивным питанием этого органа, не имеющего собственных сосудов.
Именно этот удивительный орган зачастую подвержен огромному спектру заболеваний, рисков и опасностей, сопряженных с потерей этой беспрецедентной прозрачности: здесь и большое разнообразие наследственных форм дистрофий роговицы, сенильные дегенерации, травмы, ожоги, поствоспалительные изменения, последствия ятрогенных вмешательств, кератоконус и прочее. Результатом перечисленных заболеваний и их последствий является нарушение прозрачности, и, как следствие, стойкое снижение зрительных функций при абсолютно здоровых других оптических средах и хорошо функционирующей сетчатке.
Когда кератопластика противопоказана
В перечень противопоказаний включаются:
- беременность;
- лактационный период;
- воспалительные поражения разных отделов глаза (таких как роговица, склера, конъюнктива) инфекционной природы: увеиты, кератиты, склериты;
- врастание кровеносных сосудов в роговицу (в нормальном состоянии роговица глаза и все её ткани лишены кровоснабжения);
- хронические болезни в стадиях обострения (следует ожидать полной ремиссии);
- острые инфекции (нужно выждать одну-две недели после полного выздоровления пациента);
- заболевания аутоиммунного характера.
Важно! Все противопоказания и вероятные осложнения выявляются в ходе диагностики.
Разновидности
Существуют такие виды кератопластики:
- Сквозная (проникающая) операция
. При данном виде заменяют все слои роговицы пациента, включая эпителий, строму и эндотелий (задний слой эпителия, прилегающий к камере глаза). Сквозная кератопластика показана при патологических процессах, затрагивающих клетки всех тканей роговой оболочки. - Послойная
. При послойной методике осуществляется пересадка лишь отдельных участков роговицы. Трансплантируется не всё полотно, а отдельный слой или два (в отличие от сквозной кератопластики, при которой роговая оболочка отделяется насквозь).
Выделяют два вида послойной кератопластики:
- Передняя
. Послойная передняя кератопластика предполагает отсечение и последующую пересадку верхнего эпителия (первого слоя), а также в некоторых случаях основного слоя – стромы. Задняя выстилающая эпителиальная оболочка обычно остаётся нетронутой. - Задняя с иссечением заднего эндотелия
. Метод более сложен, но имеет меньше осложнений.
В зависимости от целей проведения выделяют следующие разновидности кератопластики:
- Терапевтическая операция необходима для восстановления структуры и улучшения состояния роговицы, часто проводится совместно с прочими вмешательствами (например, заменой хрусталика).
- Рефракционная (оптическая), необходимая для восстановления функций роговицы пациента и для нормализации рефракции – естественного преломления световых лучей, проходящих через роговую оболочку глаза.
- Пластическая пересадка позволяет восстановить роговицу локально или полностью при наличии на ней дефектов, но при сохранении функционирования и структуры.
- Косметическая пересадка. Операция необязательна, но осуществляется для трансплантации прозрачной роговицы, когда имеющаяся природная у пациента мутная (так происходит при полной слепоте).
К сведению! Отдельно выделяют кератопротезирование. Это пересадка комбинированного материала, изготовленного из донорских тканей и пластикового ригидного материала в центральной части. Подобные операции обычно проводятся для максимального укрепления роговицы, например, после прошлых неудачных кератопластик.
Вмешательства проводятся двумя способами: традиционным хирургическим и более современным и лазерным. Первый вариант требует высокого профессионализма и опыта врача, работающего с инструментами. Лазерный метод отличается максимальной точностью, поэтому позволяет осуществлять манипуляции любой сложности, вырезать участки по заданным индивидуальным параметрам пациента.
Особенности и преимущества кератолитиков
Кератолитик — это размягчитель кожи стоп на основе химических компонентов. При нанесении на кожу средство активно отшелушивает ороговевшие частицы эпидермиса, после чего их можно легко удалить с помощью пилки.
Главная особенность «жидкого педикюра» — процедура не требует замачивания ног в воде и применения режущих инструментов. Кератолитики эффективно действуют на сухой коже, не травмируют ее и возвращают гладкость при минимальных временных затратах.
Жидкий педикюр помогает справиться с такими проблемами, как:
- натоптыши;
- сухие мозоли;
- трещины;
- грубая ороговевшая кожа;
- гиперкератоз.
| Жидкий педикюр — безопасная процедура. Действие активных веществ направлено только на огрубевшие участки и не затрагивает здоровую кожу. При условии правильного использования, кератолитики не вызывают раздражение или аллергические реакции. Но при индивидуальной непереносимости компонентов средства и наличии повреждений кожи стоит с особой внимательностью отнестись к выполнению процедуры. |
Подготовительные мероприятия
Подготовка к рефракционной послойной или сквозной операции включает обследование пациента с целью оценки состояния его глаз и организма. Определяются показания и противопоказания, вид пересадки (сквозной или послойный). В целях диагностики врач назначает специализированные процедуры: биомикроскопию для проверки всех структур глаза, пахиметрию для измерения толщины, соскоб и биопсию оболочки для последующего микробиологического и бактериологического исследований. Также назначаются анализ крови (общий, на инфекции), осмотры терапевта и иных специалистов.
На этапе подготовки пациента также определяют поражённые области роговицы глаза, их диаметр, форму, объём и прочие параметры. Это необходимо для последующего формирования трансплантата нужных размеров. Если пациент рассчитывает на донорские ткани, его ставят в очередь. Срок ожидания зависит от нужных характеристик трансплантата. При выборе искусственного материала ожидание обычно менее длительное.
Подробные рекомендации по подготовке даст врач. Если пациент принимает препараты для разжижения крови, они могут быть временно отменены или заменены. В день операции нельзя принимать пищу. Предварительная госпитализация в стационар не потребуется.
Виды кератолитиков
Размягчители для пяток различаются по наличию действующих компонентов в составе и могут быть:
- щелочными;
- кислотными;
- с мочевиной.
Рассмотрим подробнее каждый вид.
Щелочные кератолитики
Это наиболее активный размягчитель, способный легко справиться с огрубевшей кожей, старыми мозолями, натоптышами на ногах. Щелочь быстро растворяет белки и липиды, из которых состоит эпидермис, поверхность кожи становится рыхлой и отмершие частицы без усилий удаляются пилкой для педикюра.
Щелочные кератолитики действуют довольно активно, поэтому использовать их следует осторожно и отдавать предпочтение проверенным производителям. Лосьон для удаления мозолей и натоптышей «Жидкий педикюр» от ARAVIA Professional — средство, которое максимально быстро справляется с проблемами стоп, возвращая коже гладкость, мягкость и ухоженный вид.
Кислотные кератолитики
Кератолитики на основе кислот
, как правило, используют для пилинга.
- Фруктовая кислота обновляет и увлажняет кожу.
- Салициловая оказывает противомикробное действие.
- Молочная помогает уменьшить проявления гиперкератоза.
Но кислоты действуют только на поверхности эпидермиса, они не способны проникать в более глубокие слои и не смогут справиться со слишком огрубевшей кожей.
Кератолитики на основе мочевины
Средства с мочевиной
вызывают денатурацию белка, то есть под влиянием действующего вещества нарушаются и растягиваются межклеточные связи. Ороговевший слой эпидермиса сильно размягчается, но чтобы удалить его, придется приложить определенные усилия, активно обрабатывая кожу пилкой.
Важно учитывать, что при использовании кератолитика с высоким содержанием мочевины (выше 20%) кожа будет быстро терять влагу и сильно пересыхать. Поэтому наносить такое средство следует только на проблемные участки кожи с сильным огрубением и лучше доверить это профессионалу.
Материалы для пересадки
Сквозная или послойная операция осуществляется с использованием либо донорских тканей, либо синтетических материалов (искусственных). Последний вариант начал применяться относительно недавно, только в 21-ом веке. Он имеет более высокий уровень приживаемости и минимальные риски отторжений.
Забор тканей производится у донора либо посмертно в течение 24-х часов, либо после констатации гибели мозга при сохранении сердечной деятельности. Для получения донорского трансплантата подходят здоровые пациенты без тяжёлых заболеваний. Не используются ткани младенцев и пожилых людей в возрасте старше 70-и лет.
Пересадка роговицы: вчера и сегодня
История проведения кератопластики – операций по пересадке роговицы – достаточно масштабна, офтальмологи в течение нескольких столетий работали над подобной задачей. Первая успешно проведенная пересадка роговицы была выполнена 7 декабря 1905 года Эдуардом Цирмом. Глубоко внедрил эту технологию в 1930-е годы в СССР офтальмолог Владимир Филатов.
В настоящее время в различных видах пересадки роговицы нуждается все больше пациентов с одной стороны ввиду увеличения разнообразия патологии роговицы, с другой стороны – ввиду технологического совершенствования медицинской помощи в этом аспекте. Необходимость проведения подобного вмешательства экспоненциально растет.
В настоящее время подобные операции высокотехнологичны и проводятся с использованием оборудования последнего поколения, занимают 20-30 минут. Проводятся как под местной, так и под общей анестезией. Послеоперационный период характеризуется минимальными неприятными ощущениями и, в случае послойной кератопластики, минимальным послеоперационным периодом в течение нескольких дней.
Материалом для кератопластики служат роговично-склеральные лоскуты – медицинские изделия, помещенные в особую консервирующую среду.
Ход операции
Рефракционная пересадка (как сквозная, так и послойная) сложнее прочих направлений офтальмологической хирургии. Проведение операции, которое можно просмотреть на видео, включает такие этапы:
- Пациент усаживается на кресло или ложится на кушетку, фиксирует голову на специальном держателе;
- Проводится анестезия. Обычно применяются местные анестетики в каплях, но по просьбе пациента (или если есть прямое показание) хирург может провести операцию и под общим наркозом;
- Устанавливается расширитель для век;
- Врач приступает к операции, начинает выполнять манипуляции. При рефракционной лазерной кератопластике действия выполняются лучом лазера. При традиционном хирургическом методе разрезы делаются тонким скальпелем или специальным вакуумным либо ручным трепаном. Сквозная кератопластика предполагает рассечение роговицы глаза насквозь. При послойной пластике роговая оболочка рассекается на половину или три четверти, затем кератомом расслаивается;
- Затем иссечённая зона убирается, осуществляется пересадка донорского либо синтетического материала;
- Накладываются синтетические деликатные крестообразные непрерывные швы по краям прочной нитью;
- Иногда для защиты глаза устанавливается специальная лечебная линза;
- Закапывается местный антибиотик.
Длительность составляет от 40-60 минут до нескольких часов (в зависимости от сложности). Проведение операции может осуществляться в амбулаторных условиях без госпитализации. В таком случае после оценки результатов и состояния при отсутствии проблем (если всё прошло легко и без осложнений) пациент может отправляться домой. Если вмешательство было сложным, прооперированный какое-то время остаётся в стационаре.
Реабилитация
Период реабилитации довольно сложный и длительный. Сроки и скорость восстановления зрительных функций пациента зависят от изначальной патологии органа, успешности приживления, опыта врача, общего состояния здоровья и других факторов. Полное заживление происходит в течение года. Швы снимают не ранее чем через полгода. В первые месяцы возможно ухудшение зрения, которое постепенно восстанавливается.
Во время реабилитации действуют некоторые ограничения:
- В первые 7-14 дней глаза нельзя мочить.
- Избегание любых загрязнений.
- Нужно исключить механические воздействия.
- Защита от ультрафиолета при выходе на улицу.
- Снижение нагрузки на глаза. Следует меньше читать, работать за компьютером, использовать гаджеты.
- Ограничение любых нагрузок в первый месяц, а тяжёлых физических – до полного заживления (в течение года).
- Регулярные посещения врача.
- Отказ от посещения бань, бассейнов, саун в течение года.
- Рефракционный метод коррекции очками.
Более подробные и чёткие указания даст хирург.
Послеоперационный период
В послеоперационном периоде важно соблюдать все рекомендации лечащего врача! Как правило, рекомендуется нестрогий постельный режим в течение 2-3-х дней, ограничение физических нагрузок. В качестве послеоперационной местной терапии обычно назначаются антибиотики, кератопротекторы с первого дня; позднее, со 2-3-го дня офтальмолог дополнит схему лечения стероидными и нестероидными противовоспалительными препаратами.
Длительность, интенсивность и схема лечения зависит от вида кератопластики и индивидуальных особенностей течения послеоперационного периода. В случае проведения сквозной кератопластики швы снимаются через несколько месяцев после операции.
Важно помнить! Своевременное обращение к офтальмологу позволит Вам сохранить зрение! Современные возможности кератопластики позволяют нам достичь максимально возможного результата и минимизировать риск осложнений.
Возможно ли осложнение
Осложнение может возникнуть, и его развитие обычно обусловлено врачебными ошибками, несоблюдением данных хирургом рекомендаций, а также индивидуальными особенностями организма человека.
Может возникнуть одно осложнение или сразу несколько из следующего списка:
- отторжение материала, сопровождающееся болевым синдромом, отёчностью, помутнением, выделениями (возникает редко – в 5-25% случаев, обычно в течение первого месяца, реже – на протяжении полугода);
- длительное заживление и восстановление;
- повышение внутриглазного давления (вплоть до глаукомы);
- бактериальные или грибковые инфекции;
- катаракта;
- кератоконус;
- несостоятельность, расхождение швов;
- воспаления разных отделов глаза;
- выпадение радужки, смещение хрусталика.
Если возникло какое-либо осложнение, требуется незамедлительно показать прооперированный глаз хирургу. Так, при отторжении следует по назначению врача каждый день по несколько раз местно применять глюкокортикостероиды. При инфицировании назначаются антибактериальные капли. Иногда требуется повторное вмешательство.
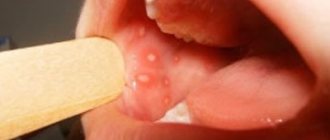
Лекарства для лечение вирусных заболеваний слизистой оболочки рта
I. Средства обезболивания
В первую очередь для лечения ребенка, больного острым и рецидивирующим герпетическим стоматитом, с целью снятия или ослабления болезненных симптомов в полости рта применяется доступное и очень эффективное обезболивающее средство — анестезиновая мазь для смазывания слизистой оболочки рта перед едой и обработки полости рта.
II. Специфические противовирусные средства местной терапии
- Бонафтоновая мазь —
0,5%. Антивирусная активность проявляется во влиянии на процессы размножения ВПГ. Смазывать слизистую оболочку рта 3-4 раза в день после еды. - Теброфеновая мазь
— 0,25 и 0,5%. Оказывает противовирусное действие за счет способности подавлять рост вирусов. Мазь эффективна при лечении острого и рецидивирующего герпетического стоматита, а также действует против вируса гриппа и аденовирусной инфекции. Рекомендуется смазывать слизистую оболочку 3-4 раза в день.
- Флореналевая мазь
— 0,5%. Обеспечивает высокую нейтрализующую активность в отношении ВПГ. Раздражающего действия на слизистую оболочку не оказывает; смазывают слизистую 2-4 раза в день.
- Адималевая мазь —
0,5%. Имеет высокую нейтрализующую активность против вируса гриппа и ВПГ.
- ДНКаза —
1% раствор, обладающий способностью препятствовать внутриклеточному размножению ДНК-содержащих вирусов. Выпускается во флаконах 25-50 мг. Содержимое необходимо растворить перед употреблением в 5 мл изотонического раствора натрия хлорида.
- Оксолиновая мазь
— 0,25%. Наиболее широко используемая мазь с противовирусным эффектом. Вирулицидное действие мази особенно проявляется по отношению к вирусу гриппа, аденовирусу, в меньшей степени — к ВПГ.
- Риодоксоловая мазь
— 0,25 и 0,5%. Оказывает противовирусное и противогрибковое действие, обладает вируснейтрализующей активностью по отношению к вирусу гриппа и герпеса. При возможных побочных явлениях (жжение, гиперемия слизистой оболочки) препарат отменяют. Смазывают слизистую оболочку тонким слоем 1-3 раза в день.
- Алпизориновая мазь
— 2,5%; линимент алпизарина — 5%. Обладает высокой активностью против ДНК-содержащих вирусов. Для лечения пораженных участков кожи применяется 5% мазь алпизарина, при поражении слизистой оболочки рта — 2% мазь с нанесением 4-6 раз в день. Препарат характеризуется хорошей всасываемостью, противовоспалительным действием, высоким химиотерапевтическим индексом. Обладает иммуностимулирующим свойством в отношении клеточного иммунитета. По сравнению с бонафтоном алпизарин менее токсичен.
- Госсипол
— 3% линимент. Оказывает противовирусное действие, слабо активен в отношении грамположительных микроорганизмов. Линимент госсипола выпускается в баночках по 20 г. Отмечается хорошая переносимость препарата.
- Мегосиновая мазь
— 5%. Является синтезированным из госсипола препаратом, имеет вирулицидную активность в отношении ВПГ, индуктор интерферона, препарат хорошо зарекомендовал себя при лечении рецидивирующего герпетического стоматита.
Препараты интерферона. Интерферон в ампулах по 500 ЕД/мл активно подавляет репродукцию большинства известных вирусов, что препятствует развитию инфекционного процесса. Характеризуется безвредностью, отсутствием побочных действий и аллергических реакций. Применяется при лечении и профилактике острого и рецидивирующего герпетического стоматита, вирусных бородавок у детей.
- Водный раствор лейкоцитарного человеческого интерферона для закапывания в полость носа и рта — 3-5 капель в день после еды.
- Интерфероновую мазь на основе винилина приготавливают по прописи: интерферон — 2,0 х 10 МЕ/г; анестезин — 0,1; винилин — 10,0. Перед применением тщательно размешать. Показаниями к применению интерфероновой мази являются все формы вирусной инфекции у детей.
- Зовиракс (ацикловир)
действует избирательно на клетки, инфицированные ВПГ, и на полимеразу ДНК вирусов. Имеет низкую токсичность для клеток, не зараженных вирусом. Обладает иммуностимулирующим свойством, оказывает противорецидивное действие. Применяется при герпетическом стоматите, офтальмогерпесе в виде 3% мази на мягкой парафиновой основе, при герпесе губ в виде 5% крема на белой водной кремообразной основе. Препарат наносят 5 раз в день в течение 5 дней. Лечение рекомендуется начинать в продромальном периоде.
Средства, стимулирующие интерфероно-образование в организме. Одним из наиболее простых способов является УФО.
- Полудан
обладает способностью стимулировать выработку эндогенного интерферона, оказывает противовирусное действие. Применяется как глазные капли. Содержимое ампулы (0,0002 г) необходимо растворить в 2 мл дистиллированной воды и закапывать 6-8 раз в сутки.
III. Лекарственные препараты местного симптоматического действия
Антисептическая обработка слизистой оболочки рта показана при запущенных и тяжелых формах болезни и предшествует использованию противовирусных препаратов. В стоматологии для антисептической обработки широко используются антимикробные средства. К ним относятся: 1% раствор сангвиритрина; 0,5% раствор этония; 0,5% раствор мефенамината натрия и др. Антисептический, противовоспалительный, обезболивающий эффект имеют новые препараты-аэрозоли. Однако их применение у детей не всегда желательно из-за содержания фреона, охлаждающего эффекта, возможных аллергических реакций, а также из-за испуга, который они нередко вызывают у малышей.
- Пропосол.
В состав входит прополис, обладающий противовоспалительным, дезинфицирующим, аналгезирующим и противовирусным свойствами. Необходимо применять при отсутствии аллергии на продукты пчеловодства.
- Каметон
— аэрозольный комбинированный препарат, содержащий хлорбутанолгидрат, камфору, ментоловое, эвкалиптовое, вазелиновое масла и фреон.
- Девовинизоль
состоит из левомицетина, винилина, линетола, цитраля и спирта этилового. Обладает свойствами антибиотика широкого спектра — левомицетина и противовоспалительными свойствами составляющих его компонентов. Противопоказан при непереносимости левомицетина и устойчивости микрофлоры к нему.
- Ливиан
— противовоспалительный, дезинфицирующий и кератопластический препарат, имеющий комбинированный состав (линетол, анестезин и др.).
IV. Протеолитические ферменты
Обладают выраженным антисептическим и протеолитическим свойствами. Помимо основного некролитического действия ферменты усиливают и восстанавливают фагоцитарную активность нейтрофильных лейкоцитов и фибробластов, что способствует быстрому течению процессов регенерации. Для эффективного очищения пораженной слизистой оболочки от некротических масс применяются трипсин, химотрипсин, химопсин, растворы ДНКазы, ронидазы, террилитина, гигролитина.
- Трипсин
— протеолитический фермент, оказывающий выраженное противовоспалительное действие. Выпускается в ампулах, содержащих по 0,01 и 0,005 г трипсина. Содержимое ампулы растворяется перед употреблением в 5 мл дистиллированной воды.
- Химотрипсин
— протеолитический фермент поджелудочной железы. По действию близок к трипсину и имеет те же показания к применению. Выпускается в ампулах по 0,01 и 0,005 г. Содержимое ампулы растворяют в 5 мл изотонического раствора натрия хлорида.
V. Кератопластические средства
В период наступления эпителизации назначаются кератопластические вещества, ускоряющие процессы заживления элементов поражения. Из симптоматических средств, способствующих эпителизации, используют 1% масляный раствор цитраля, масло шиповника, мазь алоэ, каротолин, масляный раствор витамина А, солкосерил (желе и мазь), а также аэрозоли алазоль и инозоль. Все препараты применяются в виде аппликаций 3-4 раза в день.
- Солкосерил
— комбинированный препарат, состоящий из солкосерила, полидоканола и основы мази. Действие мази основано на способности активировать фибринолизин, ускорять рост фибробластов, повышать энергообмен в тканях и уменьшать отечность. Выпускается в виде мази и желе для смазывания слизистой оболочки.
- Масло шиповника, облепиховое масло, каротолин и масляный раствор витамина А — используют для аппликаций и смазывания слизистой оболочки.
VI. Препараты общей терапии Препараты общей специфической и неспецифической противовирусной и иммунной терапии.
- Бонафтон
— таблетки по 0,1 и 0,25 г; принимают внутрь, не разжевывая, через час после еды по 1 (0,25 г) табл. 5 раз в день; курс лечения 5 дней. Препарат наиболее эффективен при сочетанном применении с местными противовирусными средствами. Возможны побочные явления: головная боль, диспепсия.
- Алпизарин
выпускается в виде таблеток по 0,1 г. Препарат хорошо всасывается, проявляет антивирусную активность благодаря ингибирующему действию на репродукцию ВПГ, имеет высокий иммунотерапевтический индекс, стимулирует клеточный иммунитет. Применение препарата с первых дней заболевания дает положительный терапевтический эффект.
Таблетки алпизарина принимают внутрь независимо от приема пищи. Взрослым назначают по 0,1 г, курс лечения 10-15 дней; детям — по 1/2табл. 3 раза в день в течение 7 дней. Рекомендуется применять в сочетании с местным лечением.
- Зовиракс (ацикловир)
имеет выраженную противогерпетическую активность. Эффективен у больных герпесом с иммунной недостаточностью различного генеза. Зовиракс для внутреннего введения выпускается во флаконах, содержащих 250 мг стерильного ацикловира. Раствор необходимо приготавливать непосредственно перед употреблением, добавив 10 мл изотонического раствора натрия хлорида. Доза для детей рассчитывается на площадь поверхности тела в соответствии с инструкцией по применению препарата.
- Интерферон
оказывает ингибирующее влияние на широкий крут вирусов. Механизм противовирусного действия заключается в его проникновении в клетку с последующим синтезом антивирусного белка, который предотвращает или подавляет размножение вирусов.
Применяется как противорецидивное средство. Не имеет противопоказаний, выпускается в ампулах по 500 ЕД/мл. Способ применения: внутримышечно по 1 мл через 3-4 дня, курс — 4-5 инъекций.
- Реаферон
— отечественный препарат, используется для терапии различных вирусных заболеваний: гепатита В, гриппа и его осложнений, офтальмогерпеса и герпеса гениталий. Лечение реафероном при поражении вирусом у детей проводится по следующей схеме: внутримышечное введение по 500 000 ЕД 1 раз в день. Курс — 5 инъекций с интервалом 1-2 дня. После 1-го курса терапии в случае неоднократного рецидивирования и отсутствия тенденции к улучшению состояния в течение 5-6 мес. назначается повторный курс по той же схеме.
После лечения реафероном у большинства детей наблюдается положительный терапевтический эффект. Дети хорошо переносят препарат, побочных явлений и аллергических реакций не наблюдается. При непрерывно рецидивирующей форме герпетического стоматита у детей в течение 1-2 мес. происходит постепенное снижение выраженности симптомов общего и местного характера, вплоть до полного исчезновения. Реаферон способствует прерыванию перманентного течения заболевания, увеличению ремиссии, в ряде случаев — к клиническому выздоровлению.
- Декарис (левамизол)
избирательно стимулирует регуляцию функции Т-лимфоцитов, играет роль иммуномодулятора, усиливая реакцию клеточного иммунитета. При лечении детей с рецидивирующим герпетическим стоматитом способствует предупреждению рецидивов. Назначают детям по 50 мг после еды однократно по рекомендации педиатра. Побочных явлений при однократном применении не отмечается. Принимают в виде таблеток по 1/2 табл. в день в течение 3 дней с перерывом 5 дней между циклами. Всего на курс лечения — 2-3 цикла.
Где проводят кератопластику
Рефракционный метод коррекции посредством кератопластики проводят в специальных офтальмологических центрах, расположенных в Москве и других российских городах. И важно выбрать клинику с безупречной репутацией, многочисленными положительными отзывами, с лицензией на осуществление медицинской деятельности. Также центр должен быть оснащён современным новым оборудованием.
Уделяйте внимание и выбору хирурга:
он должен иметь очень большой опыт, высокую квалификацию и необходимые навыки владения методикой кератопластики. Настолько сложные операции проводят не все врачи.
В нашей оборудованной современной клинике принимают больных с любыми заболеваниями глаз. У нас работают опытные и талантливые профессионалы. Центр оснащён всем необходимым оборудованием. Вы можете записаться на приём и получить консультацию, а также квалифицированную помощь.
Операция кератопластики позволяет восстановить структуру роговой оболочки глаза или даже вернуть зрение. Если у вас есть патологии роговицы, обращайтесь в клинику: возможно, вам необходима именно пересадка.