Невролог (алголог)
Василенко
Марина Геннадьевна
Стаж 26 лет
Руководитель Центра лечения боли, врач-невролог-алголог , член общества неврологов и нейрохирургов, Российского общества по изучению боли, Ассоциации междисциплинарной медицины, International Association for the Study of Pain (IASP)
Записаться на прием
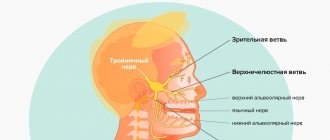
Тройничный нерв – это самый крупный из 12 черепных нервов, в частности, их пятая пара. Он относится к нервам смешанного типа, включает очень чувствительные волокна. Подобное название обусловлено тем, что нерв делится на три ветви, обеспечивающие подвижность и чувствительность лица, слизистых рта и зубов. Это глазная, верхне- и нижнечелюстная ветви.
Воспаление тройничного нерва – серьезная патология, вызывающая сильные боли в области лица. Иначе она называется невритом. В свою очередь, невралгия – это боль по ходу тройничного нерва. Она может выступать как самостоятельное нарушение чувствительности, но часто сопровождает именно воспаление, т.е. неврит.
Симптомы и признаки
Острая невралгия тройничного нерва вызывает внезапную и очень сильную боль по ходу нервного волокна. Она проявляется приступами, носит простреливающий и жгучий характер. В среднем длительность приступа составляет до 3 минут, примерно у 7% пациентов она длится до 3 дней. За сутки их число может достигать 200.
Боль при невралгии тройничного нерва может наблюдаться в разных частях лица. Все зависит от того, какая ветвь нерва была поражена:
- если верхнечелюстная – в области лицевых мышц, верхней челюсти и носа.
- нижнечелюстная – боль будет напоминать зубную.
- глазная – в области висков, лба и над бровями.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения. Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль в мышцах.
У вас появились симптомы невралгии тройничного нерва?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Симптомы невралгии
- Лицевая боль (прозопалгия). Характерный признак невралгии. Острая и внезапная, напоминающая удар тока. Обычно длится от 5 до 15 секунд, носит приступообразный характер и может проявляться в любой момент. В периоды ремиссии количество приступов сокращается. Чаще всего болевые ощущения возникают в области скул и нижней челюсти (как справа, так и слева), могут локализоваться практически на всех участках лица.
- Нарушение чувствительности. Тяжелая форма невралгии может привести к частичной или полной потере чувствительности кожных покровов.
- Нервный тик века (нистагм), спазмы и подергивание мимических мышц.
- Нарушение координации и моторики — более редкие проявления тяжелой формы заболевания.
- Головные боли, повышение температуры, озноб и слабость — синдромы, вызванные вирусами и инфекциями.
Причины возникновения и факторы риска
Невралгия ветви тройничного нерва – заболевание с множеством возможных причин развития. В первую очередь это сдавливание сосудами: смещенными артериями или венами. Также воспаление могут провоцировать нарушения обмена веществ и заболевания, которые с ними связаны. Это сахарный диабет, подагра и прочие подобные патологии.
Существуют и другие возможные причины невралгии тройничного нерва:
- воспаления, возникшие при лечении зубов;
- переохлаждение (общее или лицевой области);
- психические нарушения;
- гнойные заболевания костей челюстей или черепа;
- заражение организма глистами;
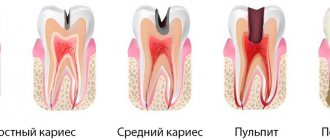
- хронический кариес или синусит;
- инфекционные и вирусные заболевания (герпес, аденовирусы, эпидемический паротит, туберкулез легких, опоясывающий лишай);
- очень сильная аллергия;
- опухоли головного мозга;
- воспаления наружного, среднего или внутреннего уха;
- рассеянный склероз;
- слишком узкий канал лицевого нерва от рождения;
- травмы или операции на височной кости.
Причины
Лицевой неврит возникает под действием следующих этиологических факторов:
- у 15% пациентов это повреждение ветвей нерва при хирургических вмешательствах на среднем ухе, сосцевидном отростке, а также связанное со средним отитом и другими поражениями органа слуха, например, холестеатомой;
- в редких случаях заболевание вызвано инфекцией – вирусом герпеса (синдром Ханта), паротита, полиомиелита, гриппа, а также болезнью Лайма, передающейся через укусы клещей;
- в 75% случаев причину неврита лицевого нерва установить не удается, в этом случае говорят о параличе Белла, который обостряется после переохлаждения и при простудных заболеваниях.
Среди других причин можно отметить травму головы, операцию на слюнной железе, удаление невриномы слухового нерва.
Возможные осложнения
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофия жевательных мышц;
- снижение чувствительности пораженной области;
- сикинезия (содружественные движения, при которых один нерв управляет многими мышцами);
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
Топический диагноз
Топическая диагностика НЛН основана на различном его строении на разных уровнях, поэтому изменение нерва, проксимальнее отхождения определенной ветви, вызывает потерю соответствующей функции, а при дистальном изменении функция сохраняется. На этом основана диагностика невропатии на протяжении канала лицевого нерва, где от нерва отходят три ветви: большой каменистый нерв, дающий волокна к слезной железе, стременной нерв, иннервирующий стременную мышцу, и барабанная струна, обеспечивающая вкусовую иннервацию передних 2/3 языка. Определение степени невропатии основывается на выявлении полного или частичного выпадения функций лицевого нерва и динамике развития симптомов.
Нарушения двигательной функции нерва можно определить визуально по асимметрии лица. При значительном повреждении нерва развивается картина периферического паралича: лицо маскообразное, опущен угол рта, глазная щель раскрыта, бровь опущена, неподвижна.
Для определения вегетативной функции лицевого нерва исследуют функции слезо- и слюноотделения. Слезоотделение исследуют с помощью теста Ширмера (ленточки фильтровальной или лакмусовой бумаги вводят в нижний свод конъюнктивы глаза исследуемого, в результате чего возникает слезотечение; по длине намокшей бумаги в миллиметрах определяется интенсивность слезоотделения). Слюноотделение исследуют путем радиометрического определения концентрационной способности слюнных желез и определения интенсивности слюноотделения по количеству полученной слюны (в то время, пока исследуемый пациент сосет дольку лимона, в течение минуты собирают раздельно слюну из предварительно катетеризированных правого и левого околоушных протоков). Исследование вкусовой чувствительности на передних 2/3 языка проводят методом химической густометрии, при которой определяются пороги основных вкусовых ощущений (сладкого, соленого, кислого и горького) с помощью нанесения на язык соответствующих растворов.
Когда следует обратиться к врачу
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к врачу, поскольку она может быть признаком другого серьезного заболевания. В лечении неврологических патологий крайне важна точная и своевременная диагностика. Этим занимается невролог, к которому вы можете записаться в нашей клинике в центре Москвы. Специалист знает не только, как снять невралгию тройничного нерва, но и как правильно ее диагностировать, чтобы в дальнейшем назначить эффективное лечение.
Дифференциальный диагноз
Паралич мимической мускулатуры установить не трудно, сложнее дифференцировать первичную НЛН c вторичной. Сочетанная невропатия лицевого и других черепных нервов (нарушение чувствительности на лице, слабость жевательных мышц, шум в ухе, снижение слуха, глазодвигательные и вестибулярные расстройства), пирамидные и другие проводниковые нарушения указывают на вторичный характер заболевания. Во всех случаях НЛН должно быть произведено отоневрологическое обследование. Отиты особенно хронические, могут сопровождаться НЛН в канале. На первичную невропатию могут указывать острое развитие заболевания, связь его возникновения с охлаждением – в отдельных случаях после ангины, гриппа. Для выявления ранних признаков контрактур проводят исследование состояния электровозбудимости лицевого нерва.
Важно дифференцировать идиопатическую НЛН c корково-ядерными нарушениями и исключить вторичные формы лицевой невропатии. Идиопатическая НЛН обычно односторонняя. В большинстве случаев ПММ грубый и одинаково выражен во всех мышцах. Отсутствие пареза круговой мышцы глаза и мышц лба (либо очевидное преобладание слабости мышц нижней половины лица) предполагает корково-ядерные нарушения, которые также сопровождаются девиацией языка и, как правило, более или менее выраженными двигательными нарушениями или повышенными рефлексами и пирамидными знаками в ипсилатеральных конечностях. Надбровный рефлекс при центральных ПММ не выпадает. Кроме того, в случае корково-ядерных нарушений возможна диссоциация между произвольными и эмоционально регулируемыми (улыбка, смех, плач и др.) сокращениями лицевой мускулатуры. Например, при преимущественно корковых нарушениях у пациента может быть выраженная асимметрия лица при произвольном оскале зубов, в то время как при смехе лицо практически симметрично (при глубоких субкортикальных очагах возможна обратная ситуация).
Частичный ПММ (например, слабость только круговой мышцы глаза или щечной мышцы) для идиопатической НЛН нехарактерны. Большинство таких случаев связано с опухолями околоушной железы (или другими объемными процессами в данной области), вызывающими компрессию отдельных ветвей лицевого нерва.
Дифференциальный диагноз при НЛН следует проводить с болезнью Лайма и синдромом Мелькерссона–Розенталя. Болезнь Лайма – частая причина НЛН в эндемичных областях. Хотя НЛН является одним из наиболее частых клинических проявлений при лаймской болезни, ее редко наблюдают в качестве единственного проявления заболевания, чаще присутствуют и другие симптомы (интоксикация, кожные высыпания, изменения суставов). Имеют значение и данные эпидемиологического анамнеза (пребывание в эндемичной зоне, укус клеща или возможность такового). Диагноз подтверждают с помощью серологических исследований (иммуноферментного анализа).
Синдром Мелькерссона–Розенталя – рецидивирующая НЛН (часто со сменой стороны поражения) в сочетании со складчатым языком, гранулематозным хейлитом, отеком лица и губ. Синдром обусловлен ангиотрофическим отеком, вызывающим сдавление нерва в канале. После каждого эпизода наблюдается спонтанное, но, как правило, неполное восстановление функции мимических мышц. Предполагается аутосомно-доминантное наследование.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом уже на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой симметричности в состоянии покоя и при попытке улыбнуться. Также в процессе консультации врач может провести дополнительные тесты, попросив пациента зажмурить глаза, сложить губы трубочкой, нахмурить брови и пр.
Лабораторная и инструментальная диагностика невралгии тройничного нерва включают следующие обследования:
- общие анализы крови и мочи;
- компьютерная (КТ) и магнитно-резонансная томография (МРТ);
- рентгенография придаточных пазух носа;
- панорамная рентгенография полости рта;
- электронейромиография для определения локализации воспаления.
Симптомы
Общий характерный признак заболевания — обездвиживание и перекос части лица, при котором оно превращается в малоподвижную или полностью неподвижную маску. Дополнительные симптомы зависят от того, в каком месте возникло воспаление.
Лицевой нерв относится к парным нервам, при отхождении от головного мозга он разделяется на две симметричные ветви. Одна из них отвечает за иннервацию правой стороны, а другая — за иннервацию левой стороны лица.
Как правило, воспаление поражает только одну из двух симметричных частей, поэтому симптомы неврита почти всегда имеют односторонний характер. Сокращения мимических мышц становятся затрудненными или невозможными, это проявляется при попытке нахмуриться, улыбнуться, закрыть глаз или поднять бровь. Лицо становится перекошенным, асимметричным.
Угол рта и край глаза опускаются, разглаживается носогубная складка. При попытке сомкнуть веки глазное яблоко поворачивается кверху (паралич Белла). При попытке сомкнуть веки, между ними остается щелка, это называется лагофтальмом или «заячьим глазом».
Поскольку лицевой нерв состоит главным образом из двигательных волокон, его воспаление проявляется мышечными симптомами. Чувствительные, болевые симптомы (в виде невралгии) для такого неврита не характерны.
Тем не менее, в состав общего нервного кагала входит промежуточный нерв, который состоит из чувствительных волокон и обеспечивает ощущение вкуса крайними двумя третями языка, а также работу слюнных желез. Поэтому при неврите лицевого нерва возможны такие симптомы, как нарушение, частичная потеря вкуса, усиленное слюноотделение (слюнотечение).
Другой возможный симптом — нарушение работы слезной железы, сухость глаза или слезотечение. Возможно сочетание двух этих симптомов — так называемые «крокодильи слезы», когда глаз обильно увлажняется при еде, а в остальное время остается сухим (синдром Богорада).
Парез или паралич лица обычно развивается в течение суток после появления боли за ухом — первого признака неврита. При развитии заболевания возможны такие симптомы, как снижение слуха или непереносимость громких звуков (гиперакузия).
Боль в ухе при неврите может отдавать в затылок, висок, сопровождаться нарушением координации, головокружением, тугоухостью. Комплекс этих симптомов называется синдромом Ханта.
Нарушение иннервации наружной глазной мышцы при неврите лицевого нерва проявляется сходящимся косоглазием. Наряду с характерными признаками воспалительного поражения лицевого нерва могут наблюдаться симптомы сопутствующих заболеваний, например, стреляющие боли в ухе при отите. Или симптомы нарушения мозгового кровообращения при атеросклерозе.
С точки зрения тибетской медицины, воспаление лицевого нерва, как и другие невриты, невропатии, относится к расстройствам управляющей основы Ветер (Рлунг — тиб.). Это легкая и холодная основа, которая оказывает большое влияние на другие управляющие системы организма.
Ее расстройство обычно проявляется не только локальными симптомами (невралгией, онемением, парезом, параличом), но также нарушениями со стороны обмена веществ, иммунной, сердечно-сосудистой, дыхательной, пищеварительной, выделительной, репродуктивной систем, а также гормональной регуляции.
Санжижапова Августина Дондоповна Врач-рефлексотерапевт, невролог Стаж 39 лет
Лечение
Лечение воспаления тройничного нерва проводится в зависимости от степени выраженности симптомов. Сначала назначается консервативная терапия. Если она не помогает, врачи прибегают к хирургическим методам. Их суть заключается в устранении причины невралгии. Это может быть сдавливание нерва сосудом. Хирургическое лечение проводится методом радиочастотной деструкции, микрососудистой декомпрессии или чрескожной операции.
Какие препараты для лечения невралгии тройничного нерва наиболее эффективны:
- антибиотики. Назначаются при инфекционной природе заболевания;
- глюкокортикостероиды. Снимают сильное воспаление в организме;
- нестероидные противовоспалительные препараты (НПВС). Способствуют угнетению воспалительных процессов;
- обезболивающие. Снимают болезненность в лицевых мышцах;
- миорелаксанты.
Для улучшения обменных процессов в нервной ткани пациенту назначают витамины группы B. Как снять острую боль при невралгии тройничного нерва:
- использовать противосудорожные препараты;
- обеспечить физический покой, лучше – постельный режим;
- нанести на место локализации боли противовоспалительную мазь или сделать согревающий компресс.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
- Ультразвук
- Лазерное облучение крови
- Электрофорез лекарств
- Микроволновая терапия
- Воздействие электричеством ультравысокой частоты
- Озокеритолечение
- Миоэлектростимуляция
- Дарсонвализация
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
- Маски из глины или парафина
- Иглоукалывание
- Рефлексотерапия
- Уколы для устранения мышечных нарушений
- Лечебные ванные
- Тейпирование – натяжение лица при помощи лейкопластырей
- Иммуносорбация – очистка крови от антигенов и антител
- Биоуправление – тренировка мышц лица
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
- Закрыть глаза
- Поднять брови вверх
- Нахмуриться
- Прищуриться
- Улыбнуться с закрытым ртом
- Улыбнуться с открытым ртом
- Надуть щеки
- Втянуть их обратно
- Посвистеть
- Расширить ноздри
- Свернуть губы трубочкой
- Поднять верхнюю губу и вернуться в исходное положение
- Опустить нижнюю губу и вернуться в исходное положение
- Набрать в рот воды
- Прополоскать ротовую полость
- Закрыть рот
- Водить кончиком языка по деснам
- Двигать языком вправо и влево
Домашние средства лечения
Перед тем как лечить невралгию тройничного нерва в домашних условиях, необходимо проконсультироваться с врачом, поскольку многие средства могут только усугубить ситуацию. Если специалист разрешит, допускается использовать и различные домашние рецепты.
По рекомендациям при невралгии тройничного нерва стоит употреблять внутрь или смазывать пораженную сторону березовым соком. В сутки необходимо пить 4-5 стаканов. Облегчить боль поможет нагретая гречка, сложенная в хлопчатобумажную ткань. Компресс делают 2 раза в день, выдерживая его на месте воспаления вплоть до остывания. В домашних условиях полезно выполнять массаж больной области: растирать, поглаживать и слегка разминать место воспаления.
Снятие боли при невралгии затылочного нерва
Поражение нервных волокон шейного сплетения — это заболевание возникает чаще всего из-за комплекса дистрофических нарушений в суставных хрящах (шейный остеохондроз). Стреляющая острая боль, проявляющаяся приступообразно, идёт от шеи к затылочной части головы. Снять её помогает настойка тимьяна. Для этого 50 г чабреца заливают 100 г водки и настаивают 5 дней. Принимают внутрь по 15 капель готового раствора, предварительно разведя его в 100 г воды, трижды в день.
Для наружного применения используют масло, изготовленное из шишек и молодых побегов пихты. Масло втирают с помощью марлевого тампона в локальное место боли 6–8 раз в сутки. Для этих же целей подойдёт настой алтейного корня, который готовят так: 10 г сырья измельчают и заливают 1 ст. тёплой воды, затем настаивают 6–8 часов. Отваром смачивают мягкую салфетку и накладывают на то место, где максимально ощущается боль. Сверху накладывают утепляющую повязку.
Мифы и опасные заблуждения в лечении
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва. На самом деле это неверный подход, поскольку болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только временный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Поэтому нельзя злоупотреблять лекарственными средствами. Они лишь снимают симптомы невралгии, а ее причину может выявить только квалифицированный специалист.
Лечение невралгии
Лечение невралгии – процесс длительный и непростой, но медики Клиники боли ЦЭЛТ знают, как провести его с максимальным положительным эффектом. Для этого применяется два метода лечения.
Консервативный метод лечения невралгии
Консервативное лечение предусматривает приём лекарственных средств:
- спазмолитиков;
- антиконвульсантов;
- нестероидных противовоспалительных средств;
- глюкокортикоидов;
- антихолинэстеразных препаратов;
- антидепрессантов;
- витаминов.
Очень важно правильно рассчитать дозировку лекарств (это делает врач) и осуществлять их приём регулярно (это функция пациента), поскольку только так можно достичь желаемого эффекта. В комплексной консервативной терапии достичь хорошего эффекта помогают физиотерапевтические методы лечения – токи Бернара; иглорефлексотерапия; парафиновые аппликации и пр.
Если консервативная терапия не принесла желаемого эффекта, лечащий врач может принять решение о хирургическом лечении.
Хирургический метод лечения невралгии
Хорошо зарекомендовали себя следующие хирургические методы лечения:
- микроваскулярная декомпрессия корешка с применением имплантатов, предупреждающих компрессию на нерв;
- радиочастотная деструкция, которая предусматривает разрушение корешка нерва;
- стереотаксическая радиохирургия (подразумевает точечное воздействие на патологический очаг ионизирующим излечением с помощью аппаратов Гамма-нож и Кибер-нож);
- баллонная компрессия (проводится без нарушения целостности кожных покровов) – в область узла тройничного нерва с помощью специальной иглы вводится проводник с баллоном на конце. Раздувая баллон, врач сдавливает нерв, что приводит к его разрушению и прекращению болевой импульсации.
В любом случае, залогом успешного лечения является своевременное обращение к врачу. Обращайтесь в клинику ЦЭЛТ, наши специалисты всегда готовы прийти на помощь и избавить вас от боли!
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Профилактика
Специфической профилактики против невралгии не существует. Врачи лишь рекомендуют по максимум исключить воздействие на организм тех факторов риска, которые могут привести к воспалению нерва. Чтобы этого избежать, необходимо не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров. Важно проводить закаливание, меньше беспокоиться, чтобы снизить влияние стрессов. Также обязательно должно проводиться лечение основных заболеваний, которые являются факторами риска невралгии.
Возможные причины воспаления
- Переохлаждение. Болезнь может быть вызвана длительным пребыванием на холоде.
- Наличие травм лица. Воспалительный процесс может возникнуть в результате ушибов и ударов. В особую группу риска входят люди, которые получили черепно-мозговые травмы.
- Наличие патологий головы. Это могут быть онкология, доброкачественные опухоли или аневризма сосудов.
- Вирусные и инфекционные заболевания. Сюда относятся пульпит, менингит, опоясывающий лишай, пародонтит, хронический кариес и другие. Причиной воспаления также может стать прогрессирующий вирус герпеса.
- Психические расстройства, эндокринные заболевания, проблемы с иммунитетом и хронические аллергии.
Современный подход к лечению тригеминальной невралгии
Тригеминальная невралгия (ТН) (синонимы: tic douloureux, или болезнь Фотергилла) является одной из самых распространенных лицевых болей (прозопалгий) и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии [1]. ТН является типичным примером нейропатической боли (НБ) пароксизмального характера и считается самым мучительным видом прозопалгии. ТН чаще всего имеет хроническое или рецидивирующее течение, сопровождается большим количеством коморбидных расстройств, гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее большой экономической и социальной проблемой [2]. Хроническая НБ оказывает значительное отрицательное воздействие на качество жизни пациентов, вызывая нарушения сна, усиление тревоги, депрессии, снижение повседневной активности [3]. Высокая интенсивность и стойкость ТН, ее особый, часто мучительный характер, резистентность к традиционным методам обезболивания придают этой проблеме исключительную актуальность. Тригеминальная невралгия — заболевание, характеризующееся возникновением приступообразной, обычно односторонней, кратковременной, острой, резкой, интенсивной, напоминающей удар электрическим током, боли в области иннервации одной или нескольких ветвей тройничного нерва [4, 5]. Чаще всего поражение возникает в зоне II и/или III ветви и крайне редко — I ветви n. trigeminus [6].
По данным ВОЗ распространенность ТН составляет до 30–50 больных на 100 000 населения, а заболеваемость — 2–4 человека на 100 000 населения. ТН чаще встречается у женщин, чем у мужчин, дебютирует на пятом десятилетии жизни и в 60% случаев имеет правостороннюю локализацию [7, 8].
Согласно Международной классификации головных болей (2-е издание), предложенной Международным обществом головной боли (2003), ТН подразделяется на классическую, вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита, и симптоматическую, вызванную доказанным структурным повреждением тройничного нерва, отличным от сосудистой компрессии [9].
Наиболее частой причиной возникновения ТН является компрессия проксимальной части тригеминального корешка в пределах нескольких миллиметров от входа корешка в мост мозга (т. н. «входная зона корешка»). Примерно в 80% случаев происходит компрессия артериальным сосудом (чаще всего патологически извитой петлей верхней мозжечковой артерии). Этим объясняется тот факт, что ТН возникает в пожилом и старческом возрасте и практически не встречается у детей. В остальных случаях таковая компрессия вызвана аневризмой базилярной артерии, объемными процессами в задней черепной ямке, опухолями мостомозжечкового угла и бляшками рассеянного склероза [1, 8, 10, 11].
На экстракраниальном уровне основными факторами, приводящими к возникновению ТН, являются: туннельный синдром — компрессия в костном канале, по которому проходит нерв (чаще в подглазничном отверстии и нижней челюсти), связанная с его врожденной узостью, присоединением сосудистых заболеваний в пожилом возрасте, а также в результате хронического воспалительного процесса в смежных зонах (кариес, синуситы); местный одонтогенный или риногенный воспалительные процессы. Развитие ТН может провоцироваться инфекционными процессами, нейроэндокринными и аллергическими заболеваниями, демиелинизацией корешка тройничного нерва при рассеянном склерозе [7, 12].
В зависимости от воздействия патологического процесса на соответствующий отдел тригеминальной системы выделяют ТН преимущественно центрального и периферического генеза. В возникновении ТН центрального генеза большую роль играют нейроэндокринные, иммунологические и сосудистые факторы, которые приводят к нарушению реактивности корково-подкорковых структур и формированию очага патологической активности в ЦНС. В патогенезе ТН периферического уровня большую роль играют компрессионный фактор, инфекции, травмы, аллергические реакции, одонтогенные процессы [7, 8, 12].
Несмотря на появившееся в последние годы большое количество обзоров литературы и метаанализов, посвященных проблеме лечения НБ [13], к которой относится и ТН, среди исследователей не существует единого мнения относительно основных принципов медикаментозной терапии этого заболевания [14]. Лечение нейропатической боли все еще остается недостаточно эффективным: менее чем у половины пациентов отмечается значительное улучшение в результате проведенного фармакологического лечения [15, 16].
Проблема терапии тригеминальной невралгии на сегодняшний день остается не до конца решенной, что связано с неоднородностью данного заболевания в отношении этиологии, патогенетических механизмов и симптоматики, а также с малой эффективностью обычных анальгетических средств и развитием фармакорезистентных форм ТН, требующих проведения хирургического лечения. В современных условиях лечебная тактика при данном заболевании включает в себя медикаментозные и хирургические методы.
Основными направлениями медикаментозной терапии являются: устранение причины ТН, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Патогенетическое лечение больных с ТН включает применение препаратов нейрометаболического, нейротрофического, антиоксидантного, антигипоксантного действия. В последние годы обнаружена высокая эффективность использования метаболических препаратов в комплексном лечении НБ [8, 17]. При лечении пациентов с ТН показана высокая эффективность препарата метаболического действия Актовегина — депротеинизированного деривата из крови молодых телят. Основное действие этого препарата заключается в стабилизации энергетического потенциала клеток за счет повышения внутриклеточного транспорта и утилизации глюкозы и кислорода. Актовегин обладает также антигипоксическим эффектом, являясь непрямым антиоксидантом. Кроме того, действие Актовегина проявляется непрямым вазоактивным и реологическим эффектами за счет повышения капиллярного кровотока, снижения периферического сосудистого сопротивления и улучшения перфузии органов и тканей [17]. Такой широкий спектр фармакологического действия Актовегина позволяет использовать его в терапии ТН. В период приступа целесообразно применение Актовегина внутривенно медленно струйно или капельно в течение 10 дней в дозе 400–600 мг/сутки. В межприступном периоде препарат назначается внутрь в дозе 200 мг 3 раза в сутки на протяжении 1–3 месяцев [8]. К патогенетическому лечению больных с ТН можно отнести применение высоких доз витаминов группы B в составе поликомпонентных препаратов, что обусловлено их полимодальным нейротропным действием (влиянием на обмен веществ, метаболизм медиаторов, передачу возбуждения в нервной системе), а также способностью существенно улучшать регенерацию нервов. Кроме того, витамины группы B обладают анальгезирующей активностью. К таким препаратам, в частности, относятся Мильгамма, Нейромультивит, Нейробион, содержащие сбалансированную комбинацию тиамина (B1), пиридоксина (B6), цианокобаламина (B12). Витамин B1 устраняет ацидоз, снижающий порог болевой чувствительности; активирует ионные каналы в мембранах нейронов, улучшает эндоневральный кровоток, повышает энергообеспечение нейронов и поддерживает аксоплазматический транспорт белков. Эти эффекты тиамина способствуют регенерации нервных волокон [18–20]. Витамин B6, активируя синтез миелиновой оболочки нервного волокна и транспортных белков в аксонах, ускоряет процесс регенерации периферических нервов, проявляя тем самым нейротропный эффект. Восстановление синтеза ряда медиаторов (серотонина, норадреналина, дофамина, гамма-аминомасляной кислоты (ГАМК) и активация нисходящих тормозных серотонинергических путей, входящих в антиноцицептивную систему, приводит к снижению болевой чувствительности (антиноцицептивное действие пиридоксина) [18, 21]. Витамин B12 участвует в процессах регенерации нервной ткани, активируя синтез липопротеинов, необходимых для построения клеточных мембран и миелиновой оболочки; уменьшает высвобождение возбуждающих нейротрансмиттеров (глутамата); обладает противоанемическим, гемопоэтическим и метаболическим эффектом [18, 22]. Для быстрого купирования боли и патогенетического нейротропного воздействия при ТН целесообразно использование парентеральной формы препарата Нейробион — комбинированного препарата витаминов группы B, содержащего оптимальное количество витамина B12 как в ампулированной, так и в таблетированной форме. Нейробион применяется в дозе 3 мл в сутки внутримышечно 2–3 раза в неделю — 10 инъекций (при выраженном болевом синдроме можно применять ежедневно в той же дозировке в течение 10–15 дней). Затем для усиления, пролонгирования терапевтического эффекта и профилактики рецидива заболевания назначается Нейробион в таблетированной форме в дозировке по 1 таблетке внутрь 3 раза в день в течение 1–2 месяцев [8].
Также препаратами выбора для лечения ТН являются антиконвульсанты, а карбамазепин стал одним из первых препаратов, официально зарегистрированных для лечения этого состояния [24].
В начале 90-х годов прошлого столетия появилась новая генерация противоэпилептических препаратов, и теперь антиконвульсанты обычно делят на препараты первого и второго поколения.
К антиконвульсантам первого поколения относятся фенитоин, фенобарбитал, примидон, этосуксимид, карбамазепин, вальпроевая кислота, диазепам, лоразепам, клоназепам. Препараты первого поколения практически не рассматриваются в качестве первой линии терапии НБ (за исключением карбамазепина при ТН) из-за недостаточного уровня обезболивающего эффекта и высокого риска возникновения нежелательных реакций. К наиболее частым побочным эффектам антиконвульсантов первого поколения относятся: реакции со стороны ЦНС (сонливость, головокружение, атаксия, седативный эффект или повышенная возбудимость, диплопия, дизартрия, когнитивные расстройства, ухудшение памяти и настроения), гематологические нарушения (агранулоцитоз, апластическая анемия, тромбоцитопения, лейкопения), гепатотоксичность, снижение минеральной плотности кости, кожные высыпания, гиперплазия десен, симптомы со стороны желудочно-кишечного тракта (рвота, анорексия). К антиконвульсантам второго поколения относятся прегабалин (Лирика), габапентин (Нейронтин, Габагамма, Тебантин), ламотриджин (Ламиктал), окскарбазепин (Трилептал), топирамат (Топамакс), леветирацетам (Кеппра), тиагабин (Габитрил), зонисамид (Зонегран), вигабатрин (Сабрил), фелбамат (Талокса). Эти препараты имеют более благоприятные фармакокинетические характеристики и профили безопасности, а также низкий риск лекарственных взаимодействий по сравнению с антиконвульсантами первого поколения [24, 25].
Основные механизмы действия антиконвульсантов 1-го и 2-го поколения представлены в таблице [26].
Первым антиконвульсантом, успешно используемым для лечения ТН, был фенитоин (Дифенин) [27]. Дифенин, производное гидантоина, близкого по химической структуре к барбитуровой кислоте, противопоказан при тяжелых заболеваниях почек, печени, сердечной недостаточности.
Согласно рекомендациям Европейской федерации неврологических сообществ (2009) фармакотерапия ТН основана, прежде всего, на использовании предложенного С. Блюмом в 1962 году карбамазепина (Финлепсина, Тегретола) (200–1200 мг/сутки), который является препаратом первого выбора (уровень доказательности A) [27, 28]. Противоболевое действие этого препарата обусловлено, главным образом, его способностью уменьшать проницаемость для натрия мембран нейронов, участвующих в ноцицептивных реакциях. Обычно назначается следующая схема лечения карбамазепином. В первые два дня суточная доза составляет 200 мг (по 1/2 таблетки утром и вечером), затем в течение двух дней суточная доза увеличивается до 400 мг (утром и вечером), а после этого — до 600 мг (по 1 таблетке утром, в обед и вечером). Если эффект недостаточный, то общее количество препарата в сутки может быть доведено до 800–1000 мг. У части больных ТН (около 15% в популяции) карбамазепин не оказывает анальгезирующего воздействия, поэтому в таких случаях применяется другой антиконвульсант — фенитоин.
Проведенные около 40 лет назад три плацебо-контролируемые исследования, которые включали в себя в общей сложности 150 пациентов с ТН, показали эффективность карбамазепина в отношении как частоты, так и интенсивности пароксизмов [24]. Рядом авторов было показано, что карбамазепин может уменьшить болевую симптоматику приблизительно в 70% случаев. [29]. Однако применение карбамазепина ограничено фармакокинетическими факторами и возникающими в ряде случаев тяжелыми побочными эффектами (например, синдром Стивенса–Джонсона), особенно у пожилых пациентов.
Окскарбазепин (Трилептал) имеет структурное сходство с карбамазепином, но гораздо лучше переносится пациентами и имеет гораздо меньше побочных эффектов. Обычно окскарбазепин используется в начале лечения ТН в дозе 600–1800 мг/сутки (уровень доказательности B) [30].
В качестве дополнительной терапии ТН показана эффективность ламотриджина (Ламиктала) в дозе 400 мг/сутки [31] и баклофена в дозе 40–80 мг/сутки [32], которые относятся к препаратам второй линии (уровень доказательности C). Малые открытые исследования (класс IV) свидетельствуют об эффективности применения клоназепама, вальпроата, фенитоина [33, 34]. Указанная терапия наиболее эффективна при классической форме ТН. При ТН периферического генеза в схемы лечения предпочтительно включать ненаркотические анальгетики, а в случае развития хронического болевого синдрома (более трех месяцев) показано назначение антидепрессантов (амитриптилин) [7, 12].
Габапентин (Нейронтин) — первый в мире препарат, который был зарегистрирован для лечения всех видов нейропатической боли. Во многих исследованиях была показана эффективность габапентина у больных с ТН, не отвечающих на лечение другими средствами (карбамазепин, фенитоин, вальпроаты, амитриптилин); при этом в большинстве случаев наблюдалось полное купирование болевого синдрома [35]. Терапевтическая доза составляет от 1800 до 3600 мг/сутки. Препарат принимают 3 раза в сутки по следующей схеме: 1-я неделя — 900 мг/сутки, 2-я неделя — 1800 мг/сутки, 3-я неделя — 2400 мг/сутки, 4-я неделя — 3600 мг/сутки.
Недавно были опубликованы результаты открытого проспективного 12-месячного исследования 53 пациентов с ТН, в котором оценивалась эффективность прегабалина (Лирики) в дозе 150–600 мг/сутки. Лечение прегабалином привело к обезболиванию или, по крайней мере, к 50%-му снижению интенсивности боли у 25% и 49% пациентов соответственно [36]. В другом мультицентровом проспективном 12-недельном исследовании 65 больных, резистентных к предшествующей анальгетической терапии, лечение прегабалином в средней дозе 196 мг/сутки (в подгруппе монотерапии) и 234 мг/день (в подгруппе политерапии) приводило к уменьшению интенсивности боли ≥ 50% в среднем у 60% больных, а также уменьшало степень выраженности тревоги, депрессии и нарушений сна [37]. При лечении ТН начальная доза прегабалина может составлять 150 мг/сутки в 2 приема. В зависимости от эффекта и переносимости дозу можно увеличить до 300 мг/сутки через 3–7 дней. При необходимости можно увеличить дозу до максимальной (600 мг/сутки) через 7-дневный интервал.
Впервые об использовании леветирацетама (Кеппра) при лечении ТН сообщили в 2004 году K. R. Edwards et al. [38]. Механизм действия леветирацетама неизвестен; имеются данные, полученные в экспериментах на животных, что он является селективным блокатором N-типа кальциевых каналов [39]. Свойства этого препарата особенно подходят для лечения пациентов с ТН с тяжелой болью, нуждающихся в быстром ответе на терапию. Фармакокинетика леветирацетама линейна и предсказуема; концентрация в плазме крови увеличивается пропорционально дозе в пределах клинически обоснованного диапазона от 500 до 5000 мг [40]. В отличие от других антиконвульсантов, особенно карбамазепина, в метаболизм леветирацетама не вовлечена система печеночного цитохрома Р450 и препарат экскретируется через почки [41]. Кроме того, данный препарат характеризуется благоприятным терапевтическим индексом и имеет незначительное число неблагоприятных побочных эффектов (что является основной проблемой при использовании препаратов для лечения ТН) [42]. Побочными эффектами леветирацетама, о которых обычно сообщают, являются: астения, головокружение, сонливость, головная боль и депрессия. В 10-недельном проспективном открытом исследовании показано, что для лечения ТН по сравнению с терапией эпилепсии были необходимы более высокие дозы леветирацетама, составляющих 3000–5000 мг/день (50–60 мг/кг/день), которые, тем не менее, не вызвали значительных побочных эффектов. Это обстоятельство свидетельствует о перспективе использования этого лекарственного средства для лечения ТН [43].
В одном отечественном исследовании отмечены положительные результаты при комбинации карбамазепина и габапентина [44].
С 1970-х годов прошлого столетия для лечения ТН стали использовать антидепрессанты [45]. В настоящее время доказана эффективность использования трициклических антидепрессантов (ТЦА) при лечении ТН [46].
До настоящего времени подбор анальгезирующей терапии НБ является скорее искусством, чем наукой, поскольку выбор препаратов осуществляется в основном эмпирически. Нередки ситуации, когда применение одного препарата оказывается недостаточно эффективным и возникает потребность в комбинации лекарственных средств. Назначение «рациональной полифармакотерапии» (одновременное применение препаратов, обладающих нейротропным, нейрометаболическим и анальгезирующим механизмами действия) позволяет повысить эффективность лечения при меньших дозировках препаратов и меньшем количестве побочных эффектов [47].
Пациентам, длительно страдающим от непереносимой боли, и при неэффективности консервативной терапии в случае классической ТН рекомендуется хирургическое лечение. В настоящее время используются следующие подходы:
1) хирургическая микроваскулярная декомпрессия [48]; 2) стереотаксическая лучевая терапия, гамма-нож [49]; 3) чрескожная баллонная микрокомпрессия [50]; 4) чрескожный глицериновый ризолизис [51]; 5) чрескожное радиочастотное лечение Гассерова узла [52].
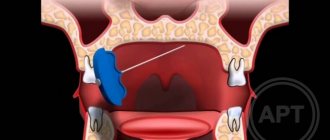
Наиболее эффективным методом хирургического лечения ТН является метод P. Janetta, заключающийся в размещении специальной прокладки между тройничным нервом и раздражающим сосудом; в отдаленном периоде эффективность лечения составляет 80% [53–55].
В заключение заметим, что лечение ТН должно носить мультидисциплинарный характер, при этом c пациентом должны быть обсуждены выбор различных методов лечения и риски возможных осложнений.
Литература
- Карлов В. А. Неврология лица. М.: Медицина, 1991. 288 с.
- O’Connor A. B. Neuropathic pain: quality-of-life impact, costs and cost effectiveness of therapy // Pharmacoeconomics. 2009. Vol. 27, № 2. P. 95–112.
- Jensen M. P., Chodroff M. J., Dworkin R. H. The impact of neuropathic pain on health-related quality of life: review and implications // Neurology. 2007. Vol. 68. P. 1178–1182.
- Болевые синдромы в неврологической практике. Под ред. А. М. Вейна. М.: МЕДпресс-информ, 2001. 368 с.
- Love S., Coakham H. B. Trigeminal neuralgia: pathology and pathogenesis // Brain. 2001. Vol. 124, № 12. P. 2347–2360.
- Турбина Л. Г., Гордеев С. А., Зусьман А. А. Тригеминальная невралгия. Эпидемиология, патогенез, клиника, диагностика, лечение // Сборник трудов Московской областной ассоциации неврологов «Всемирный день инсульта в Подмосковье 29 октября 2009 г. »: Сб. статей. М., 2009. С. 65–70.
- Грицай Н. Н., Кобзистая Н. А. Классическая невралгия тройничного нерва и одонтогенный болевой синдром // Новости медицины и формации. 2009. № 299. С. 23–25.
- Товажнянская Е. Л. Невралгия тройничного нерва: современные аспекты комплексной терапии // Междунар. неврол. журн. 2010. № 3 (33). С. 141–145.
- Международная классификация головных болей. 2-е издание. М.: «ГлаксоСмитКляйн Трейдинг», 2003. 380 с.
- Kress B., Schindler M., Rasche D. MRI volumetry for the preoperative diagnosis of trigeminal neuralgia // Eur. Radiol. 2005. Vol. 15. P. 1344–1348.
- Rasche D., Kress B., Stippich C. et al. Volumetric measurement of the pontomesencephalic cistern in patients with trigeminal neuralgia and healthy controls // Neurosurgery. 2006. Vol. 59. P. 614–620.
- Степанченко А. В. Типичная невралгия тройничного нерва. М.: Изд. Группа «ВХМ», 1994. 39 с.
- Saarto T., Wiffen P. J. Antidepressants for neuropathic pain // Cochrane Database Syst. Rev. 2007. Vol. 4: CD005454.
- Chong M. S., Bajwa Z. H. Diagnosis and treatment of neuropathic pain // J. Pain Symptom Manage. 2003. Bd. 25. (Suppl. 5). S. 4–11.
- Dworkin R. H., Backonja M., Rowbotham M. C. et al. Advances in neuropathic pain: diagnosis, mechanism, and treatment recommendation // Arch. Neurol. 2003. Vol. 60. P. 1524–1534.
- Finnerup N. B., Otto M., McQuay H. J. et al. Algorithm for neuropathic pain treatment: an evidence based proposal // Pain. 2005. Vol. 118, № 3. P. 289–305.
- Аметов А. С., Дадаева Е. Е., Строков И. А. с соавт. Актовегин в лечении заболеваний центральной и периферической нервной системы // Рус. мед. журн. 2007. Т. 15, № 24. С. 1824–1827.
- Луцкий И. С., Лютикова Л. В., Луцкий Е. И. Витамины группы B в неврологической практике // Междунар. неврол. журн. 2008. № 2. С. 89–93.
- Ba A. Metabolic and structural role of thiamine in nervous tissues // Cell. Mol. Neurobiol. 2008. Vol. 28. P. 923–931.
- Gibson G. E., Blass J. T. Thiamin-dependent processes and treatment strategies in neurodegeneration // Antioxid. Redox Signal. 2007. Vol. 9. P. 1605–1619.
- Wilson R. G., Davis R. E. Clinical chemistry of vitamin B6 // Adv. Clin. Chem. 1983. Vol. 23. P. 1–68.
- Solomon L. R. Disorders of cobalamin (vitamin B12) metabolism: emerging concept in patophysiology, diagnosis and treatment // Blood Rev. 2007. Vol. 21. P. 113–130.
- Тригеминальная невралгия. Интернет-обзор // Междунар. неврол. журн. 2010. № 2 (32). С. 103–104.
- Wiffen P. J., McQuay H. J., Moore R. A. Carbamazepine for acute and chronic pain. Cochrane Database Syst. Rev. 2005. Vol. 3: CD005451.
- Richter R. W., Portenoy R., Sharma U. et al. Relief of diabetic peripheral neuropathy with pregabalin: a randomised placebo-controlled trial // J. Pain. 2005. Vol. 6. P. 253–260.
- Кукушкин М. Л. Неврогенная (Невропатическая боль) // Междунар. неврол. журн. 2007. № 2 (12). С. 141–145.
- Sindrup S. H., Jensen T. S. Pharmacotherapy of trigeminal neuralgia // Clin. J. Pain. 2002. Vol. 18. P. 22–27.
- Jorns T. P., Zakrzewska J. M. Evidence-based approach to the medical management of trigeminal neuralgia // Br. J. Neurosurg. 2007. Vol. 21. P. 253–61.
- Gronseth G., Cruccu G., Alksne J. et al. Practice parameter: the diagnostic evaluation and treatment of trigeminal neuralgia (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology and the European Federation of Neurological Societies // Neurology. 2008. Vol. 71. P. 1183–1190.
- Jensen T. S. Anticonvulsants in neuropathic pain: rationale and clinical evidence // European Journal of Pain. 2002. Vol. 6 (Suppl. A). P. 61–68.
- Zakrzewska J. M., Chaudhry Z., Nurmikko T. J. et al. Lamotrigine (lamictal) in refractory trigeminal neuralgia: results from a double-blind placebo controlled crossover trial // Pain. 1997. Vol. 73. P. 223–230.
- Fromm G. H., Terrence C. F. Comparison of L-baclofen and racemic baclofen in trigeminal neuralgia // Neurology. 1987. Vol. 37. P. 1725–1728.
- Камчатов П. В. Невропатическая боль: проблемы и решения // НейроNEWS. 2009. № 4. С. 45–47.
- Attal N., Cruccu G., Haanpaa M. et al. EFNS guidelines on pharmacological treatment of neuropathic pain // European Journal of Neurology. 2006. Vol. 13. P. 1153–1169.
- Cheshire W. Defining the role for gabapentin in the treatment of trigeminal neuralgia: a retrospective study // J. Pain. 2002. Vol. 3. P. 137–142.
- Obermann M., Yoon M. S., Sensen K. et al. Efficacy of pregabalin in the treatment of trigeminal neuralgia // Cephalalgia. 2008. Vol. 28. P. 174–181.
- Perez C., Navarro A., Saldana M. T. et al. Patient-reported outcomes in subjects with painful trigeminal neuralgia receiving pregabalin: evidence from medical practice in primary care settings // Cephalalgia. 2009. Vol. 29. P. 781–790.
- Edwards K. R., O’Connor J. T., Button J. Levetiracetam for the treatment of trigeminal neuralgia // Epilepsia. 2004. Vol. 45 (Suppl. 7). P. 306.
- Lukyanetz E. A., Shkryl V. M., Kostyuk P. G. Selective blockade of N-type calcium channels by levetiracetam // Epilepsia. 2002. Vol. 43. P. 9–18.
- Patsalos P. N. Pharmacokinetic profile of levetiracetam: toward ideal characteristics // Pharmacol. Ther. 2000. Vol. 85. P. 77–85.
- Brockmoller J., Thomsen T., Wittstock M. et al. Pharmacokinetics of levetiracetam in patients with moderate to severe liver cirrhosis (Child-Pugh classes A, B, and C): characterization by dynamic liver function tests // Clin. Pharmacol. Ther. 2005. Vol. 77. P. 529–541.
- Zakrzewska J. M. Consumer views on management of trigeminal neuralgia // Headache. 2001. Vol. 41. P. 369–376.
- Jorns T. P., Johnston A., Zakrzewska J. M. Pilot study to evaluate the efficacy and tolerability of levetiracetam (Keppra®) in treatment of patients with trigeminal neuralgia // European Journal of Neurology. 2009. Vol. 16. P. 740–744.
- Степанченко А. В., Шаров М. Н. Применение габапентина при лечении обострений невралгии тройничного нерва // Боль. 2005. Т. 3, № 8. С. 58–61.
- Braune S. Evidence-based pharmacotherapy of neuropathic pain syndromes // MMW Fortschr. Med. 2004. Vol. 146, № 50. P. 49–51.
- Cruccu G. Treatment of painful neuropathy // Curr. Opin. Neurol. 2007. Vol. 20, № 5. P. 531–535.
- Hall G. C., Carroll D., Parry D., McQuay H. J. Epidemiology and treatment of neuropathic pain: The UK primary care perspective // Pain. 2006. Vol. 122. P. 156–162.
- Janetta P. Trigeminal neuralgia: treatment bymicrovascular decompression // Neurosurgery/Eds. Wilkins R., Regachary S. New York: McGrawy-Hill, 1996. P. 3961–3968.
- Perez C., Galvez R., Huelbes S. et al. Validity and reliability of the Spanish version of the DN4 (Douleur Neuropathique 4 questions) questionnaire for differential diagnosis of pain syndromes associated to a neuropathic or somatic component // Health Qual Life Outcomes. 2007. Vol. 5. P. 66.
- Mullan S., Lichtor T. Percutaneous microcompression of the trigeminal ganglion for trigeminal neuralgia // J. Neurosurg. 1983. Vol. 59. P. 1007–1012.
- Hakanson S. Trigeminal neuralgia treated by the injection of glycerol into the trigeminal cistern // Neurosurgery. 1981. Vol. 9. P. 638–646.
- Sweet W. H., Wepsic J. G. Controlled thermocoagulation of trigeminal ganglion and root for differential destruction of pain fibers. Part I: trigeminal neuralgia // J. Neurosurg. 1974. Vol. 39. P. 143–156.
- Barker F. G., Jannetta P. J., Bissonette D. J. et al. The long-term outcome of microvascular decompression for trigeminal neuralgia // N. Engl. J. Med. 1996. Vol. 334. P. 1077–1083.
- Tyler-Kabara E. C., Kassam A. B., Horowitz M. H. et al. Predictors of outcome in surgically managed patients with typical and atypical trigeminal neuralgia: Comparison of results following microvascular decompression // J. Neurosurg. 2002. Vol. 96. P. 527–531.
- Jannetta P. J. Microsurgical management of trigeminal neuralgia // Arch. Neurol. 1985. Vol. 42. P. 800.
С. А. Гордеев*, доктор медицинских наук Л. Г. Турбина**, доктор медицинских наук, профессор А. А. Зусьман**, кандидат медицинских наук *Первый МГМУ им. И. М. Сеченова, **МОНИКИ им. М. Ф. Владимирского, Москва
Контактная информация об авторах для переписки