Чтобы помочь организму справиться с воспалительным процессом, назначаются противовоспалительные препараты. Также их называют нестероидными или негормональными. Краткое название – НПВП. Первый известный препарат от воспаления – «Аспирин» или ацетилсалициловая кислота.
Такие препараты имеют множество побочных действий, поэтому их бесконтрольный прием не допустим. Классические НПВС оказывают побочное действие на органы пищеварения, сердечно-сосудистую и нервную систему.
Нестероидные противовоспалительные средства нового поколения одновременно оказывают противовоспалительное, обезболивающее и жаропонижающее действие.
Как и отчего возникает воспалительный процесс в организме человека?
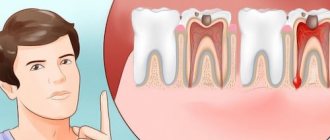
Воспаление является методом защиты организма, который позволяет ему устранить микробы, вредные вещества и мертвые клетки. Воспалительный процесс может начаться вследствие многих причин, в том числе инфекций, вызываемых бактериями и вирусами, действия химических веществ, а также в результате попадания в организм инородных тел.
Воспаление бывает острым и хроническим. В хронической форме происходит более медленно и длительно. Основными симптомами воспалительного процесса являются покраснение, отеки, боли, повышение температуры и потеря некоторых функций.
Что это и как работает
Независимо от группы и формы выпуска, НПВС всегда имеет три фармакологических эффекта: противовоспалительный, обезболивающий и жаропонижающий. Чтобы понять механизм действия, нужно кое-что знать о воспалении и боли.
Воспаление — это последовательное выделение химических веществ. Одно из них — циклооксигеназа первого и второго типа (ЦОГ-1 и 2), которая играет ключевую роль в синтезе простагландинов, активных веществ, которые расширяют местные сосуды, вызывают отек, боль и повышают температуру, то есть развивают типовые признаки воспаления.
Физиологическое действие НПВС заключается в том, что они блокируют выработку циклооксигеназы, тем самым не дают простагландинам синтезироваться и вызвать реакции воспаления. Либо, если оно уже есть, НПВС подавляют его.
По воздействию они бывают трех видов:
- Неселективные — блокируют преимущественно ЦОГ-1, в меньшей степени ЦОГ-2: аспирин, индометацин, диклофенак, парацетамол, ибупрофен, напроксен;
- Селективные — блокируют в основном ЦОГ-2, но и частично ЦОГ-1: нимесулид, мелоксикам, этодолак;
- Высокоселективные — блокируют только ЦОГ-2: целекоксиб, рофекоксиб, вальдекоксиб.
Это принципиальное и важное в клинической практике разделение. Дело в том, простагландины — это не только воспалительные вещества, но еще и фактор защиты желудка: там они снижают секрецию кислоты и увеличивают продукцию слизи.
Получается, что при применении неселективных НПВС подавляется выработка не только «воспалительных» простагландинов, но еще и физиологических — в желудке, из-за чего нередко возникают побочные эффекты: боль в животе, тошнота, диарея, вздутие, вплоть до язвы и желудочного кровотечения. Именно поэтому врачи, назначая неселективные препараты, подчас добавляют в курс блокаторы протонного насоса (например, омепразол), которые снижают секрецию желудочной кислоты и защищают желудок от вредного действия НПВС.
«Частый побочный эффект противовоспалительных — эрозивно-язвенные поражения органов ЖКТ. К счастью, у врача достаточно средств, чтобы свести к минимуму повреждение желудка, — делится опытом невролог GMS Clinic Сергей Макаров. При курсовом приеме НПВС для лечения, например, обострения боли в спине, пациентам с риском развития побочных эффектов назначают ингибиторы протонной помпы — средства, которые уменьшают выработку соляной кислоты в желудке. Для предотвращения повреждения желудка необходим дополнительный прием ингибиторов протонной помпы утром за 30 мин до завтрака. Курс приема обычно определяется лечащим врачом».
Любой НПВС может быть потенциально токсичен, особенно при хронических заболеваниях печени, почек и сердечно-сосудистой системы. Также вероятность осложнений увеличивается при бесконтрольном приеме — без назначения и наблюдения врача, и при превышении дозы и длительности применения, которые указаны в инструкции. Чтобы прием противовоспалительных не повредил организму, он должен быть согласован с лечащим врачом, который знает о хронических патологиях пациента.
Показания для применения противовоспалительных препаратов
- Ревматические заболевания (ревматическая лихорадка, анкилозирующий спондилит, ревматоидный, подагрический и псориатический артриты, синдром Рейтера).
- Неревматические заболевания опорно-двигательного аппарата (миозит, тендовагинит, бытовая и спортивная травма, остеоартроз).
- Неврологические заболевания (радикулит, невралгия, люмбаго, ишиас).
- Почечная и печёночная колика.
- Болевой синдром различного происхождения, в том числе абдоминальная, головная и зубная боль, боли после операции.
- Лихорадка.
- Дисменорея.
- Для профилактики артериальных тромбозов.
Какие бывают
Их выпускают в таблетках, капсулах, суппозиториях, суспензиях, растворах для инъекций, мазях и гелях. Каждая из форм предназначена для чего-то конкретного, например, мазь — для лечения растяжения связок, инъекцию — когда нужна «ударная» доза, таблетки и капсулы, например, при лихорадке или умеренном болевом синдроме, а суппозитории, или «свечи», при воспалительных заболеваниях прямой кишки и женских половых органов, или когда из-за тошноты и рвоты нет возможности принять таблетку.
Продолжение статьи Вы можете прочитать по ссылке на ФОРМА — блог СБЕР ЕАПТЕКИ.
Какие есть противопоказания?
- Язвенные поражения желудочно-кишечного тракта в стадии обострения.
- Выраженные нарушения функции почек и печени.
- Индивидуальная непереносимость основного действующего вещества и вспомогательных ингредиентов.
- Беременность и лактация.
- Индивидуальная непереносимость компонентов препаратов.
- Дети до 2 лет.
С осторожностью следует выписывать противовоспалительные препараты людям, страдающим от бронхиальной астмы, а также людям, у которых уже наблюдались нежелательные реакции при приеме медикаментов. Для больных артериальной гипертензией или сердечной недостаточностью выбирают НПВС, в наименьшей степени влияющие на почечный кровоток. Лицам пожилого возраста назначают минимальные эффективные дозы НПВС короткими курсами.
Фармакологическое действие
Противовоспалительные препараты угнетают воспаление путем блокады ферментов, которые участвуют в образовании особых воспалительных факторов – простагландинов: глюкокортикостероиды ингибируют фермент фосфолипазу А2, нестероидные противовоспалительные средства – фермент циклооксигеназу-2.
Глюкокортикоиды дополнительно оказывают противоаллергическое, иммуноподавляющее (иммуносупрессивное) действие, повышают артериальное давление (противошоковое действие), активируют способность печени обезвреживать токсины (антитоксическое действие).
Нестероидные противовоспалительные средства кроме противовоспалительного эффекта также обладают способностью уменьшать боль (анальгезирующее действие) и снижать повышенную температуру тела (жаропонижающее действие).
Противоревматические средства оказывают противовоспалительное и иммуносупрессивное действие за счет угнетения образования специфических сигнальных молекул, отвечающих за реализацию воспаления – цитокинов: фактора некроза опухоли-α, рецепторов интерлейкина-1.
Виды средств от воспаления
Медикаменты современного образца справляются с воспалениями любого характера и обладают длительным действием. Часто их назначают тогда, когда нужно снять боль.
- Гормональные препараты. Оказывают воздействие гораздо более сильное, чем негормональные. В основу таких лекарств входит кортизол. Действуют они по принципу местного подавления иммунитета. И при этом у таких лекарств гораздо больше противопоказаний и побочных действий.
Их выписывают при сильной кожной аллергии, ревматоидном артрите, сосудистых воспалениях, гепатитах, воспалениях скелетных мышц.
- Комбинированные средства. Данные медикаменты включают в себя комбинации из нескольких составляющих. Лечебный эффект благодаря этому сильно увеличивается.
- Нестероидные препараты. Данные средства действуют избирательно на разновидности циклооксигеназы, угнетая их активность. ЦОГ ответственна за создание биологически активных компонентов. Благодаря подавлению активности ЦОГ, количество этих веществ в тканях снижается, и воспаление исчезает.
Формы заболевания
Начинать лечение воспаления придатков у женщин нужно с определения стадии болезни. Выделяют три формы развития аднексита:
- хроническая;
- острая;
- подострая.
Любая из стадий сопровождается определенной симптоматикой и опасна для организма. Отсутствие правильного лечения усугубит ситуацию, и последствия от болезни будут тяжелее.
Острая форма заболевания
Эта стадия развития заболевания наступает сразу по окончании скрытого периода развития инфекции. Симптоматика данной формы явно указывает на наличие проблем в гинекологической сфере. Начальная стадия воспаления придатков сопровождается следующими симптомами:
- увеличение температуры тела;
- наличие гнойных влагалищных выделений, имеющих неприятный запах;
- озноб;
- наличие дискомфорта и болей во время половых актов;
- повышение потоотделения;
- снижение сексуального влечения;
- сильные головные боли;
- трудности с мочеиспусканием;
- нарушение менструального цикла.
Большинство признаков подтверждают присутствие в организме сильного воспалительного процесса. О развитии аднексита свидетельствует проблемы с регулярностью менструального цикла и болевые ощущения в области половых органов.
Подострая форма заболевания
На этой стадии признаки воспаления придатков идентичны вышеперечисленным симптомам. Обусловлено это тем, что подострая форма представляет собой периодическое возникновение обострений. Интенсивность всех симптомов снижена. Не исключается и полное отсутствие признаков болезни. В таком случае сильно затрудняется диагностирование и контроль хода лечения. На наличие заболевания в этой стадии указывают:
- нерегулярный менструальный цикл, часто месячные сопровождаются болями;
- незначительное снижение сексуального влечения;
- боли, возникающие внизу живота, которые носят приступообразный характер.
Подострая стадия постепенно переходит в хроническую. Верная терапия облегчит состояние и не позволит развиться тяжелым осложнениям.
Хроническая форма заболевания
Перейдя в эту стадию, большая часть болезней половой сферы теряют характерные признаки. Воспаление придатков сопровождается симптомами, которые присущи подострой форме, при этом они менее выражены. Симптоматика следующая:
- наличие невыносимой боли при половом акте;
- короткий период менструаций, который не превышает двух суток;
- отсутствие сексуального влечения;
- присутствие кишечных расстройств;
- невозможность забеременеть;
- наличие кровянистых влагалищных выделений.
Хроническая стадия нередко переходит обратно в подострую. Подобное явление происходит из-за сильного снижения защитной функции иммунной системы. Такое возникает при значительном переохлаждении организма или при длительном нахождении в стрессовой ситуации. Обратиться за гинекологической помощью стоит, если наблюдается несколько признаков воспаления придатков, самостоятельное лечение часто приводит к осложнениям и бесплодию.
Как правильно принимать противовоспалительные медикаменты?
Для начала необходимо внимательно ознакомиться с инструкцией. Препараты должны быть назначены лечащим врачом и определена оптимальная доза и курс лечения. Чтобы уберечь желудок, таблетки следует запивать достаточным количеством чистой воды.
Ни в коем случае нельзя смешивать прием медикаментов с алкогольной продукцией. Это еще сильнее скажется на работе желудка.
Все препараты для лечения воспалительных процессов вы можете купить в сети государственных аптек «Губернские аптеки». Мы предоставляем медикаменты с государственной гарантией качества. Действует система самовывоза и доставка на дом при онлайн-заказе препаратов.
Причины появления болезни
Воспаления часто указывают на наличие и активное развитие инфекций в организме.
В большинстве случаев возбудителями аднексита являются:
- гонорея;
- трихомоны;
- хламидии.
Патогенные микроорганизмы активно развиваются и размножаются, если иммунитет ослаблен. Проникнув внутрь, инфекция будет находиться в скрытом состоянии до той поры, пока защита не даст сбой.
Спровоцировать снижение функции иммунной системы могут следующие факторы:
- психологическое или физическое переутомление;
- нарушение режима дня;
- нерациональное питание;
- частое пребывание в стрессовых ситуациях;
- простудные заболевания, которые были перенесены недавно;
- переохлаждение.
Воспаление придатков у женщин способны спровоцировать излишне активные сексуальные отношения и незащищенные половые акты. Они способствуют появлению инфекции в организме.
Негативным фактором, провоцирующим развитие воспалительного процесса, становиться скорое возобновление половой жизни у женщины, которая недавно родила малыша. В этот период иммунная система еще ослаблена и не способна противостоять патогенной микрофлоре.
О чем нужно помнить, принимая препарат группы НПВП
Медикаменты этой категории оказывают достаточно быстрый обезболивающий эффект, поэтому многие пациенты не отказывают себе в «дополнительной таблетке». На самом деле такой подход очень опасен, поскольку передозировка чревата серьезными осложнениями. Поэтому медики настоятельно рекомендуют:
- принимать такие лекарства только по предписанию врача и в указанной им дозировке;
- не сочетать прием сразу нескольких средств этой группы;
- запивать медикаменты только водой, поскольку чай, кофе, сок или молоко искажают действие препарата;
- не заниматься самолечением.
Одновременный прием нестероидных средств и алкоголя несовместим и опасен для жизни
Лечение одними противовоспалительными средствами малоэффективно. Это лишь часть комплексной терапии при возрастном или посттравматическом артрозе. Для восстановления подвижности сустава необходимо пройти курс внутрисуставных инъекций, например «Нолтрекс», чтобы устранить дефицит синовиальной жидкости в суставной сумке и прекратить болезненное трение хрящей. В ряде случаев показан длительный прием хондропротекторов, физиотерапия и другие терапевтические методы. Только комплексный подход принесет результат.
Как лечить воспаление придатков: способы народной и традиционной медицины
Терапия направлена на уничтожение инфекции, восстановление пораженных заболеванием тканей и снятие болей. Воспаление придатков у женщин лечат не только с помощью антибиотиков, но и поддерживающими иммунитет препаратами.
Медикаментозная терапия
Лекарственные средства выбираются с учетом индивидуальных особенностей пациентки и наличия аллергии. Обычно назначают следующие антибиотики:
- Гентамицин;
- Клафоран;
- Цефобид;
- Цефазолин;
- Ципрофлоксацин;
- Доксициклин;
- Офлоксацин;
- Линкомицин.
Специалисты для эффективного лечения используют комплексное применение вышеперечисленных средств.
Помимо антибиотиков назначаются лекарства, обладающие противовоспалительным действием:
- Дифлюкан;
- Ибупрофен;
- Орфтофен.
Для лечения воспаления придатков у женщин применяются антигистаминные препараты, которые снижают риск возникновения аллергических реакций. Популярными средствами этой категории являются Зодак, Зиртек, Эриус.
Хирургическое вмешательство может потребоваться на начальной стадии развития болезни. Прибегают к операции в следующих случаях:
- спайки в органах малого таза;
- формирование гнойной полости;
- потеря проходимости маточной трубы.
Терапия в вышеперечисленных случаях проводится в условиях стационара. Дома справиться с заболеванием невозможно.
Лечение воспаления придатков у женщин «бабушкиными рецептами»
Средства народной медицины способствуют остановке развития воспаления и распространения инфекции. Но вылечить пациентку они не способны, так как убить патогенные микроорганизмы могут лишь антибиотики.
В терапии аднексита используют следующие рецепты:
- Для лечения применяют отвар из смеси корней — чернобыльника, девясила, пиона, крушины и кровохлебки. Достаточно двух столовых ложек, залитых половиной литра горячей воды. Отвар кипятится на слабом огне около получаса, столько же остужается и процеживается. Принимается по половинке стакана 3-4 раза в день. Чтобы улучшить вкусовые качества целебного напитка добавляют мед. Этот продукт пчелиного производства способствует укреплению иммунитета и дает организму силы на борьбу с инфекцией.
- Берут такое лечебное растение, как боровая матка и его высушенные листья измельчают. Столовая ложка лечебной травы заливается кипящей водой, достаточно одного стакана. Оставляют настаиваться, через два часа процеживают. Принимается полученный отвар по трети стакана. Рекомендуется употреблять за 30 минут до приема пищи трижды в сутки. Длительность курса — месяц. Закончив терапию отваром боровой матки, два месяца рекомендуется попить настой из якутки полевой. Для приготовления напитка в стакан кипятка добавляют столовую ложку высушенной травы. Настаивают и через четыре часа процеживают. Разовая порция — одна чайная ложка. Принимается отвар 3-4 раза в сутки.
- В одинаковой пропорции берут высушенные, предварительно измельченные цветы мать-и-мачехи, золототысячника и донника. Добавляют в полученную смесь стакан кипятка и оставляют настаиваться. Через час с помощью марли отвар процеживают. Остывшее лекарство принимают по половинке стакана дважды в день. Лечение этим способом предполагает воздержание от ведения половой жизни на протяжении полного курса.
Диагностирование
Прежде чем сделать предварительные выводы и поставить диагноз, гинеколог соберет анамнез. Диагностика воспаления придатков ценна, но лечение врач назначит только после уточнения степени поражения организма и определения возбудителя заболевания. Аднексит является одной из болезней половой сферы, требующей инструментального вмешательства при диагностировании.
Сначала врач проводит клинический осмотр пациентки в гинекологическом кресле. Точная картина заболевания не всегда становится ясной, поэтому гинеколог назначает проведение ультразвуковой диагностики. Процедура позволит выявить изменение половых органов, а также подтвердить наличие воспаления в организме. Крайне редко специалистом назначается проведение МРТ. Обычно метод диагностики используют при подозрении на онкологию.
Обязательным этапом для постановки диагноза становится сдача анализов. Они помогают определить точную разновидность возбудителя заболевания. Врач назначает:
- биопосев;
- ПЦР;
- исследование мазка под микроскопом.
Биоматериалом служат вагинальные выделения пациентки либо кровь. Редко используют для проведения анализа образец из ротовой полости. Общий анализ крови позволит подтвердить присутствие воспаления в организме, но не определит штамм патогенных микроорганизмов.