Причины воспалительного поражения тройничного нерва
Факторами, способствующими воспалению тройничного нерва, считаются:
- хирургические вмешательства на челюстных костях;
- переломы основания черепа, нижней и верхней челюстей;
- опухоли;
- сложное удаление зубов;
- переохлаждение;
- операция на верхнечелюстной пазухе;
- неграмотно проведенная анестезия;
- неправильно выполненное зубное протезирование;
- обменные нарушения;
- наличие инородных тел, раздражающих нервный ствол или травмирующих нервные окончания;
- бактериальная или вирусная инфекция;
- различные типы интоксикации организма;
- гиповитаминоз;
- ослабление иммунитета.
Причины воспаления
Первичный неврит лицевого нерва возникает из-за:
- переохлаждения лица, холода, ветра, сквозняков;
- недостаточного кровоснабжения (ишемии) нерва.
Вторичный неврит лицевого нерва вызывают следующие причины:
- воспалительные заболевания уха: отит, евстахиит, мастоидит;
- инфекции: вирус паротита, кори, герпеса;
- черепно-мозговые травмы;
- сосудистые нарушения — например, атеросклероз позвоночных артерий;
- опухоли головного мозга;
- обезболивание нижнего альвеолярного нерва стоматологом.
Среди других факторов, провоцирующих воспаление:
- поездка в автобусе или маршрутке у открытого окна;
- долгая работа под кондиционером;
- нарушение обмена веществ в организме;
- эндокринные болезни — например, сахарный диабет;
- гипертония, интоксикация организма;
- нервные стрессы, эмоциональная нестабильность.
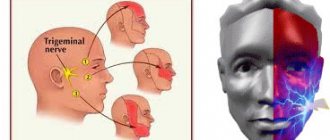
Симптоматика неврита тройничного нерва
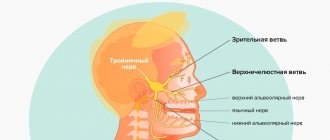
Челюстной тройничный нерв состоит из трех типов нервных волокон:
- вегетативных;
- двигательных;
- чувствительных.
Симптоматическая картина неврита может варьироваться в зависимости от того, какие именно волокна были поражены воспалительным процессом.
Поражение чувствительных волокон
В частности, при воспалении чувствительных волокон больной может жаловаться на ощущение покалывания, онемение, ослабление чувствительности в зоне, иннервируемой тройничным нервом.
Поражение двигательных волокон
При поражении двигательных волокон наблюдается частичное или полное понижение силы в иннервируемых мышцах, их атрофия и ухудшение сухожильных рефлексов.
Поражение вегетативных волокон
При воспалении вегетативных волокон у пациента наблюдается синюшность и отечность кожных покровов, сухость и истончение кожи, увеличивается потенциальный риск образования трофической язвы.
Как появляется неврит лицевого нерва
Неврит лицевого нерва может начаться с несильной боли в области уха. Одновременно с появлением боли или через пару дней мышцы лица частично или полностью теряют подвижность. Лицо больного перекашивается, поражённая часть застывает в маске.
При своевременном лечении у больного большие шансы на выздоровление — в 75% случаев болезнь полностью проходит. Если паралич лица не исчезает в течение трёх месяцев, шансы полностью выздороветь у пациента сильно уменьшаются.
Чтобы неврит лицевого нерва прошёл без последствий, нужно обращаться к врачу в первые часы после появления симптомов.
Болевые ощущения при воспалении
Кроме этого, такое заболевание, как воспаление или неврит лицевого тройничного нерва дает о себе знать приступами боли, имеющей самый разнообразный характер:
- режущий,
- жгучий,
- колющий,
- рвущий,
- стреляющий и т.д.
При этом зона болезненности не всегда соответствует участку иннервации и может распространяться на нижнюю челюсть, щеки и на подбородок.
Боли могут сопровождаться:
- спазмами мышц (мимических, жевательных),
- появлением выделений из носа,
- развитием гиперсаливации,
- повышенного слезотечения.
Отсутствие чувствительности языка, губ и подбородка
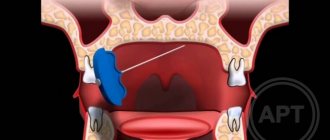
При воспалительном поражении тройничного нерва может повреждаться не только весь нерв, но и его отдельные ветви. Именно поэтому онемение и боль могут возникать на различных участках лица. Так, например, при воспалении язычной ветви нерва больные жалуются на боли и нарушения чувствительности в передней части языка, а при повреждении подбородочной ветви — в области губ и подбородка.
Боли при смехе, жевании, чистке зубов и бритье
Боли при неврите челюстного тройничного нерва способны усиливаться при прикосновениях, жевании, смехе и при смене температурного режима. Именно поэтому пациенты, стремящиеся не допустить повторения болевых приступов, избегают излишней подвижности и продолжительных разговоров, отказываются от процедур чистки зубов и бритья.
Осложнения болезни
Неврит лицевого нерва может привести к контрактуре мимических мышц. Она появляется на 4-6 неделю после начала болезни из-за неполного восстановления двигательных функций мимических мышц. Контрактура представляет собой сведение мышц поражённой половины лица. При этом кажется, что парализована не больная часть лица, а здоровая.
Чтобы избежать осложнений воспаления лицевого нерва, нужно вовремя обратиться к врачу. Для профилактики рекомендуем делать гимнастику для лица. Примеры упражнений вы найдёте в конце статьи.
Лечение неврита челюстного тройничного нерва
Терапия
Программа терапии неврита тройничного нерва составляется с учетом причин заболевания и его клинических признаков. При этом основными задачами лечения являются:
- достижение сенсибилизирующего эффекта;
- борьба с бактериальной и вирусной инфекцией;
- повышение иммунных сил организма;
- ликвидация отека нервного ствола;
- восстановление естественных адаптационных и компенсаторных реакций;
- нормализация проходимости нервных импульсов.
Лечебные процедуры
В комплекс процедур, направленных на блокирование воспалительного процесса и устранение всех проявлений неврита, входят:
- антибактериальная терапия;
- противовирусная терапия;
- ликвидация факторов, способствующих появлению интоксикации;
- удаление опухолевидных новообразований или рассечение спаек, сдавливающих нерв;
- назначение больному витаминно-минеральных комплексов;
- стимуляция нервов и мышц;
- иглоукалывание;
- физиотерапия (электрофорез, фонофорез, УВЧ, ультразвук, парафинотерапия).
Лицам, страдающим невритом тройничного нерва, рекомендуют регулярно посещать стоматологические клиники и проводить санацию полости рта.
Хирургическое лечение
Хирургическое лечение неврита лицевого нерва обычно проводится для восстановления его целостности, нарушенной при травме (разрыве нервных волокон). С этой целью нерв сшивается.
Кроме того, хирургическая операция может быть проведена, если причиной воспаления нерва послужило его сдавление опухолью, аневризмой, рубцовой тканью или иным новообразованием. Причина сдавления удаляется (пример такой операции невролиз — удаление разрастания соединительной ткани).
Еще один вид хирургического лечения — замена поврежденного участка лицевого нерва трансплантантом. Такие операции обычно проводятся при травмах. Участок нерва для пересадки берется на ноге. Объем пластики определяется планом операции. В частности, трансплантант может быть подшит к лицевому нерву на здоровой половине лица. В этом случае сигнал от головного мозга будет поступать к мимическим мышцам одновременно на правой и левой сторонах.
Хирургическое лечение показано в случаях, когда консервативная терапия не приносит результатов. Провести его можно в течение 12 месяцев с момента появления симптомов неврита. Более позднее проведение операции не имеет смысла, так как к этому времени мимические мышцы успевают атрофироваться.
Профилактика
Специфической профилактики против невралгии не существует. Врачи лишь рекомендуют по максимум исключить воздействие на организм тех факторов риска, которые могут привести к воспалению нерва. Чтобы этого избежать, необходимо не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров. Важно проводить закаливание, меньше беспокоиться, чтобы снизить влияние стрессов. Также обязательно должно проводиться лечение основных заболеваний, которые являются факторами риска невралгии.
Симптоматика
Спровоцировать первую атаку боли могут элементарные вещи, без которых не обходится ни один человек: смех, улыбка, артикуляция, чистка зубов, прием пищи, обморожение лица. Боль проявляется в одной половине лица. Сначала болевые атаки непродолжительные. Заканчиваются они, как и начинаются, внезапно. Со временем болевой синдром возникает все чаще и длится дольше. Часто боль начинает зарождаться в челюсти и ее можно спутать с зубной болью. Далее болезненные ощущения переходят в область щеки, уха, лба. Наблюдается слезотечение, парез лицевой мышцы, лицо становится ассиметричным. После приступа наступает период ремиссии, который длится несколько минут. Во время ремиссии болей не наблюдается.
Домашние средства лечения
Перед тем как лечить невралгию тройничного нерва в домашних условиях, необходимо проконсультироваться с врачом, поскольку многие средства могут только усугубить ситуацию. Если специалист разрешит, допускается использовать и различные домашние рецепты.
По рекомендациям при невралгии тройничного нерва стоит употреблять внутрь или смазывать пораженную сторону березовым соком. В сутки необходимо пить 4-5 стаканов. Облегчить боль поможет нагретая гречка, сложенная в хлопчатобумажную ткань. Компресс делают 2 раза в день, выдерживая его на месте воспаления вплоть до остывания. В домашних условиях полезно выполнять массаж больной области: растирать, поглаживать и слегка разминать место воспаления.
Диагностика невралгии
Диагностика невралгии в Клинике ЦЭЛТ не вызывает затруднений, поскольку имеет целый ряд ярко выраженных признаков. Рассказывая о клинических проявлениях заболевания, пациенты стараются не касаться поражённой стороны лица, пребывают в напряжённом состоянии, поскольку ожидают новый приступ.
Проводятся исследования функций лицевого и тройничного нервов, которые начинаются с оценивания симметричности лица больного. Помимо этого, проводится ряд тестов, направленных на проверку вкусовых ощущений и чувствительности.
Для максимально точной диагностики патологических процессах в нервах лица проводится УЗИ-нервов.
Гемифациальный спазм (лицевой гемиспазм) — симптомы и лечение
Основная цель лечения гемифациального спазма/> — достичь устойчивой ремиссии, чтобы пациент при этом не потерял трудоспособность и социальную активность [25].
Для лечения гемифациального спазма применяются следующие медикаментозные средства: клоназепам, леветирацам, карбамазепин, баклофен, габапентин [7]. Они относятся к противосудорожным средствам и миорелаксантам, влияющим на мышечный тонус и способность проведения нервных импульсов. Однако их эффективность достоверно не доказана. К тому же пациенты вынуждены принимать препараты длительное время в достаточно высоких дозах, что неизбежно ведёт к побочным явлениям, таким как заторможенность, сонливость, вялость, головокружения, мышечная слабость, диспепсические расстройства, колебания артериального давления, нарушения ритма и проводимости сердца и многие другие, что влияет на качество жизни.
При первичном гемифациальном спазме возможно нейрохирургическое вмешательство (микроваскулярная декомпрессия лицевого нерва), показавшее свою эффективность в 86-93 % случаев оперативного лечения. Её разработал и впервые провёл в феврале 1966 года американский нейрохирург Питер Джаннетта [7]. Сначала врач делает разрез в заушной области на поражённой стороне, затем выпиливает небольшой костный участок. Сместив полушарие мозжечка, врач определяет зону компрессии и устраняет её: деликатно отделяет сосуд от нерва и между ними укладывает специальный биологически инертный материал — тефлоновую вату. Костный дефект замещается костным фрагментом или специальной пластиной, которая крепко фиксируется.
При вторичных гемифациальных спазмах эффективным будет устранение причины (удаление опухоли, выключение из кровотока аневризмы, лечение основного заболевания и т. д.).
При наличии противопоказаний к оперативному лечению, при вторичном гемифациальном спазме, когда хирургическое лечение не показано (инсульт, рассеянный склероз и др.), отказе от операции и у пожилых людей наиболее оптимальным методом лечения сейчас считают инъекции ботулинического токсина типа А (БТА) [1][7]. По рекомендации Европейской федерации неврологических обществ (European Federation of Neurological Societies, EFNS, 2011) препараты БТА рекомендованы как первая линия лечения при гемифациальном спазме (класс рекомендации С) [28].
БТА является высокоэффективным методом лечения гемифациального спазма с минимальным риском нежелательных явлений и может рассматриваться как альтернатива хирургическому лечению. Он проверен контролируемыми исследованиями и 35-летней клинической практикой [26]. Тем более известно, что в 20 % случаев хирургического лечения гемифациального спазма развивается рецидив, часты побочные эффекты (нарушения функций черепных нервов, инфекции, ликворея, кровоизлияния), которые переносятся пациентами труднее, чем БТА [7].
Калифорнийский офтальмолог Алан Скотт впервые использовал БТА в 1977 году для лечения косоглазия. В 1985 году он же первым применил локальные инъекции БТА на человеке для лечения блефароспазма и гемифациального спазма [29]. В 1985 году невролог Митчел Брин опубликовал результаты успешного лечения блефароспазма и гемифациального спазма с применением БТА [30]. С тех пор БТА применяется не только в офтальмологии, но и в лечении заболеваний нервной системы. Официально применение БТА одобрено FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов – США) в 1989 г. Одним из первых показаний для применения БТА стал гемифациальный спазм [31].
Ботулинический токсин вырабатывается грамположительной бактерией Clostridium botulinum. Это нейротоксин, который блокирует высвобождение ацетилхолина (нейромедиатора, который обеспечивает передачу сигналов между нейронами) из пресинаптического нервного окончания. Таким образом нарушается периферическая холинергическая (возбуждаемая ацетилхолином) передача в нервно-мышечном синапсе. Это уменьшает сокращение мышц и приводит к дозозависимому обратимому снижению мышечной силы [25][26].
В России разрешены к применению следующие препараты БТА: условно 100-единичные —»Ботокс», «Лантокс», «Ксеомин», «Релатокс», «Ботулакс» (при этом некоторые препараты выпускаются во флаконах по 50 и 200 ед.) и «Диспорт» (во флаконах по 300 и 500 ед.). Препараты имеют сходную эффективность, отличаются особенностями хранения и разведения. Только в инструкции к препарату «Релатокс» (Россия) гемифациальный спазм не включён в показания к применению. Дозировка препарата рассчитывается индивидуально для каждого пациента и в соответствии с инструкцией по медицинскому применению. Научно рассчитан коэффициент пересчёта единиц действия между «Диспортом» и 100-единичными препаратами, он составляет 3:1 и менее — по неврологическим показаниям и 2,5:1 — по эстетическим показаниям [32]. Окончательный расчёт дозы остаётся за врачом. В атласе ботулинотерапии Вольфганга Йоста дозы уже указаны с учётом этого перерасчёта на одну точку введения [33]. При лечении гемифациального спазма средняя доза для «Диспорта» может составлять 120-170 ед. [14], для «Ксеомина» — 30-50 ед. в зависимости от вовлечённых мышц. Доза введения в одну точку для «Ксеомина» составляет 1,25-5 ед. [33][34].
БТА способен устранить гиперкинезы при гемифациальном спазме с сохранением функции мышц, его необходимо назначить сразу, как только поставлен диагноз. Перед проведением ботулинотерапии врач обязательно должен оформить добровольное информированное согласие на проведение инъекций БТА. Инъекционные сессии рекомендуется проводить каждые 3-4 месяца в мышцы-мишени. Допустимо проводить инъекции «по запросу пациента», т. е. раньше или позже рекомендуемых сроков. Это зависит от возобновления симптомов гемифациального спазма. После инъекций рекомендуется в течение 20 минут выполнять активное сокращение инъецированных мышц, а в течение 1 часа пациент должен быть под медицинским наблюдением для контроля за появлением немедленных аллергических реакций [26]. Для уменьшения риска развития внутрикожных гематом на лице, рекомендуется в течение 10-20 минут охлаждать места инъекций.
Уменьшение гиперкинезов после введения ботулотоксина обычно отмечается довольно быстро — уже на 2-5 день, иногда достигая максимального эффекта к концу недели (реже к 10-14 дню). Эффект продолжается до 3-6 месяцев. При регулярных повторных введениях БТА в большинстве случаев положительный эффект закрепляется. Выраженность гиперкинезов при их возобновлении меньше, чем до ботулинотерапии и имеет тенденцию к уменьшению [14]. Для симметрии лица в мышцы контралатеральные (на противоположной стороне) гемифациальному спазму, необходимо выполнить инъекции БТА в 50 % от дозы, введённой в ипсилатеральные (на стороне заболевания) мышцы. Желательно это сделать спустя 2-3 недели, чтобы оценить эффект от введённого БТА и определить мышцы, требующие эстетической коррекции [35]. Снижения чувствительности к БТА обычно не отмечается. На фоне эффекта от терапии есть возможность постепенной отмены ранее получаемых медикаментозных средств [14][34].
Чаще инъекции выполняют в следующие мышцы: круговая мышца глаза (orbicularis oculi); малая скуловая мышца (zygomaticus major et minor); круговая мышца рта (orbicularis oris); подкожная мышца шеи (platysma); лобная мышца (frontalis); мышца, сморщивающая бровь (corrugator supercilii); мышца, опускающая переносье (procerus); носовая мышца (nasalis); мышца, поднимающая верхнюю губу и крыло носа (levator labii superioris alaeque nasi); мышца, поднимающая верхнюю губу (levator labii superioris); мышца смеха (risorius); мышца, поднимающая угол рта (levator anguli oris). Нельзя вводить препарат в среднюю зону верхнего века — в проекции мышцы, поднимающей верхнее веко, поскольку это может привести к опущению века [26][28].
Лечение препаратом должно проводиться специалистами (неврологами, нейрохирургами), имеющими опыт в диагностике и лечении подобных состояний и прошедших подготовку по проведению лечения.
К противопоказаниям применения БТА относятся беременность, повышенная чувствительность к одному из компонентов препарата и острые заболевания [26]. При лечении гемифациального спазма по данным разных авторов с частотой от 2 до 23 % были зарегистрированы временные побочные реакции. По частоте они распределены следующим образом: очень часто — птоз (опущение); часто — слабость мышц лица, диплопия (двоение в глазах), сухость глаз, отёк век, слезоотделение; нечасто — парез (ослабление) мышц лица; редко — офтальмоплегия (паралич мышц глаза), заворот века [26]. Они не требуют дополнительных вмешательств, регрессируют самостоятельно в течение нескольких недель [14][26][34]. Для снижения рисков побочных явлений важно соблюдать дозу БТА, начинать лечение с минимальных эффективных доз. Препараты, влияющие на нервно-мышечную передачу, такие как антибиотики группы аминогликозидов, в период действия БТА должны применяться с осторожностью [26].
Для оценки эффективности лечения учёными разработана специальная система по пяти- и шестибальным шкалам. Например, по Винсенту Марнеффе (нейрохирург) [36] «отличным» считается результат с полным исчезновением гиперкинеза, «хорошим» — при исчезновении более чем на 80 %, «удовлетворительным» — при исчезновении от 20 до 80 %, «неудовлетворительным» — если гиперкинезы исчезли менее чем на 20 %. Тецуо Ивакума и соавторы [37], Питер Джаннетта [21], Роберт Ожер и соавторы [38] предложили «отличный», «хороший», «удовлетворительный», «неудовлетворительный», «плохой» и «рекуррентный» результаты лечения гемифациального спазма. Нужно стремиться достигать «отличных» и «хороших» результатов лечения [7].
Лекарственная терапия гемифациального спазма ушла в прошлое. Только при наличии коморбидных расстройств (депрессия) врач может дополнительно к основному лечению назначить антидепрессанты [25][26].
Таким образом, применение БТА требует посещения врача 3-4 раза в год без необходимости постоянного приёма других лекарственных препаратов и прохождения других процедур. Также с пациентами необходимо проводить когнитивно-поведенческую терапию для лучшей социальной адаптации [25][26].
Лицевой гемиспазм. Параспазм. Блефароспазм
Это заболевания, сходные с болезнями лицевого нерва. Даже врачи нередко их путают. Мы обязательно разберемся в причинах болезни и выполним необходимое лечение.
Лицевой гемиспазм – приступы непроизвольного сокращения или подергивания мимических мышц с одной стороны, сходные с нервным тиком глаза (подробнее о причинах и лечении неврных тиков (в т.ч. глаза) здесь). Может выглядеть, как прищуривание, зажмуривание, отведение угла рта или кончика носа, опускание подбородка. Подробнее о нервном тике (в т.ч. глаза и его причинах)
Лицевой параспазм – приступ непроизвольного сокращения мимических мышц с обеих сторон. Встречается гораздо реже гемиспазма и чаще имеет общие с ним причины. Подробнее
Блефароспазм – заболевание, начинающееся с учащенного моргания, которое впоследствии переходит в интенсивное неконтролируемое зажмуривание глаза или обоих глаз. Подробнее
Будем рады Вам помочь в поиске причины и лечении лицевого гемиспазма (нервного тика глаза), лицевого параспазма, блефароспазма.
Лечение лицевого нерва в клинике «Эхинацея»
Лечение будет построено так:
- Найти и устранить фактор, который повредил нерв (вирусы, например);
- Стимулировать регенерацию нерва.
Если пренебречь первым пунктом – шансы восстановить нерв снижаются, растет риск контрактуры лица. Средняя продолжительность курса лечения – 2 месяца, бОльшую часть курса Вы сможете выполнить дома самостоятельно.
Планируемый результат – восстановление работы мышц лица Возможные трудности – запущенное заболевание, существенное сужение канала лицевого нерва, повреждение миелиновой оболочки нерва, приводящее к появлению нервного тика глаза, что в некоторой мере усложняет процесс лечения. Подробнее о причинах и лечении нервного тика.
Лечение невралгии
Лечение невралгии процесс длительный и непростой, но медики Клиники боли ЦЭЛТ знают, как провести его с максимальным положительным эффектом. Для этого применяется для метода лечения.
Консервативный метод
Консервативное лечение предусматривает приём лекарственных средств:
- спазмолитиков;
- антиконвульсантов
Радиочастотная ризотомия
- Стоимость: 35 000 руб.
- Продолжительность: 15-30 минут
- Госпитализация: 2 часа в стационаре
Подробнее
Очень важно правильно рассчитать дозировку лекарств и осуществлять их приём регулярно, поскольку только так можно достичь желаемого эффекта. Не менее важно регулярно посещать физиотерапевтические процедуры:
- токи Бернара;
- иглорефлексотерапию;
- парафиновые аппликации.
Если данная методика лечения не принесла желаемого эффекта, лечащий врач может принять решение о хирургическом лечении.
Обследование при заболевании лицевого нерва – найти и устранить причину болезни
Симптомы страдания лицевого нерва во всех случаях почти одинаковы, а вот его причины различны, и требуют различного лечения. Лечение «вслепую» может затянуть процесс выздоровления. Поэтому в нашей клинике все начнётся с поиска точной причины и места поражения нерва.
МР-томография головного мозга, височной кости. На МР-томограммах видны мозговые центры лицевого нерва и его область его выхода (корешок) на основание мозга, кровеносные сосуды, височная кость. Легко распознаются нарушения кровообращения, кисты и опухоли.
Анализы крови на наличие инфекций, биохимических изменений, повреждающих лицевой нерв. Тройничный нерв является излюбленной областью поражения вирусом группы герпеса. Подозрение на присутствие вируса и его активность нетрудно проверить с помощью анализа крови.
Электромиография, Мигательный рефлекс – измерение электрических потенциалов мышц лица. Помогает оценить функцию проведения импульсов по лицевому нерву, степень ее нарушения, судить об эффективности лечения, наличии осложнений, помогают в выборе правильной тактики лечения.
Стимуляционная электромиография лицевого нерва (электронейромиография, миография лицевого нерва)