Хирург дает пациенту рекомендации после любой операции, и стоматологические инвазивные манипуляции не исключение. В частности, чтобы не воспалился имплант, точнее ткань вокруг него, необходимо сразу после вмешательства строго соблюдать все назначения и запреты. Очень важно исключить в первые часы после имплантации горячие напитки и блюда, вовремя и в назначенной дозировке принимать антибиотики, антигистаминные и нестероидные противовоспалительные препараты. При несоблюдении этих условий риск развития патологических реакций возрастает.
Отторжение зубных имплантов: периимплантит и мукозит
Сегодня с отторжением имплантов официально встречаются от 2 до 5% пациентов. И процесс этот может начаться как сразу, так и через несколько лет активной эксплуатации зубов. Основной причиной считается скопление патогенной микрофлоры, что приводит к воспалению тканей вокруг установленных имплантатов. Но тут возможно два развития ситуации.
Периимплантит – это полноценный и очень тяжелый воспалительный процесс, который затрагивает ткани по всей длине установленного импланта и приводит к резорбции (рассасыванию) челюстной кости. При такой патологии чаще всего приходится удалять конструкции, чтобы полностью остановить развитие воспаления. В любом случае врач проведет диагностику и оценку состояния чем больше кости сохранилось вокруг имплантата, тем больше шансов на успех терапевтического лечения без извлечения титанового корня.
Но существует также такое понятие, как мукозит – в этом случае воспаление локализуется только в области десны, то есть оно не приводит к разрушению костной ткани вокруг тела имплантата, а сохраняются практически 100-процентные шансы сохранить конструкцию. Для этого проводится медикаментозная терапия.
«Каждый пациент должен понимать, что исход лечения – это ответственность не только лечащего врача. На первом этапе – да, первые 50% зависят от профессионализма имплантолога, от того, как он спланирует ведь процесс лечения и установит имплантаты. А вот вторые 50% успеха – это задача самого пациента: за имплантами, ровно как и живыми зубами, необходим тщательный уход».
Беспалов Роман Дмитриевич, челюстно-лицевой хирург, имплантолог, стаж работы более 27 лет записаться на прием
Имплантация без рисков и осложнений! Наши врачи – профессионалы, которые обучаются в лучших зарубежных центрах. Мы не экономим на здоровье наших пациентов!
Записаться сейчас
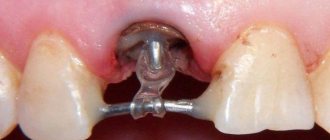
Симптомы мукозита и периимплантита
При мукозите – поверхностном воспалении тканей – наблюдается небольшая отечность, покраснение или даже посинение десны. Слизистая может немного отходить от коронки или абатмента импланта. Если посмотреть на снимок, то воспаление кости не наблюдается и нет ее потери.
При периимплантите симптоматика выражена более ярко:
- покраснение и отечность десны,
- болезненность при надавливании на имплант и его подвижность,
- гнойные выделения, кровотечения из области установленного импланта,
- повышение температуры тела до 38 градусов.
Даже при небольшом воспалении десны в области установленных имплантов нужно оперативно обратиться к врачу – чем раньше будет поставлен диагноз и начато лечение, чем больше шансов сохранить установленный имплант.
Стадии и формы периимплантита
- легкая стадия: потеря костной ткани вокруг импланта – не более 3 мм, при этом воспаляется слизистая, возникает незначительная болезненность. Отметим, что это уже не мукозит, поскольку наблюдается резорбция кости. Лечение такой стадии, как правило, консервативное, с применением антибиотиков и болеутоляющих средств,
- стадия средней тяжести: утрачивается около половины вертикальной костной ткани, появляются выделения гноя из области установленного импланта, возникает кровотечение и острая болезненность,
- тяжелая стадия: практически полная резорбция костной ткани, образование глубоких карманов, развитие инфекции, гнойные выделения, постоянные кровотечения.
Как проводится диагностика
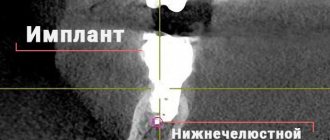
Если вы обнаружили какой-либо из перечисленных симптомов, либо у самого врача во время профилактического осмотра появились сомнения, обязательно проводится рентген-диагностика. Это может быть панорамный снимок (ОПТГ), но лучше – трехмерная компьютерная томография, которая позволит оценить степень резорбции костной ткани вокруг всего тела имплантата.
Также врач обязательно проводит визуальный осмотр и инструментальную диагностику, точнее – зондирование. Оно необходимо для оценки глубины десневого кармана – в норме слизистая плотно прилегает и до самого имплантата «добраться» сложно, т.к. он погружен в костную ткань (если речь идет о двусоставной конструкции). Но при периимплантите десна легко отслаивается, а глубина такого десневого кармана может составлять от 5-6 мм и более.
Симптомы воспаления
Инфекция, попадая в десневую ткань, вызывает воспаление, которое можно распознать по следующим признакам.
- Острая боль, которая может распространиться по всей полости рта;
- покраснение и опухоль десны;
- неприятный запах изо рта;
- повышение температуры;
- увеличение десневого кармана;
- расшатывание имплантата;
- кровянистые выделения вокруг установленной конструкции.
Все эти признаки говорят о том, что в процессе эксплуатации и приживления имплантата что-то пошло не так. В любом случае необходимо сразу обратиться к своему лечащему доктору.
Почему периимплантит встречается все чаще? Результаты мировых исследований
По причине того, что периимплантит диагностируется в несколько раз чаще, чем еще 5 лет назад, мировые имплантологи буквально бьют тревогу – проводят симпозиумы и встречи для обсуждения этой нарастающей проблемы. И все они сходятся во мнении, что главная причина, почему возникает периимплантит – это бактерии (другое дело – как они попадают в ткани вокруг имплантата, но об этом пойдет речь далее).
На традиционных конструкциях, которые предназначены для двухэтапного протокола, предусмотрена шероховатая поверхность по всей длине имплантов. Это сделано для их лучшей фиксации в костной ткани – благодаря наличию микропор клетки кости буквально врастают в тело импланта. Тем не менее, после установки имплантов в течение первых пяти лет1 возникает резорбция костной ткани до 1-3 мм (это считается физиологической нормой, и производители стараются усовершенствовать конструкцию имплантов для уменьшения этой проблемы). Как следствие – шероховатая верхушка имплантов оголяется. И если одновременно к этому добавляется отсутствие гигиены полости рта со стороны пациента, то на импланте скапливается большое количество налета. Именно это становится основной причиной развития периимплантита и последующего отторжения импланта.
Согласно исследованиям, проведенным Международным фондом имплантологов, сегодня принято выделять три основные причины развития периимплантита: это шероховатая поверхность имплантов в комплексе с плохой гигиеной и не совсем корректной установкой (выше уровня десны), многокомпонентность имплантов (при неплотном соединении самого тела импланта и абатмента скапливается налет), а также широкий диаметр устанавливаемых конструкций.
Естественно, речь идет не обо всех имплантах. Но очень многие производители, к сожалению, не учитывают большие риски развития периимплантита и выпускают модели, которые значительно повышают вероятность развития воспалительного процесса. А значит ни о каком их многолетнем сроке службы не может идти и речи.
Лечение процессов воспаления после имплантации зубов
Терапия постоперационных воспалений десен может быть консервативной или хирургической. Все зависит от стадии и причин патологического процесса. Консервативный метод предполагает чистку конструкции под анестезией и назначение антибактериальной терапии пациенту. Хирургический метод предполагает:
- Обязательную санация ротовой полости.
- Рассечение слизистой и удаление грануляции.
- Химическая и механическая обработка стержня.
- Чистка, коррекция костного ложа.
- Наложение швов.
Все процедуры осуществляют под анестезией, и затем пациенту назначают антибактериальные, антигистаминных препараты. Если же все-таки произошло отторжение импланта, то остается возможность повторной операции. При условии, что челюстная кость имеет достаточную плотность и объем, повторную имплантацию проводят через 4-8 недель.
Основные причины развития мукозита и периимплантита
Итак, как уже было отмечено ранее, сама главная причина развития как мукозита, так и периимплантита – это скопление патогенной микрофлоры. Если говорить простым языком, то как и любое воспаление, данные проблемы вызывают обычные микроорганизмы: в основном это спирохеты и грамотрицательные анаэробы. Простому обывателю эти названия ничего не скажут, куда более важно понимать, откуда они берутся в полости рта и почему начинают свою активность.
В целом в нашей полости рта присутствуют как «хорошие», так и патогенные микроорганизмы. Но их количество сбалансировано. При отсутствии ежедневной гигиены полости рта, при снижении иммунитета (или если он борется с другими болезнями), количество «вредных» микробов превалирует, что провоцирует развитие различных воспалительных процессов. При мукозите оно поверхностное, при периимплантите – более глубокое. Но если причиной мукозита является в основном плохая гигиена полости рта, то предпосылок развития периимплантита гораздо больше:
- ошибки врача: недостаточное обследование пациента; установка имплантов только на основании панорамного снимка без проведения компьютерной томографии; попадание микробов (в том числе слюны) внутрь полости при установке имплантатов; ошибки при протезировании – например, перегрузка имплантата или травмирование слизистой,
- нарушения со стороны пациента: несоблюдение правил гигиены; отказ от лечения хронических заболеваний (в частности, вич-инфекции, сахарного диабета); использование протезов не по их прямому назначению.
От чего десна воспаляется после вживления имплантата
Рассмотрим перечень причин, вследствие которых может воспалиться десна возле искусственного корня:
1. Непрофессионализм врача — распространенная причина, не каждый врач имеет достаточную квалификацию, чтобы справиться с тяжелым клиническим случаем. Иногда погрешности допускаются по невнимательности, халатности. Возможные ошибки:
- неправильно подобранные длина, диаметр конструкции;
- использование нестерильных инструментов;
- перегрев кости бором при создании костного ложа;
- ошибочное расположение стержня;
- низкое качество имплантационной системы;
- игнорирование противопоказаний к процедуре.
2. Нарушение послеоперационного режима пациентом. Даже если врач выполнит свою работу идеально, несоблюдение рекомендаций может свести на нет результаты работы. Ошибки пациента:
- перегрев или переохлаждение организма;
- повышенная нагрузка на имплант во время приживления;
- умышленное утаивание хронических заболеваний;
- недостаточная гигиена ротовой полости;
- несоблюдение режима приема медикаментов;
- курение.
3. Другие причины:
- развитие аллергической реакции на материал или покрытие стержня;
- повреждение конструкции;
- развитие заболеваний иммунной, сердечно-сосудистой, кровеносной систем;
- инфекционные заболевания ротовой полости.
Какие ошибки врача приводят к периимплантиту?
На первом этапе, когда проводится подготовка к лечению и непосредственная установка имплантатов, от врача на 90% зависит положительный исход имплантации. После этого большая часть ответственности переходит уже на плечи самого пациента.
- ошибки на этапе диагностики: проведение имплантации только на основании данных ОПТГ (панорамного снимка) без использования трехмерной компьютерной томографии (КТ); имплантация без предварительной оценки состояния здоровья пациента,
- не исключены и не учтены хронические заболевания, а также определенные состояния: беременность, период менопаузы и менструаций у женщин, сахарный диабет, активное курение и употребление спиртных напитков, пародонтит и пародонтоз, ЛОР-патологии, плохо вылеченные зубы в полости рта,
- ошибки на этапе планирования лечения, например, неверно выбранное место под имплантаты, слишком тонкая кость, слишком близкое расположение к натуральным зубам,
- ошибки на этапе установки имплантов: нарушение стерильности, повреждение покрытия имплантов, попадание слюны внутрь лунки, использование не оригинальной продукции и т.д.,
- ошибки на этапе протезирования: перегрузка всех или некоторых имплантов из состава комплекса, попадание цемента внутрь полости, неправильная конструкция протеза, восстановление только одной челюсти и т.д.
Более подробно обо всех ошибках, которые могут быть допущены во время имплантации, читайте в нашем отдельном материале >>>
«Случай каждого пациента в нашей клинике рассматривают несколько врачей. Это обязательно челюстно-лицевой хирург-имплантолог, а также ортопед. Уже на начальном этапе мы оцениваем каждый нюанс, рассматриваем каждую деталь. Нам очень важно, чтобы пациент получил не только красивую улыбку, но и зубы, которыми можно будет есть без боли».
Чорный Станислав Владимирович. стоматолог-ортопед, стаж работы более 20 лет
Неоригинальные компоненты – это риск отторжения имплантов! Мы используем только оригинальные импланты, абатменты и другие супраструктуры, которые плотно соединяются без стыков и микрозазоров. В комплексе они прошли проверку качества непосредственно на заводе – производитель дает гарантию, что они будут полноценно функционировать в течение многих лет.
записаться сейчас
Диагностика
Если вы обнаружили признаки заболевания или подозрение возникло у врача на профилактическом осмотре (при визуальном осмотре или пальпации), обязательно проводится диагностика:
- Компьютерная диагностика. Панорамный снимок или 3D компьютерная томография — для оценки резорбции челюсти.
- Периапикальный рентген. Получение информации о состоянии искусственного корня и области вокруг него.
- Зондирование. Для оценки глубины пародонтального кармана.
В качестве дополнительных исследований назначаются:
- Стоматоскопия — детальный осмотр слизистой помогает увидеть внутреннюю картину аномалии на начальных стадиях.
- Клинические анализы, пробы Шиллера, Рассела, рН-метрия.
- Биохимические, бактериологические анализы — дают дополнительную информацию о заболевании.
По результатам ставится диагноз, назначается соответствующее лечение.
Кто находится в группе риска и что зависит от пациента
На этапе до хирургического вмешательства вам, как пациенту, очень важно следовать рекомендациям врача, а также рассказать ему обо всех проблемах со здоровьем. Мы понимаем, что если вы пришли в клинику, вы рассчитываете пройти имплантацию и восстановить утраченные зубы. Но это дорогостоящее и сложное лечение – чтобы не потратить средства и время впустую, а также чтобы не испортить свое здоровье, нужно быть предельно честными перед своим врачом. Сегодня список противопоказаний к имплантации очень небольшой – за последние два года в нашей клинике было меньше 10-ти пациентов, которым мы вынуждены были отказать в лечении.
В группе риска по развитию периимплантита находятся пациенты со следующими проблемами:
- бруксизм – скрежетание зубами и сильное сжатие челюстей приводит к перегрузке имплантов,
- длительное лечение кортикостероидами – к плохой регенерации тканей, разрушению кровеносных сосудов, повышению риска развития кровотечения,
- ранее проведенная лучевая или химиотерапия – подавляет иммунитет, работу многих органов и систем,
- сахарный диабет или остеопороз приводят к нарушению обменных процессов,
- злоупотребление алкоголем (особенно сразу после имплантации зубов) – к повышенному риску развития кровотечений, не заживлению ран, воспалению тканей вокруг имплантата. Прочитайте наш материал про то, почему алкогольные напитки обязательно нужно исключить после установки имплантов,
- отказ от гигиены или ее неправильное проведение – в том числе использование зубной нити, которая приводит к травмированию десны и оголению верхушек имплантатов.
Все эти состояния повышают риски развития периимплантита, но не являются самостоятельными факторами его появления. У данной группы пациентов проводится более тщательная диагностика. Зачастую подключаются «узкие» специалисты, например, онкологи, эндокринологи, которые дадут свое заключение о состоянии здоровья человека или назначат соответствующую терапию. В таких ситуациях не только врач должен взвесить все ЗА и ПРОТИВ, но и самому пациенту необходимо понимать риски и возможные осложнения. Если специалист – честный и профессиональный, он никогда не возьмется работать с человеком, которому он навредит, а не поправит здоровье.
О чем говорит воспаление мягких тканей возле или под имплантом
Имплантация зубов — сложная травматичная операция, в процессе которой нарушается целостность мягких и твердых тканей, происходит разрыв кровеносных сосудов. В постимплантационный период возможны отеки, кровотечения, болезненность, что является нормальной реакцией организма на полученные травмы.
Данные симптомы не считаются патологией, проходят самостоятельно в течение 3-5 дней. Если боль и отек сохраняются на более длительный период или имеют тенденцию к увеличению, это говорит о начавшемся воспалении — периимплантите.
Риски отторжения имплантов в послеоперационный период
После успешно проведенной имплантации зубов и после того, как имплантаты полноценно срастутся с костью (то есть через полгода-год), расслабляться все равно не стоит. Важно проводить полноценную гигиену полости рта, поддерживать свое здоровье. Понятно, что никто не застрахован от развития какого-либо заболевания в будущем, но если у вас есть хронические проблемы, нужно следить за тем, чтобы они не переходили в острую стадию. Например, при сахарном диабете нужно соблюдать диету и принимать все назначенные врачом препараты, контролировать уровень сахара в крови.
Сразу после установки имплантов необходимо строго следовать рекомендациям врача в плане терапевтического лечения. Если были назначены антибиотики, значит их обязательно нужно пропить строго указанное количество времени или как минимум спросить врача, можно ли остановить их прием.
Если протез был установлен сразу, то и кушать также можно сразу. Но нагрузка должна быть умеренной – нельзя в первый же день пойти в ресторан и съесть твердый стейк, закусывая орехами и запивая стаканчиком виски.
О том, как вести себя после имплантации зубов, читайте в нашей полезной статье >>>
Спустя 1,5 года Александр обратился в клинику для замены адаптационного протеза на постоянный из керамокомпозита. За это время он регулярно проходил профилактические осмотры, уделял внимание гигиене полости рта, поэтому никаких осложнений после имплантации не было.
Смотреть отзыв
«Прошел год, как я с зубами. Я всем доволен! Ситуация у меня была очень сложная и серьезная, было удаление восьми зубов сразу. Спасибо врачам за то, что вернули меня к нормальной жизни. Кушаю, жую нормально, улыбаюсь!» – поделился своими впечатлениями наш пациент.
Смотреть отзыв
Что мы гарантируем
- Правильную имплантацию, четкое соблюдение протоколов. В нашем Центре команда высококлассных врачей, сотрудников медицинских московских ВУЗов. Имплантологи владеют всеми известными протоколами, постоянно проходят стажировки и курсы повышения квалификации в США, Германии, хирургических центрах России.
- Установку качественных имплантатов Nobel Biocare. Не имеют ограничений к установке, подходят для всех клинических случаев, приживаемость 99,3%, защищены от подделок. Запатентованная поверхность TI-Unite способствует ускоренному приживлению. Предоставляем пожизненную гарантию.
- Тщательную диагностику. Центр оборудован современным диагностическим оборудованием, результаты будут известны через 15 минут.
- Быстрое реагирование на проблему. Вы можете обратиться по телефону в любое время дня и в любой день недели, если вас что-то тревожит. Кроме этого, мы проводим профилактические осмотры, бесплатное КТ-обследование после операции.
Как проводится лечение и можно ли спасти имплант
Лечение периимплантита средней и тяжелой степени тяжести сегодня, к сожалению, не дает должных результатов2. Согласно анализам литературных источников, проведенному Heitz-Mayfield и Mombelli3, почти в 93% случаев ткани вокруг имплантов инфицируются повторно после проведенного лечения данного. То есть риск рецидива очень и очень высокий. Поэтому зачастую единственно верным решением будет удаление импланта и проведение последующей медикаментозной терапии.
Но лечение мукозита вполне возможно. Также, как и лечение периимплантита в том случае, если имплант неподвижен и костная ткань потеряна лишь в небольшом объеме. В любом случае окончательное решение принимает врач после проведения соответствующей диагностики.
Методика лечения – только хирургическая, но комплексная, поэтому состоит из нескольких направлений:
- очищение поверхности оголенного имплантата,
- терапия антибактериальными препаратами,
- увеличение объема кости вокруг имплантата, коррекция положения десны,
- использование мембран из плазмы крови самого пациента на хирургическом этапе лечения,
- коррекция протеза.
«Пациентам с запущенным пародонтитом мы рекомендуем проведение базальной имплантации, поскольку в этом случае применяются гладкие имплантаты с антибактериальным покрытием. За счет этого допускается их контакт со слизистой и даже при наличии воспалительного процесса на их поверхности не будут скапливаться патогенные микроорганизмы, поэтому риск периимплантита сводится к минимуму».
Намдаков Николай Владимирович, челюстно-лицевой хирург, имплантолог, ортопед стаж работы более 18 летзаписаться на прием
Очищение от грануляций и воспаленных тканей
Самое первое, что нужно сделать – провести очищение поверхности оголенного имплантата от загрязнений, т.е. воспаленных тканей, грануляций, налета, бактериальных бляшек. Поверхность двусоставных имплантов пористая, поэтому если она будет открытой и будет находиться над уровнем кости и десны (ведь при периимплантите объем кости сокращается), скопление патогенной микрофлоры гарантировано.
Очищение проводится при помощи ультразвука, лазера или системы Air Flow. В завершении – обработка антисептиками. Фактически, это первичная подготовка к основному хирургическому вмешательству. Основная сложность заключается в том, что многие имплантаты имеют активное покрытие, которое достигается путем сложной многоэтапной обработки в заводских условиях. И при промывании поверхности имплантата оно может быть повреждено, что чревато плохим приживлением конструкции или даже полным отторжением. Это также одна из причин, почему лечение периимплантита порой не дает положительных результатов.
Антибактериальная терапия
При наличии периимплантита обязательно назначаются антибиотики для снятия воспалительного процесса. Это могут быть препараты общего профиля, но в ряде ситуаций сначала проводится анализ микрофлоры полости рта с оценкой чувствительности к различным антибиотикам (он достаточно дорогостоящий, поэтому направлять каждого пациента нет необходимости – проводится по показаниям). Напомним, что прием антибиотиков не совместим с алкоголем.
Подсадка кости и установка защитных мембран
Это основной хирургический этап, цель которого – восстановление объема кости, а также удаление всех воспаленных тканей. Во время операции проводится рассечение и отслаивание десны, за счет чего обнажается костный дефект, с которым врач будет работать. По сути, данный этап похож на первый, но если первичная чистка лишь поверхностная, то сейчас уже более глубокая.
После отслаивания десневого лоскута при помощи скалера (ультразвуковой аппарат) или лазера проводится удаление грануляций, воспаленных тканей (десневой и даже костной), а также более качественное очищение поверхности имплантата. После этого проводится подсадка костной ткани (искусственной или заимствованной из другой области), после чего накладываются защитные мембраны, которые позволяют надежно зафиксировать подсаженный материал. Стоит отметить, что техника выполнения операции зависит напрямую от того, сколько костных перегородок (стенок) сохранилось вокруг имплантата. Чем их больше, тем, соответственно, выше шанс продлить срок службы искусственного корня.
Применение PRF-мембран из плазмы крови
Это основной хирургический этап, цель которого – восстановление объема кости, а также удаление всех воспаленных тканей. Во время операции проводится рассечение и отслаивание десны, за счет чего обнажается костный дефект, с которым врач будет работать. По сути, данный этап похож на первый, но если первичная чистка лишь поверхностная, то сейчас уже более глубокая.
На этапе хирургического вмешательства в нашей клинике также применяются PRF-мембраны – это тромбоцитарная масса, полученная из собственной крови пациента. Многочисленные исследования и наша собственная практика доказывают, что применение мембран еще на этапе установки имплантов является отличной профилактикой периимплантита. А при лечении данного осложнения плазма крови позволяет ускорить процесс регенерации десневой и костной тканей.
Пластика десны
Это основной хирургический этап, цель которого – восстановление объема кости, а также удаление всех воспаленных тканей. Во время операции проводится рассечение и отслаивание десны, за счет чего обнажается костный дефект, с которым врач будет работать. По сути, данный этап похож на первый, но если первичная чистка лишь поверхностная, то сейчас уже более глубокая.
Пластическая операция может быть как следствием подсадки кости, так и самостоятельной процедурой. В первом случае она нужна для восстановления эстетики слизистой после хирургического вмешательства, особенно когда речь идет об одиночном восстановлении зубов. Положение десны нужно также корректировать из-за увеличения объема костной ткани. Во втором случае она проводится тогда, когда оголение установленного имплантата возникает по причине слишком тонкой десны по высоте или ширине, то есть тогда, когда слизистой мало или она недостаточно плотно прилегает к коронке/имплантату.
Коррекция ортопедической конструкции
В ряде ситуаций к периимплантиту приводит перегрузка установленных имплантатов. Это может возникнуть по нескольким причинам:
- неправильно проработанная модель протеза – именно поэтому так важно, чтобы комплексное восстановление зубов проводили сразу несколько врачей: имплантолог и ортопед, которые создадут единую, правильно работающую систему,
- пациент ест неподходящую пищу (например, сильно твердые продукты сразу после установки имплантатов),
- пациент не приходит на коррекцию протеза. После длительного ношения съемных конструкций или долгого отсутствия зубов у человека меняется прикус. При помощи протезов на имплантах мы его исправляем, но делаем это постепенно – именно поэтому в течение первых полгода-года регулярно проводится коррекция протеза. Чтобы он не доставлял дискомфорт при смыкании челюстей и при жевании, а также не вызывал перегрузку имплантатов.
Стадии
- Легкая. Незначительная убыль кости вокруг имплантата. Появляется воспаление слизистой, боль не ярко выражена, искусственный корень незначительно шатается. Назначаются обезболивающие препараты, антибиотики, в некоторых случаях хирургическое лечение.
- Средняя. Утрата костной ткани наполовину по вертикали. Появляется гной, кровотечение, острая боль, десна отслаивается, имплант нестабилен. Назначается хирургическое лечение или удаление имплантата.
- Тяжелая. Полная резорбция кости. Глубокие десневые карманы, распространение инфекции на соседние области, усиление гнойных выделений, продолжительное кровотечение. Имплантат придется удалить.
Нормальным считается потеря кости вокруг импланта от одного до полутора миллиметров за первый год и не более 0,2 миллиметров в год в дальнейшем периоде. Утрата костной ткани выше этих показателей — патологическая.
Возможна ли повторная имплантация, если имплант был удален?
Классическая двухэтапная имплантация с отсроченной нагрузкой после удаления имплантов в большинстве случаев будет невозможна, поскольку костная ткань слишком сильно атрофируется из-за воспалительного процесса. Естественно, в ряде ситуаций возможен вариант ее наращивания – но потребуется несколько месяцев на первичную реабилитацию ткани после развития воспалительного процесса, а также еще 3-6 месяцев на приживление подсаженного материала.
При комплексной имплантации с немедленной нагрузкой крайне редко происходит отторжение вообще всех установленных имплантатов. Случаи, когда не приживается одна из 8-10 конструкций, встречаются, но в такой ситуации нагрузка от протеза распределяется равномерно между остальными без их перегрузки, а при необходимости проводится замена имплантата.
Лечение осложнений
В зависимости от стадии развития заболевания проводятся следующие процедуры:
- удаление хирургическим путем мешочка с гноем;
- антисептическая обработка мягких тканей;
- очищение и удаление десневого кармана;
- чистка и дезинфекция имплантата;
- медикаментозная терапия.
Если воспалительные процессы и нагноение прогрессируют, то, возможно, единственным выходом будет удаление имплантата.
Профилактика развития периимплантита
Таким образом, решить проблему развития периимплантита позволяют следующие решения:
- тщательная диагностика состояния пациента и планирование процесса лечения,
- выбор цельных имплантатов, у которых внутрикостная часть соединена с абатментом, особенно в тех ситуациях, когда восстановление зубов проводится при наличии генерализованного пародонтита,
- выбор двусоставных имплантов с противомикробным покрытием у верхнего основания тела импланта, а также использование абатментов с гладким противомикробным покрытием,
- использование полированных имплантов, на которых не будет скапливаться налет,
- применение моделей имплантов, которые в меньшей степени передают нагрузку на альвеолярную кость, подверженную воспалительным процессам,
- четкое соблюдение пациентом всех рекомендаций своего врача.
Таким образом, основная рекомендация пациентам – выбирать профессионального врача, который следит за современными тенденциями в области имплантологии, совершенствует свое мастерство, работает с качественными брендами имплантов и использует безопасные протоколы имплантации.
Еще примеры 1 По данным клинических исследований компаний-производителей имплантов: Nobel, Straumann, Astra Tech. 2 По данным исследований, размещенных в журнале Perio-implant advisory. 3 Esposito M1, Grusovin MG, Worthington HV Treatment of peri-implantitis: what interventions are effective? A Cochrane systematic review.
Как улучшить самочувствие?
Справиться с болью после имплантации помогут следующие меры.
- Соблюдение графика приема антибиотиков, обезболивающих и противовоспалительных средств, назначенных врачом.
- Прикладывание к щеке льда в первые дни после операции.
- Исключение из рациона твердой пищи, способной травмировать десну, а также горячих и холодных напитков.
- Отказ от курения.
- Ограничение физических нагрузок.
- Тщательная гигиена ротовой полости.
Соблюдение этих правил позволит ускорить восстановление тканей.
Почему под коронкой болит зуб: причины
Таким образом, если у вас заболел зуб под коронкой или воспалилась десна под коронкой – причина почти всегда кроется в некачественной терапевтической подготовкой зуба к протезированию. Конечно, в большинстве случаев стоматологи-терапевты делают контрольные снимки после пломбирования каналов, но даже видя ошибки, большинство из врачей просто не станет терять время и что-то переделывать.
К сожалению, такой подход в России является скорее нормой, чем исключением. И если к вас под коронкой болит зуб, то первое, что вы должны сделать – это рентгеновский снимок, который покажет одну из тех основных ошибок, которые совершают стоматологи при пломбировании корневых каналов. Снимок покажет – можно ли зуб перелечить, или его нужно удалять. К наиболее частым ошибкам врачей можно отнести…
Корневые каналы запломбированы не до верхушки корня –
Напомним, что в большинстве случаев зубы перед протезированием должны депульпироваться. Депульпирование зуба означает, что из него уберут пульпу зуба (сосудисто-нервный пучок) и запломбируют корневые каналы. При пломбировании корневых каналов существуют определенные стандарты, выполнение которых позволяет предотвратить последующее воспаление в области корней зуба.
На рис.1,2 вы можете увидеть как на рентгенограммах выглядят качественно запломбированные корневые каналы. Однако, когда врач халтурит и пломбирует каналы не до верхушки корня, то в незапломбированной части канала создаются условия для размножения инфекции. Недопломбировка канала всего лишь на 1-2 мм уже способна вызвать воспаление у верхушки корня зуба (рис.3).
На рентгенограмме 3 Вы можете наглядно увидеть недопломбированную часть корневого канала (она показана белой стрелкой). Черными стрелками показаны границы периодонтального абсцесса, который на рентгене выглядит как интенсивное затемнение в области верхушки корня. Причина его образования – развитие инфекции в недопломбированной части корневого канала. Такое заболевание зуба называют периодонтитом.
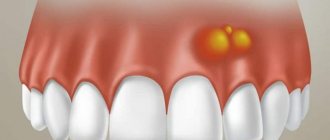
Как выглядит воспаление зуба под коронкой (рис.4) –
- «гуттаперча» – это материал для пломбирования канала,
- «периапикальный абсцесс» – это очаг гнойного воспаления в виде гнойного мешочка на верхушке корня (в зависимости от размера гнойного очага – последний называют либо гранулемой, либо радикулярной кистой).
Плохая обтурация корневых каналов –
Также причиной воспаления может стать и плохая обтурация корневого канала пломбирующими веществами (гуттаперчей и силером). Т.е. канал может быть даже запломбирован до верхушки корня, но запломбирован не плотно, с множеством пор и пустых пространств.
Это также может быть причиной того, что у вас болит зуб под коронкой, т.к. такое некачественное пломбирование каналов также приводит к развитию воспаления у верхушек корней зуба. Плохую обтурацию канала можно также легко определить по прицельному снимку зуба.
Перфорация стенок корневого канала –
Перфорация – это дословно «не физиологическое отверстие». Другими словами – это дырка в корне зуба, которая создана искусственно. Единственное же физиологическое отверстие в зубе находится на верхушке каждого корня. Наиболее часто перфорации возникают –
- Во время инструментальной обработки корневых каналов – используя инструменты для механического расширения корневого канала, врач может допустить ряд ошибок. Например, вместо расширения корневого канала по его ходу (от устья канала и до верхушки корня) – врач направит инструмент перпендикулярно через стенку канала, что приведет к возникновению «дырки» в стенке корня (рис.5,6).
- Во время фиксации штифта в корневом канале – также очень часто врачи допускают перфорации при несоблюдении техники фиксации штифтов в корневом канале. Такие перфорации также определяются по рентгенограмме и соответствующей симптоматике (рис.7).
Отлом инструмента в просвете корневого канала –
Это происходит достаточно часто, но в большинстве случаев опять же по вине врача. Ниже вы прочитаете об основных причинах поломки инструментов в канале. Единственной уважительной причиной поломки, в которой нельзя винить стоматолога – это если ваши корневые каналы имеют очень сильную кривизну.
- Нарушение техники вращения инструмента в корневом канале – инструменты для обработки корневых каналов достаточно тонкие и требуют строгого соблюдения определенной техники использования. Например, большинство инструментов нельзя крутить в корневом канале больше чем на 120 градусов. Если инструмент проворачивается в корневом канале на 360 градусов, то это закономерно может вызвать перелом инструмента, что связано с кривизной корневых каналов.
- Повторное использование инструментов –также отлом инструментов может произойти из-за того, что врач использует «старые инструменты». Инструменты для механического расширения корневых каналов сделаны из специального металла. Любой металл в процессе нагрузки получает микротрещины, что называется «усталостью металла». Повторное использование инструмента для обработки корневых каналов во много раз повышает риск отлома инструмента (24stoma.ru).
Инструменты для обработки каналов имеют разные размеры, отличающиеся по толщине. Самые тонкие инструменты имеют размеры № 6,8,10, 15. В Европе и США такие инструменты являются вообще одноразовыми и их повторное применение не допускается. Инструменты других размеров допустимо использовать повторно после стерилизации. Но в России в подавляющем большинстве клиник в виду экономии такие инструменты никто не выбрасывает, и ими работают «до предела». Что сказывается на частоте случаев возникновения отлома инструмента. - При работе в сильно искривленных труднопроходимых каналах – В этом случае поломка инструмента может случиться и не по вине доктора, т.к. инструментальная обработка в таких корневых каналах сама по себе рискованна. Но отказаться и не делать ее – нельзя.
Определить наличие инородного тела (кусочек инструмента) в корневом канале, либо за его пределом – можно по рентгенограмме (рис.8,9). И проблема здесь в том, что отломок инструмента достать из канала в большинстве случаев не удается. Это препятствует качественному пломбированию корневого канала, что в подавляющем большинстве случаев приводит к тому, что развивается воспаление, ноет зуб под коронкой или болит десна под коронкой.
Как и почему происходит отторжение на разных сроках
Экспресс-отторжение
Встречается при крупноячеистой пористой структуре кости. Такая особенность делает невозможным создание надежной опоры под титановый корень — кость не способна дать импланту необходимую стабильность и питание, не может дать достаточное напряжение, чтобы удержать имплант. В нашем Центре проблема решается с помощью стимуляторов роста (морфогенетические протеины), которые прикрепляются к шейке имплантата во время установки, активизируют разрастание и уплотнение окружающей костной массы.
Также среди распространенных причин раннего отторжения:
- Чрезмерная нагрузка импланта коронкой в момент приживления при экспресс-имплантации.
- Инфицирование челюстных тканей при установке имплантата сразу после удаления зуба с воспалением на корне.
Главная причина отторжения имплантов — периимплантит. Инфекционное воспаление тканей вокруг вживленного стержня, приводящее к прогрессивной убыли челюстной кости. Развивается сразу после установки, спустя несколько месяцев и даже лет.
Отсроченный период
Если отторжение не произошло через месяц-два после имплантации, значит остеоинтеграция прошла без осложнений. Однако встречаются случаи более позднего отторжения, когда на имплант была установлена постоянная коронка и все выглядит благополучно. Среди причин:
- Ошибки протезирования, когда повышена угловая жевательная нагрузка на титановый корень. Проявляется как болевыми ощущениями при жевании, так и покраснением десны.
- Воспаление тканей в области имплантата вследствие бактериального процесса, который развивается из-за скопления остатков пищи между зубами. Возможно бессимптомное проявление сначала, но со временем сопровождается кровоточивостью десны — выглядит воспаленной, опухшей как при пародонтите. Если не принимать меры, через год-два такое состояние приводит к выпадению конструкции.