- Показания к удалению зубов
- Противопоказания к удалению
Когда-то удаление зубов считалось одной из самых распространенных стоматологических манипуляций. Однако сегодня врачи кардинально изменили подход к лечению и стараются избежать ее даже в самых безнадежных ситуациях. Несмотря на то, что современные технологии позволяют имплантировать зуб сразу после удаления, собственные зубы все же считаются оптимальным вариантом. Поэтому подобная операция проводится исключительно по медицинским показаниям, которые делятся на срочные и плановые. К срочным показаниям относятся ситуации, когда в мягких или твердых тканях полости рта протекают патологические процессы, которые представляют собой потенциальную угрозу для здоровья пациента. Плановыми же считаются те, которые могут быть отложены на неопределенное время, то есть до очередного посещения дантиста.
Основания для проведения операции по удалению зубов
Показания к проведению операции, предусматривающей извлечение резца из альвеолярной лунки, делятся на две группы:
- экстренные;
- планируемые заранее.
Экстренными показаниями к выполнению экстракции зубов считаются:
- острые воспалительные процессы, имеющие гнойный характер (в том числе и распространяющиеся на костные ткани);
- сильное повреждение, не имеющих функциональной значимости;
- выраженные острые боли при отсутствии возможностей для проведения консервативной терапии;
- повреждения зубной коронки, которые нельзя устранить посредством постановки пломбы или путем стоматологического протезирования.
Показаниями для планового удаления зубов признаются:
- формирование прикорневых кист и развитие периодонтита в тканях, окружающих резец с непроходимыми корневыми каналами;
- пародонтит, сопровождающийся выраженной подвижностью зубов;
- наличие сверхкомплектных, ретенированных или расположенных неправильно зубов, травмирующих слизистый эпителий полости рта, способствующих развитию воспаления, провоцирующих возникновение болевых ощущений, нарушающих дикцию или мешающих приему пищи;
- опухолевые новообразования в челюстных тканях;
- наличие зубов, препятствующих проведению протезирования или ортодонтического лечения.
Как происходит сложное удаление зуба?
Сложное удаление зуба мудрости считается тем случаем, когда зуб невозможно удалить при помощи простого наложения щипцов. Как правило, в таких ситуациях сначала создается доступ к корню удаляемого зуба с помощью рассекания слизистой оболочки и надкостницы. Сложное удаление зуба с косым или горизонтальным положением проходит по частям, для чего нередко используется лазер или специальная пила. Этого не стоит бояться, так как рассекание труднодоступного зуба лишь сокращает время его удаления. После процедуры врач сглаживает острые края костной раны, промывает ее перекисью водорода или фурацилина, слизисто-надкостничный лоскут укладывается на место и фиксируется швами.
В сложных случаях операция удаления зубов не имеет единой техники. Как будет действовать врач, зависит от конкретного случая.
Техника проведения оперативного вмешательства
В современной стоматологии используют две техники экстракции зубов:
- простую;
- предусматривающую проведение дополнительных хирургических манипуляций.
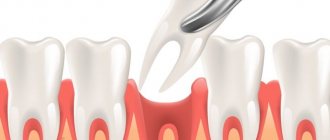
Простое удаление выполняется в тех случаях, когда коронковая или корневая часть поврежденного резца отлично визуализируется и хорошо фиксируется в щипцах.
В подобных ситуациях процедура экстракции состоит из следующих этапов:
- сбора анамнеза (врач убеждается в том, что у пациента отсутствуют противопоказания к проведению процедуры, внимательно изучает рентгеновские снимки);
- анестезии;
- отслаивания десны от эмали при помощи специального инструмента;
- фиксации щипцов на той части резца, которая располагается над костью альвеолярного отростка;
- раскачивания его, сопровождающегося деструкцией связочного аппарата, удерживающего его в альвеоле;
- извлечения из альвеолярной лунки зуба и всех подвижных фрагментов костной ткани;
- удаления кист, гранулем, санации гнойных очагов в области удаленного резца (при наличии показаний);
- обработки лунки антисептиками и противовоспалительными препаратами;
- наложения швов.
Показаниями к проведению хирургического удаления зуба могут стать:
- искривление зубных корней, препятствующее безопасному извлечению зуба;
- полное разрушение части резца, возвышающейся над альвеолярным отростком;
- повышенная хрупкость зубной коронки;
- неполное прорезывание;
- нахождение его в десне в горизонтальном положении.
Выполнение операций подобного типа может сопровождаться разрезом десенных тканей, удалением кости, скрывающей непрорезавшийся резец, при помощи остеотома или бормашины, распиливанием коронки на несколько частей и принятием иных мер, облегчающих экстракцию проблемных зубов.
Как проходит типичный процесс удаления зуба?
При удалении зубов сначала проводится местное обезболивание. Затем врач отделяет ткань десны от зуба примерно на полсантиметра. Потом на коронку удаляемого зуба накладываются щипцы. При удалении зубов на верхней челюсти врач давит на щипцы всей правой рукой. При удалении зубов на нижней челюсти давление осуществляется большим пальцем правой руки. Затем зуб вывихивается, чтобы разрушить удерживающие его ткани. Для удаления однокорневых зубов, например передних, осуществляются вращательные или маятникообразные движения. При удалении коренных зубов совершаются маятникообразные движения. Кульминацией сего действа является извлеченный из лунки зуб.
В каких случаях нельзя удалять зубы?
Противопоказаниями к проведению операции являются:
- острые инфекционные заболевания;
- менструации у женщин;
- гипертонический криз, выраженная аритмия и другие кардиологические нарушения;
- I и III триместры беременности;
- прием медикаментов, понижающих свертываемость крови;
- гемофилия и иные заболевания крови;
- эпилептические припадки;
- шизофрения и другие психические заболевания.
При выявлении перечисленных патологий и состояний вопрос об удалении зубов рассматривается в индивидуальном порядке.
Противопоказания к удалению
Абсолютных противопоказаний эта операция не имеет, однако существуют ситуации, когда по возможности ее рекомендуется отложить на некоторое время. К ним относятся острые инфекционные, воспалительные и сердечно-сосудистые заболевания в стадии обострения, беременность, поражения ЦНС, злокачественные опухоли, нарушения кровообращения. Если же медлить с удалением нельзя, врач обязательно должен оценить состояние пациента и подобрать для него соответствующие препараты и хирургические методы. Все манипуляции лучше всего проводить в условиях стационара, чтобы при возникновении каких-либо серьезных осложнений пациенту можно было оказать немедленную помощь.
Особенности гигиенического ухода после операции
Пациентам, перенесшим операцию по удалению одного или нескольких зубов, рекомендуется:
- отказаться от употребления пищи на 2,5 часа;
- не пережевывать пищу на стороне постоперационной раны вплоть до полного ее заживления;
- на время отказаться от потребления слишком горячих напитков и пищи;
- воздержаться от чистки щеткой в течение 1,5 суток;
- отказаться от активного физического труда на 3 дня.
При развитии осложнений (появлении длительных кровотечений, воспалительных процессов, гнойного отделяемого и др.) необходимо незамедлительно обратиться к специалистам стоматологической клиники и пройти курс терапии по разработанной ими схеме.
Показания к удалению временных зубов у детей
В 5–6 лет временные зубы начинают выпадать, уступая место постоянным. Но иногда приходится прибегать к удалению временного зуба в кресле стоматолога. Вот основные показания к удалению временных зубов:
- Запущенный кариес. Если зуб разрушен настолько, что восстановить его невозможно, врач принимает решение об удалении.
- Киста у основания временного зуба.
- Временный зуб шатается, но не выпадает, травмируя ткани десны и вызывая их воспаление.
- Временный зуб слишком долго не выпадает, препятствуя нормальному росту постоянного зуба.
- Серьезная травма зуба — скол или трещина, перелом корня.
- Флегмона, периодонтит, гайморит .
Процесс заживления
Если нет осложнений, то после удаления зуба полное заживление десны происходит за 4 месяца в следующем порядке:
- В первый день после операции в ране образуется кровяной сгусток, необходимый для дальнейшего процесса заживления. Рану нельзя беспокоить языком и полоскать.
- На третий день образуется тонкий слой эпителия. Он легко повреждается, поэтому стоит аккуратно чистить зубы и не жевать твердую пищу на стороне удаленного зуба.
- На 4-8 сутки идет активное замещение кровяного сгустка соединительной тканью. К этому времени на поверхности десны не должно быть открытой раны.
- На 14-16 сутки после экстракции рана полностью зарастает эпителием, края десен сдвигаются, вместо соединительной ткани, в лунке начинает формироваться костная ткань.
- Через 2-3 месяца процесс полностью завершается, молодая костная ткань заполняет всю лунку.
- На 4 месяц костная ткань приобретает такую же структуру, как в верхней и нижней челюсти.
Осложнения возникают, если рана инфицирована по вине врача во время операции (попадание гноя, кусочков кариозного зуба) или по вине пациента, который не соблюдал рекомендации по уходу в послеоперационный период. Заживление десны в этих случаях идет медленнее и сопровождается болью.
В запущенных случаях возможно формирование абсцессов и флегмон с угрозой заражения крови. Поэтому, если боль в ране не утихает, спустя несколько дней, а десна воспалена, необходимо обратиться к врачу.
Удаление нерва
Удаление нерва проводится при лечении запущенного кариеса, травмах, при протезировании. Коронковая часть при этом сохраняется.
Виды экстракции пульпы:
1. Витальный – пульпарная камера вскрывается, врач расширяет и очищает каналы. Вводятся лекарственные препараты для купирования воспалительного процесса. Устанавливается временная пломба. При следующем посещении – постоянная.
2. Девитальный–на ткани пульпы устанавливают препарат, который вызывает прекращение ее деятельности и временную пломбу. Через несколько дней проводят удаление пульпы, очищают каналы зуба. Затем устанавливают постоянную пломбу.
Обезболивание
Наша цель – сделать так, чтобы любая процедура в полости рта проводилась максимально комфортно для ребенка. Для этого мы можем воспользоваться любым из принятых на сегодня в мире способов обезболивания в стоматологии:
- аппликационная анестезия (нанесение препарата на десну);
- местная анестезия (введение анестетика с помощью карпульной иглы);
- в некоторых случаях применяется ксенон-кислородная анестезия (предшествует местному обезболиванию для снижения тревоги).
Экстренные показания.
Срочно удалить зуб требуется, если он стал причиной развития:
- острого гнойного воспаления, распространяющегося на кость (периостит, остеомиелит)
- флегмоны или абсцесса окружающих мягких тканей
- синусита (воспаления придаточных пазух носа)
- лимфаденита (воспаления регионарных лимфоузлов)
если зуб не подлежит консервативному лечению или не представляет функциональной ценности, а также
- при сильных зубных болях, когда проведение адекватного лечения невозможно
- при продольном переломе зуба
- при переломе коронковой части с обнажением пульпы, если коронку невозможно восстановить путем пломбирования или ортопедического лечения.
Показания к удалению постоянных зубов у детей
Постоянные зубы у детей удаляют крайне редко. Обычно к этому приводит запущенный кариес с осложнениями и серьезными воспалительными процессами. Кроме того, существуют следующие показания:
- Запущенный кариес. Если зуб разрушен настолько, что восстановить его невозможно, врач принимает решение об удалении.
- Флегмона, периодонтит, гайморит.
- Киста у основания постоянного зуба.
- Непрорезавшийся зуб, который не может развиваться.
- Серьезная травма постоянного зуба.
- Удаление по ортодонтическим показаниям.
Разновидности процедуры
Метод удаления моляра, резца или клыка зависит от диагноза пациента, его ответа на консервативную терапию. Виды оперативного вмешательства:
- полное – врач убирает полностью зубную единицу вместе с корнями
- резекция – удаление верхушки корня с гранулемой, кистой. Оставшиеся корни сохраняют и их можно использовать для реставрации или протезирования
- гемисекция–врач убирает 1 пораженный корень. Зубная коронка сохраняется.
Кроме того, существуют понятия «простое» и «сложное» удаление. Последнее подразумевает экстракцию многокорневого моляра (зуба мудрости) с возможным наложением швов.
Плановые показания.
Существует ряд причин, по которым удаление зуба неизбежно, но процедуру можно отложить на некоторое время и провести ее тогда, когда пациенту будет это удобно.
К таким показаниям относятся:
- хронический периодонтит вне стадии обострения (если невозможно провести терапевтическое лечение зуба)
- трещины корня зуба
- откол стенки зуба глубоко под десну
- сильное разрушение коронковой части зуба кариесом (при невозможности его восстановления ни пломбой, ни искусственной коронкой)
- кариес корня зуба
- подвижность зубов III-IV степени при пародонтите
- ортодонтические показания (для исправления прикуса)
- сверхкомплектные, неправильно расположенные и ретенированнные (не прорезавшиеся) зубы
- зубы, травмирующие окружающие мягкие ткани при невозможности их перемещения (например, зубы «мудрости»)
Тимофеев 1-3 том / том 1 / 03. УДАЛЕНИЕ ЗУБОВ / 3.1. ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К УДАЛЕНИЮ ЗУБОВ
3.1. ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К УДАЛЕНИЮ ЗУБОВ
♦ Показания к удалению зуба
Несмотря на успешное развитие терапевтической стоматологии операция удаления зуба является самым распространенным хирургическим вмешательством. Более 90% операций, которые проводятся в условиях поликлиники, связаны с удалением зуба.
Консервативные методы лечения
различных форм осложненного кариеса — пульпитов, периодонтитов — нельзя признать совершенными. Несмотря на внешнее благополучие печенные зубы в определенном проценте случаев продолжают оставаться источниками хронической инфекции в течении ряда лет и являются причиной развития различных одонтогенных воспалительных процессов как мягких тканей, так и костей челюстно- лицевой области. Особенностью одонтогенных очагов воспаления является то, что дефекты твердых тканей зуба, являющиеся входными воротами инфекции, не возмещаются естественным путем. Это обусловливает постоянное дополнительное инфицирование не только тканей челюстно- лицевой области, но и всего организма, способствуя формированию очагов хронической инфекции. Между таким очагом инфекции и организмом больного устанавливается своеобразное динамическое равновесие. Оно может быть нарушено в результате снижения иммунологической, реактивности организма больного или изменениями со стороны одонтогенного очага (вирулентности или количества бактерий, при повреждении пиогенной мембраны, окружающей инфекционный очаг).
Ликвидация хронических очагов воспаления при терапевтическом лечении периодонтитов происходит не сразу после завершения пломбирования корневых каналов, даже в том случае, если лечение оказывается полноценным. У 22% больных одонтогенные очаги хронического воспаления исчезают через 4-8 месяцев, в 68% — только через 1-2 года после завершения лечения зуба, а у остальных больных в более поздние сроки (В.И. Грошиков, 1966; А.И. Рыбаков, 1976 и др.)- Многие авторы указывают, что нарушаются определенные методы и сроки лечения заболеваний зубов (А.И. Рыбаков, 1976; Н.Ф. Данилевский и соавт., 1982, 1988; А.И. Марченко и соавт., 1988, 1989 и др.). Очаги открытого инфицирования превращаются в закрытые, недренируемые, которые служат источником сенсибилизации и хрониосепсиса в организме больного. В результате хронической интоксикации могут развиться одонтогенные заболевания различных органов и систем (сердца, почек, костей, нервной системы).
Показания к удалению зубов следует разделить на абсолютные (срочные)
и
относительные (плановые).
К неотложному (срочному) удалению зуба
прибегают в том случае, если в периодонте, несмотря на ранее проведенное консервативное лечение, воспалительный процесс не стихает, а усиливается. То есть развивается острое гнойное (обострение хронического) воспаление в периодонте, которое является источником развития воспаления в кости, синусита, околочелюстного воспалительного инфильтрата, абсцессов и флегмон, лимфаденитов. К удалению зуба прибегают при осложнении затруднения прорезывания зубов мудрости, если последние не имеют места для прорезывания.
Удалять зуб приходится при нагноении кистозных форм некоторых опухолей челюстей (амелобластома и др.) и нагноении радикулярных кист, когда зуб не может быть сохранен.
При переломах нижней челюсти, если зуб находится в линии перелома, также может возникнуть необходимость в срочном удалении зуба. Более подробно показания к удалению зубов, находящихся в линии перелома, будут рассмотрены в соответствующей главе руководства.
Плановое удаление зубов
проводится по следующим показаниям:
• хронический гранулирующий и гранулематозный периодонтит, который в результате неэффективного консервативного лечения остается в организме больного очагом хронической инфекции; последний не может быть устранен путем применения других хирургических методов лечения периодонта — резекцией верхушки корня, коронаро-радикулярной сепарацией, реплантацией, гемисекцией и ампутацией корня зуба;
• осложнения, связанные с лечением зубов (перфорация полости зуба или его корня, поломка инструмента в труднодоступных участках зуба и др.);
• невозможность медикаментозного лечения зуба при разрушении значительной части его коронки, а корень последнего нельзя использовать для протезирования;
• неправильно расположенные в зубном ряду одиночные зубы, которые вызывают постоянное травмирование слизистой оболочки щеки, языка, крылочелюстной складки, особенно, если возникают посттравматические эрозии и язвы; конвергирующие, дивергирующие и сверхкомплектные зубы, мешающие изготовлению зубного протеза;
• подвижность зубов III степени и выдвинувшиеся из-за отсутствия антагонистов зубы (феномен Попова-Годона);
• одиночные зубы, препятствующие стабилизации съемного протеза;
• для устранения аномалий прикуса при ортодонтическом и хирургическом лече-нии;
• зубы, которые обезображивают внешний вид больного (особенно при улыбке);
• иногда может быть связано с дефектами фонации, когда наличие одного или нескольких зубов препятствует правильному произношению звуков;
• при наличии новообразований альвеолярного отростка приходится в некоторых случаях удалять зубы для получения доступа к радикальному оперативному вмешательству;
• в случае рождения ребенка с прорезавшимися молочными зубами (обычно нижними резцами) они подлежат удалению, так как препятствуют кормлению грудью (если их не удалось покрыть защитной пластинкой);
• молочные зубы, которые служат причиной воспалительных заболеваний, что препятствует вовлечению в воспалительный процесс зачатков постоянных зубов и развитию гнойных поражений челюстей и околочелюстных мягких тканей;
• удаление молочного зуба можно проводить с целью своевременного прорезывания постоянного зуба;
• разрушенные нижние постоянные шестые зубы у детей для правильного прорезывания нижнего седьмого зуба;
• удаление молочного зуба может быть показано при его подвижности, возникающей в результате рассасывания корней или при замедлении рассасывания и обнажении корня.
♦ Противопоказания к удалению зуба
Абсолютных
противопоказаний к удалению зубов нет, однако при некоторых заболеваниях и физиологических состояниях операцию следует временно отложить. Удаление зуба у этих больных следует выполнить после соответствующей подготовки.
Временными (относительными)
противопоказаниями к операции удаления зуба являются:
♦ сердечно-сосудистые заболевания (гипертоническая болезнь в период криза, ишемическая болезнь сердца с частыми приступами стенокардии покоя, мерцательная аритмия, пароксизмальная тахикардия, прединфарктное состояние, первые 3-6 месяцев после инфаркта миокарда, ревматизм, асептический эндокардит в период обострения, выраженная декомпенсация сердечной деятельности и др.);
♦ заболевания почек (острый гломерулонефрит, почечная недостаточность);
♦ заболевания поджелудочной железы (острый панкреатит, гипер- и гипогликеми-ческая кома);
♦ инфекционный гепатит (острый и в стадии обострения);
♦ заболевания крови (лейкоз, агранулоцитоз, геморрагические диатезы — гемофилия, тромбоцитопения и другие состояния, протекающие с геморрагическими симптомами);
♦ гиповитаминозы (С- авитаминоз);
♦ острые заболевания дыхательных путей (грипп, ОРЗ, бронхиты, пневмонии);
♦ острые инфекционные заболевания (дифтерия, коклюш, корь, скарлатина, дизентерия, туберкулез и др.);
♦ заболевания центральной нервной системы (менингиты, энцефалиты, острые нарушения мозгового кровообращения — инсульт);
♦ психические заболевания в период обострения (эпилепсия, шизофрения, маниакально- депрессивный психоз и др.);
♦ беременность (1-2 и 8-9 месяцы из-за опасности выкидыша или преждевременных родов);
♦ острая лучевая болезнь;
♦ лучевая терапия, проводимая по поводу опухолей челюстно- лицевой локализации;
♦ острые воспалительные заболевания слизистой оболочки полости рта и зева (стоматиты, гингивиты, ангина);
♦ зубы, расположенные в зоне злокачественной опухоли (рак, саркома) или гемангиомы;
♦ молочные зубы у взрослых людей при отсутствии смены их постоянными зубами.