Описание и расположение
Тройничный нерв — V пара черепных нервов
Тройничный нерв — является пятой из двенадцати пар черепных нервов, отходящих от головного мозга. Это самый длинный, смешанный, сложно организованный нерв, содержащий множество чувствительных и двигательных корешков. Необычное название получил благодаря разделению на три основные части:
- Верхнюю чувствительную – глазной нерв.
- Среднюю чувствительную – верхнечелюстной нерв.
- Нижнюю смешанную – нижнечелюстной нерв, состоящий из двигательных и чувствительных волокон.
В совокупности они обеспечивают чувствительность лицевых и черепных мягких тканей, слизистых носа, рта, конъюнктивы глаза, зубов, а также некоторых участков твёрдой мозговой оболочки. Двигательные ядра иннервируют жевательные и часть других мышечных волокон.
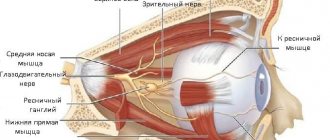
Исходя из варолиевого моста, тройничный нерв размещается в меккелевой полости – пространстве между расщелиной листков черепной оболочки в зоне пирамидного вдавления височной кости, образованном клиновидной костью. Полость Меккеля располагается в заглазничной области, вмещающей многочисленные венозные и артериальные сосуды, включая кавернозный синус, соседствующий с нервом. Заполнена она церебральной жидкостью.
Недалеко от нерва пролегает каротидная (сонная) артерия, а нижний его узел (ганглий) граничит с пирамидой височной кости, внутри канальца, которой проходит внутренняя сонная артерия.
Причины воспаления
Установка дентального имплантата должна проводиться с учетом параметров челюсти, размеров, особенностей альвеолярного отростка и костной ткани имплантируемой зоны. Досконально должен быть изучен рельеф канала, по которому проходит нижнечелюстной нервный пучок.
Отсутствие подготовки к имплантации, непрофессионализм — основная причина повреждения нижнечелюстной ветви.
Задеть или повредить сосудисто-нервный пучок можно:
- иглой во время выполнения анестезии;
- прямым давлением длинным имплантом;
- инструментом при формировании зубного ложа.
Повреждающими факторами являются длительный период ретракция лоскута и забор костного трансплантата. Восстановление чувствительности процесс длительный и проблематичный, задача имплантологов — свести потенциальные риски к минимуму.
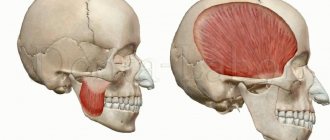
Анатомическое строение
Характер ТН смешанный. В основании мозговых структур, выходя из толщи моста чувствительным и двигательным корешками, он направляется вперёд и немного вбок, проникая в расщелину твёрдой мозговой оболочки. Чувствительный корешок образует тройничную полость, в которой залегает достаточно длинный ганглий (Гассеров узел). Вогнутой частью он размещается назад, а выпуклой – вперед.
От выпуклого края, что находится спереди, идут три основные ветви: глазной, верхнечелюстной и и нежнечелюстной нервы. С внутренней стороны узел огибает двигательный корешок, направляясь к черепному овальному отверстию. Там воссоединяется с третьим ветвлением ТН.
Факторы, влияющие на неврологический ответ при травме нерва
— Необходимо проводить предоперационный скрининг невропатической боли. Предшествующая невропатическая зубная боль (PDAP тип 1), которая существует до операции, может быть вызвана множеством различных системных состояний, принимаемыми медикаментами и другими поражениями. Крайне важно, чтобы хирурги признавали предхиругические невропатические состояния, поскольку невропатическая боль не реагирует на хирургическое вмешательство, а часто может привести и к ухудшению боли. Кроме того, плохо контролируемая предоперационная боль и повреждение нерва могут вызвать хроническую послеоперационную боль.
— Основными показателями прогнозирования хронической постхирургической боли являются психологические факторы, в том числе уровень беспокойства, невротизм (фундаментальная черта личности в психологии, характеризуется тревожностью, страхом, быстрой сменой настроения, фрустрацией и чувством одиночества. Считается, что невротические люди хуже справляются со стрессом, склонны преувеличивать отрицательную сторону той или иной ситуаций.), катастрофизация и интроверсия. Таким образом, у врача есть возможность не проводить хирургию выбора (имплантацию) у таких пациентов, а принять решение в пользу альтернативого плана лечения.
— Концентрация используемого анестетика — до 2% лидокаин — принятый стандарт, т.к. более высокая концентрация обладает бо́льшым нейротоксичным эффектом, что может стать причиной постоянной нейропатии. Избегайте использования нескольких (повторных) анестезирующих блокад в одной области по той же причине.
— Предоперационный медицинский осмотр должен исключить следующие заболевания: Болезнь Рейно, Эритромелалгию (болезнь Митчелла), Синдром раздраженного кишечника (IBS), Мигрени, Фибромиалгию.
— Локализация хирургии — это еще один фактор, связанный с неврологическим ответом. Травма в дистальном отделе челюсти более значительна (например, область угла и ветви челюсти) чем в области ментального отверстия, т. к. чем ближе проксимальный участок повреждения нерва, тем выше риск повреждения клеток ганглия тройничного нерва и инициирование ретроградных эффектов дифференцировки в центральную нервную систему.
Таким образом, тщательное собеседование и обследование пациента, детальное предварительное планирование имплантации на основе данных КЛКТ, соответствующая визуализация плана имплантации и использование хирургических шаблонов, выбор оптимальных размеров имплантатов с расширенными зонами безопасности, использование ограничителей свёрления и, конечно, опытная команда врачей, которые проведут имплантацию с последующим ранним послеоперационным наблюдением — все эти факторы будут способствовать более безопасной практике и оптимизации результатов для пациента.
Основные функции
Тройничный нерв является наиболее чувствительным нервом на лице и ротовой полости. Он также содержит двигательные ткани, отвечающие за иннервацию жевательных мышц. Имеет два сенсора:
- Поверхностное ядро тройничного нерва, отвечающее за болевую и тактильную чувствительность.
- Глубокое ядро (проприорецептивное), отвечающее за восприятие свободных рецепторов.
Двигательная его часть берёт начало от двигательного ядра. Чувствительные ткани представляют собой разветвлённые отростки нейронов Гассерового узла. От них отходят нервные импульсы к нервным клеткам, заложенным в веществе выделяющегося отдела третьего мозга, продолжающего спинной мозг.
Поверхностное ядро представляет собой продолжение разрезов спинного мозга, имеющих вид рогов. Оно пролегает через мозговой мост и луковицу мозга, а также охватывает два верхних шейных спинномозговых сегмента.
Глубокое ядро расположено в области дорсальной части покрышки моста. Получая чувствительные импульсы от прикосновения и давления, проводит их по спинному мозгу посредством задних канатиков.
Двигательное ядро расположено к середине от глубокого ядра. Его импульсы выходят около чувствительного корешка, соединяясь с нижнечелюстным нервом, иннервируя лицевые и двубрюшную мышцы.
Схема и строение тройничного нерва позволяет выполнять несколько важных для организма функций:
- обеспечивать глубокую и поверхностную чувствительность глаз, рта, носа, мозга;
- отвечать за двигательную способность мускулатуры головы (височная, жевательная).
Тройничный нерв воспринимает любые прикосновения, включая боль, и передаёт сенсорный сигнал, подающийся из съедаемых либо выдыхаемых элементов.
Симптомы поражения
Предположить, что задет нижнечелюстной нерв можно по признакам:
- онемение лица со стороны вживления: нижней губы, подбородка, языка, нижних зубов, щеки;
- болезненность в области импланта;
- появление обильного слюнотечения;
- поперхивание при приеме пищи, жидкости;
- возникновение мимических, артикуляционных нарушений.
Человек чувствует дискомфорт при уходе за кожей лица (неприятные ощущения во время бритья, наложении макияжа). Клинические проявления зависят от вида травмы и глубины поражения.
Ветви тройничного нерва
Глазная ветвь разделяется на три нерва: слезный, лобный, носоресничный
Отростки, отходящие от ганглия, оставляющие позади черепную полость по верхней орбитальной расщелине и овальному отверстию, образуют три крупных ветвления.
Глазная ветвь
Исходит от выпуклой области тройничного узла и размещается в толще латеральной части пещеристого синуса. Попадает в полость глазницы по верхнеглазничной расщелине. До проникновения в глазницу дает тенториальную ветвь, которая отходит назад, разделяясь в палатке мозжечка. В глазничной полости первая ветвь тройничного нерва разделяется на три крупных нерва:
- Слезный проходит вдоль боковой глазничной стенки по направлению к слезной железе. Перед слиянием с ней получает соединительную ветвь от второго ветвления ТН – скулового нерва. Она включает в себя парасимпатические ткани, посредством которых иннервируется слезная железа. Концевые веточки слезного нерва снабжают нервными волокнами кожные покровы и конъюнктиву верхнего уголка глаза.
- Лобный самый крупный. Отходит вперед под верхней глазничной стенкой, а потом раздваивается на надглазничный (выходя из глазницы, дает среднюю и боковую веточки, заканчивающиеся в кожных покровах лба) и надблоковый нерв (пролегая над верхней косой мышцей, кончается в кожных покровах носа, лба, верхнего века, угла глаза).
- Носоресничный идёт кпереди между глазными мышцами, отдавая передний и задний решетчатые нервы, длинные ресничные веточки, подблоковый нерв и соединительное ветвление.
Так как элементам, составляющим зрительный орган, необходимо двигаться, а глазная ветвь не в состоянии это обеспечить, возле него располагается ресничный вегетативный узел. Посредством соединительных нервных тканей и дополнительного ядра он приводит к сокращению и разжиманию зрачковых мышц.
Верхнечелюстная ветвь
Направляясь от ТН, идёт вперед, выходя через круглое отверстие в крылонебную ямку. Еще в черепной полости черепа от него ответвляется средняя ветка, сопровождающая одно из ветвлений менингеальной артерии. В крылонебной ямке от ствола верхнечелюстной ветви (ВЧВ) идут нервы подглазничный, скуловой и узловая ветка, пролегая к одноимённому узлу.
Подглазничный считается продолжением ВЧВ. Через область нижнеглазничной щели он уходит в глазницу и попадает в подглазничный верхнечелюстной канал. Далее по подглазничному отверстию идёт к наружной поверхности верхней челюсти, и подразделятся на мелкие ветвления:
- нижние веточки век, идущие к кожным покровам нижнего века;
- наружные носовые, уходящие в наружные покровы носа;
- верхние губные;
- альвеолярные (верхние, передние, средние, задние), формирующие в тканях верхней челюсти верхнезубное сплетение;
- внутренние носовые, отходящие к слизистым оболочкам носовой полости.
Скуловой нерв идёт от ВЧВ в крылонебной ямке около одноимённого узла и впадает в полость глазницы по нижнеглазничной щели. Там дает соединительную ветвь с парасимпатическими волокнами, иннервирующую слезную железу. Дальше отходит в скулоглазничное отверстие и раздваивается на скуловисочную и скулолицевую ветвь.
Нижнечелюстная ветвь
Выходит из черепной полости по овальному отверстию. Содержит двигательные и чувствительные ткани, иннервирующие одноименные жевательные мышцы. Двигательные ветвления включают жевательный, глубокий височный, крыловидные (боковой и средний) нервы. Также к этой группе относятся нерв мышцы, сокращающей мягкое нёбо, и нерв мышцы, регулирующей барабанную перепонку. К чувствительным ветвлениям относят менингеальную ветвь, щечный нерв, ушно-височный нерв.
Тройничный нерв многие путают с лицевым нервом, однако второй отвечает за двигательную функцию, мимику и работу определённых желёз. Его нельзя считать идентичным тройничному, тем более при проведении диагностических и лечебных мероприятий.
Нейропатия щечного нерва.
Причинами возникновения заболевания могут быть периостит, воспалительные заболевания зубов и десен, травматическое удаление зубов на нижней челюсти.
Клиника.
Боль возникает подостро, носит постоянный характер, интенсивность ее постепенно возрастает. Сначала возникает на передней поверхности десны, переходной складки, а затем распространяется на всю переднюю поверхность зубов нижней челюсти и захватывает весь участок иннервации щечного нерва. Онемение нехарактерно, при объективном ис следовании определяют снижение всех видов чувствительности в области иннервации слизистой оболочки щеки и вестибулярной поверхности десен, а также кожи угла рта.
Возможные патологии тройничного нерва
При заболевании тройничного нерва необходима консультация стоматолога
При поражении ТН его функции нарушаются. Клинические симптомы зависят от того, в тканях какой ветви произошли патологические изменения, связанные с воспалением либо защемлением чувствительно-двигательных тканей.
С причинами и последствиями заболеваний тройничного нерва борются разные узкие специалисты, включая неврологов, стоматологов, хирургов. Известно не меньше десяти провоцирующих факторов, негативно сказывающихся на состоянии и функциональности. Некоторые из них:
- врождённые аномалии строения и размещения кровеносных сосудов;
- травмирование лица, головы;
- инфекционные болезни (сифилис, туберкулёз, грипп);
- опухолевые образования;
- сбой в работе эндокринной системы;
- серьёзные стоматологические проблемы (например, осложнённый кариес).
Переохлаждение общее либо местное, сильный стресс, психоневрологические недуги – всё это провоцирует неприятную симптоматику в виде сильной боли (стреляющей и острой), а также:
- образования триггеров (болезненной реакции на жевание, чистку зубов);
- судорог мышц лица, онемения некоторых участков, снижения чувствительности;
- нарушения деятельности слюнных желез;
- приступов мигрени, цефалгии;
- роста температуры тела.
Все заболевания, поражающие тройничный нерв, делят на воспалительные и не воспалительные.
Невралгия
Подразумевает любые болезненные ощущения, связанные с повреждением тройничного нерва. Бывает идиопатической и вторичной. Причину появления первой формы болезни установить сложно, а провокаторами вторичной невралгии чаще всего служат другие заболевания.
Отличительная особенность невралгии – внезапные резкие боли, схожие с ударом тока.
Синдром Градениго, характеризующийся параличом нервных ответвлений тройничного нерва, а также тризм жевательных мышц, тесно связывают с невралгией.
Неврит
Заболевание воспалительного характера, приводящее к разрушению нервного ствола. Сопровождается жгучей мучительной болью, зудом, нарушением чувствительности мышц. Может сопровождаться бессонницей, перекосом лица, раздражительностью, усталостью. Пациенту трудно говорить, пережевывать пищу.
Вызывается инфекционными процессами, протекающими в организме: менингитом, гайморитом, сифилисом, а также аутоиммунными заболеваниями, требующими агрессивного лечения.
Первые признаки повреждения
Первыми симптомами поражения нерва выступают дискомфорт в области десен и щек, нижней губы. Проявления проблемы выступают:
- парестезия, то есть изменение уровня чувствительности без болевых ощущений;
- дизестезия с болью в пораженной зоне, чувством «мурашек», изменения общей чувствительности области;
- анестезия – полная потеря чувствительности на определенном участке.
В некоторых случаях может затрагиваться язычный нерв, который проходит со стороны языка в тканях десны. Обычно это наблюдается в результате удаления «восьмерок» (примерно в 2,1% всех случаев). При имплантации этот нерв затрагивается реже. Если такая ситуация происходит, появляются следующие симптомы:
- слюнотечение становится обильным;
- появляется непроизвольное прикусывание кончика языка;
- нарушения дикции;
- ощущение жжения, онемения в языке;
- потеря, изменение вкуса;
- глотание нарушено.
В 90% случаев проблемы проходят самостоятельно через семь-десять недель, специальное лечение не требуется.
Осложнения и лечение
Асимметрия лица — одно из возможных осложнений
Хронические заболевания развиваются при несвоевременном либо безграмотном лечении невралгии и неврита. В итоге диагностируются опасные осложнения, приводящие к следующим патологиям:
- мышечной атрофии;
- снижению чувствительности кожных покровов, ротовой, носовой полости;
- асимметрии лица;
- нарушению дикции;
- ухудшению остроты слуха и зрения.
Воспалительные и не воспалительные процессы, затрагивающие ТН, требуют комплексной терапии с применением лекарственных препаратов, сеансов физиотерапии, массажа. Из фармакологических средств назначают нестероидные противовоспалительные препараты, миорелаксанты, противосудорожные лекарства совместно с блокадами Новокаина, спазмолитики, успокоительные таблетки.
Если традиционная терапия не помогает, прибегают к радиочастотной и микрососудистой деструкции, практически не вызывающей осложнений. В тяжёлых случаях используют хирургическое вмешательство посредством микроваскулярной декомпрессии с укладыванием специального «протектора» между нервом и сосудом, что позволяет защитить нервные волокна от зажима и дальнейшего повреждения.
Какие методики используют при лечении
Метод лечения зависит от степени поражения, проводится после оценки дефицита чувствительности. При невропраксии восстановление проходит самостоятельно в течение 4-6 недель. Врачебная помощь не требуется, поскольку структура нерва не нарушена.
При частичной дегенерации, симптомы ослабляются спустя два месяца после травмы. Для полного выздоровления понадобятся медицинские мероприятия. Онемение в течение 9-12 месяцев опасно необратимой дегенерацией нервных клеток. Микрохирургическое лечение бывает срочным (при открытой травме) и плановым (при закрытом повреждении).
Тактика лечения закрытой травмы
- При онемении, не проходящем три месяца — ушивание, трансплантация;
- При дизестезии (извращение чувствительности) более 3-х месяцев — ревизия, декомпрессия, невролиз, ушивание и пересадка нерва;
- При гипестезии (снижение чувствительности) более 3-х месяцев — показано частичное вывинчивание или удаление конструкции, ревизия, пересадка, ушивание.
Медикаментозное лечение
Показано при синдроме продолжительного воспаления нерва. Важным моментом является купирование болевого синдрома. Могут применяться:
- Антиневралгические препараты:
- Карбамазепин;
- Фенитоин;
- Баклофен.
- Антидепрессанты:
- Амитриптилин;
- Имипрамин.
- Средства местного назначения:
- мази с капсаицином;
- акупунктура;
- электростимуляция;
- физиотерапия.
Диагностика и профилактика патологий
При появлении тревожной симптоматики врач собирает анамнез, выслушивает жалобы больного, проводит визуальный осмотр. Далее прощупывает точки выхода ветвлений тройничного нерва, оценивая степень их чувствительности и болезненности. Если выявлены триггеры, ставят предварительный диагноз, подтверждение которого происходит с помощью компьютерной и магниторезонансной томографии. Данные обследования позволяют исключить наличие других патологий, а также обнаружить сосудистое сдавливание корешков тройничного нерва.
Специфических профилактических мероприятий заболеваний тройничного нерва не существует. Специалисты советуют укреплять иммунитет, своевременно лечить инфекционные заболевания, не переохлаждаться, особенно в летнее время, сидя под вентиляторами и кондиционерами.
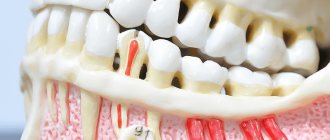
Что такое повреждение нижнечелюстного нерва
Под этим понятием стоматологи подразумевают травму одного из нервов:
- подбородочного;
- язычного;
- альвеолярного.
Среди видов травм различают растяжение, компрессию, размозжение и разрыв — частичный или полный. Причиной растяжения становится длительная ретракция слизистонадкостничного лоскута, которую создаёт имплант большей, чем нужно, длины. Причиной размозжения и компрессии являются травмы иглой во время введения анестезии. Разрыв происходит в двух случаях: при разрезании слизистой или во время подготовки отверстия для импланта.