Почти для каждого лечение зубов – это своего рода испытание. Есть риски развития осложнений после неправильно установленной пломбы или некачественно удаленного зуба. Также существует вероятность возникновения нежелательных последствий от обезболивающего укола. Местная анестезия используется практически всегда: лечение глубоких кариозных полостей, пульпит, периодонтит, удаление зуба, протезирование, имплантация и т.д. Если онемение после укола не проходит довольно продолжительное время, нужно выявить причины и найти способы устранения недуга.
Сколько по времени отходит обезболивающий укол
Врачи-стоматологи применяют несколько видов анестезий:
- Аппликационная. Обезболивающее в виде геля или мази наносится на нужный участок десны.
- Проводниковая. Вводится посредством инъекции.
- Инфильтрационная. Трехступенчатая анестезия, как правило, проводится перед сложными манипуляциями.
После проведенного лечения или удаления зуба, в зависимости от типа анестезии, сохраняется чувство онемения. Если обезболивание было проведено правильно, без нарушения технологии введения анестетика, онемение проходит через некоторое время.
Специалисты выявили максимальные пороги для каждого типа анестезии:
- после аппликации гелем или мазью онемение исчезает не более чем через тридцать минут;
- после проводниковой анестезии эффект онемения сохраняется до пяти-шести часов;
- после инфильтрационного обезболивания онемение проходит через три-четыре часа.
Для того чтобы выявить максимальный порог времени, также необходимо учитывать индивидуальные особенности каждого пациента: возраст, вес и т.п.
Когда нужна помощь врача, и к кому обратиться
Сколько длится онемение после удаления зуба и когда пора бить тревогу? Выше уже говорилось о том, то чувствительность должна восстановиться через несколько часов после того, как был поставлен анестезирующий укол. Но ситуации бывают разные – например, после сложного удаления «восьмерки», после костнопластической операции или установки импланта и т.д. онемение может длиться 1-2 суток, реже до 5-7 или даже до 10-14 дней. Но, как отмечают практикующие стоматологи, чувствительность восстанавливается через 2 недели почти у всех пациентов. Если же спустя 14 дней улучшений нет, то нужно идти к врачу. Для начала к стоматологу, который проводил предыдущее лечение, далее можно обратиться к неврологу, к нейрофизиологу.
Читайте по теме: нужно ли делать рентген после того, как удалили зуб.
Возможные осложнения
Человеческий фактор при проведении всех стоматологических процедур, в том числе и при введении анестетика, играет огромную роль.
Осложнения, которые могут возникнуть после местного обезболивания:
- Неприятные ощущения в области укола. Быстрое или слишком медленное введение лекарства может привести к болезненным ощущениям.
- Гематома в месте введения иглы. Образование гематомы говорит о проблемах с сосудами или о том, что место для укола было выбрано неправильно.
- Аллергия. Аллергическая реакция на один или даже сразу несколько компонентов обезболивающего.
- Воспалительный процесс, развитие инфекции. Такое возможно, если при введении анестетика были допущены ошибки, из-за которых микробы проникли в мягкие ткани пародонта и вызвали воспаление.
- Онемение мышц лица. Пациент не может контролировать мимику и не может сомкнуть губы.
Осложнения местного характера и ошибки во время процедуры анестезии
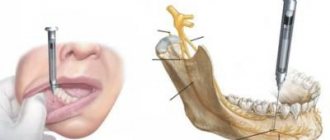
Перед любым оперативным вмешательством в челюстно-лицевом отделе необходимо провести полноценную аналгезию тканей, так как анестезия в стоматологии – это не только гуманное отношение к пациенту, но и способ патогенетической терапии, который применяют при лечении любого воспалительного процесса и болезней травматического характера, которые развиваются в шокогенной зоне.
Врач не может рассчитывать на то, что заболевание будет протекать без осложнений, в случае, если он проводил вмешательство, не сделав полной анестезии в области травмы или воспаления.
Неполноценное обезболивание – это одна из самых часто допускаемых ошибок среди врачей поликлиники во время лечения пациентов во всех разделах специальности.
Другой распространенной ошибкой, допускаемой врачами является слишком быстрый ввод анестезирующего средства. Его ни в коем случае нельзя допускать при инфильтрационной анестезии мягких тканей. Обезболивающее средство впрыскивается под высоким давлением, поэтому депо обезболивающего раствора, которое необходимо для инфильтрации тканей около острия иглы не формируется. Вместо этого раствор выстреливается вглубь в виде струи и расходится. Нужный обезболивающий эффект не достигается.
При введении анестезирующего средства внутрь кости, например при проведении интралигаментарной анестезии, нужный эффект достигается именно при введении препарата под высоким давлением. Однако даже в этом случае нужно учитывать, что слишком быстрый ввод препарата может вызвать разрыв связок периодонта зуба и его вытеснение из лунки.
Другим видом осложнения является повреждение сосуда инъекционной иглой и образование гематомы. Данное осложнение распространено при внутриротовой «туберальной» анестезии. В редких случаях оно встречается при проведении анестезии подглазничного нерва. С учетом того, что обезболивание участка у бугра верхней челюсти почти всегда приводит к образованию гематомы, а ее нагноение – к возникновению флегмон крылонебной ямки и подвисочного пространства, что серьезно угрожает здоровью пациента, нужно отказаться от использования данного способа анестезии. Кроме того, инфильтрационная анестезия современными средствами обеспечивает достижение нужного анестезирующего эффекта при любом виде стоматологического вмешательства в области анатомических структур верхней челюсти.
Для того чтобы не допустить возникновение гематомы при проведении обезболивания у нижнеглазничного отверстия нужно продвигать иглу в направлении распространения раствора. Не стоит вводить иглу в канал, так как современные анестетики имеют диффузионные возможности, позволяющие быстро распространиться введенному лекарству и осуществить блокаду нервного ствола. Если возникает подозрение на развитие гематомы, то необходимо в течение нескольких минут зажимать участок тканей тампоном. После того, как обезболивающий эффект будет достигнут, можно начинать планируемое вмешательство. Можно также применять гипотермию, а через три дня – рассасывающую терапию.
Редким, но более тяжким осложнением является отлом инъекционной иглы. Чаще всего это случается, если анестезиолог допускает слишком резкое движение, когда иголка шприца находится уже в мышечных тканях. Риск развития осложнений возрастает, если иголку полностью погружают в ткани. Для того чтобы избежать осложнений, необходимо контролировать качество используемых игл для проведения инъекций, а также то, насколько врач придерживается правил проведения анестезии. Не допускать полного погружения иглы в ткани и резких движений инъектором. Если отлом иглы все же произошел, то удалить ее в амбулаторных условиях можно только в том случае, если конец виднеется над поверхностью. Если для изъятия поломанной иглы необходимо провести рассечение тканей, то пациента нужно госпитализировать. Перед оперативным вмешательством должно быть сделано рентгеновское исследование. Рентген также должен проводиться на этапе проведения операции, объем которой может быть значительным.
Относительно часто встречается повреждение нервного ствола инъекционной иглой, в результате этого развивается травматический неврит, который сопровождают парестезия или сильные боли. Чтобы этого не произошло иглу нужно продвигать в направлении тока анестетика. Если появилась парестезия или боли, то они могут продлиться от 3 дней до недели и даже до нескольких месяцев. При этом показаны прием витаминов группы В и анальгетиков, а также проведение физиотерапевтических процедур.
При повреждении инъекционной иглой волокон внутренней крыловидной мышцы может развиться ее контрактура и нарушиться функция нижней челюсти. Чтобы не дать развиться осложнениям во время анестезии нижнего луночкового нерва, нужно тщательно соблюдать технику продвижения иглы до кости внутренней поверхности ветви челюсти к нижнечелюстному отверстию. Чаще всего устранить контрактуру удается уже через несколько дней, при использовании методов физиотерапии и обезболивающих препаратов. Если ее течение затягивается, то нужно провести механотерапию. Еще более тяжелое повреждение нервного ствола или мышечных волокон может возникнуть при сгибании кончика иглы для инъекции, по этой причине не следует применять шприцы с деформированной иглой.
Послеинъекционныеболи и отек могут возникнуть вследствие травмы надкостницы, либо как результат слишком интенсивного ввода анестетика в мягкие ткани. Другая причина осложнений кроется в применении просроченных обезболивающих растворов. Профилактика возникновения таких осложнений сводится к соблюдению правил проведения анестезии. Нужно исключить поднадкостное и слишком интенсивное введение обезболивающего раствора в ткани, а также применение анестетиков, которые прошли сертификацию, и у которых не истек срок годности.
Лечение осложнений сводится к физиотерапевтическим процедурам. Рекомендуется также применять обезболивающие и противоаллергические средства, такие как димедрол и супрастин.
Парез мимической мускулатуры развивается, как результат блокировки обезболивающим препаратом веточек лицевого нерва. Это может наблюдаться при проведении внеротовой анестезии на бугре верхней челюсти и при анестезии нижнего луночкового нерва. Парез отдельных мимических мышц лица, который развился в результате, проходит после того, как обезболивающее средство перестанет действовать и не требует лечения.
Развитие диплопии (двоения) возможно при распространении раствора анестетика в подглазничный канал при соответствующей анестезии, в результате чего развивается парез глазодвигательных мышц. Такое осложнение проходит само по себе, после, того как действие анестетика прекратиться.
Самым тяжким осложнением, которое угрожает здоровью, и даже жизни пациента, является некроз тканей, развивается оно как результат введения неизотонического раствора по ошибке. Это может быть спирт, хлорид кальция, бензин или какой-либо другой препарат. Первым признаком некроза является сильная боль, возникающая в начале введения раствора. Нужно сразу же прекратить введение препарата, инфильтрировать ткани разбавленным анестетиком и, если возможно, широко рассечь ткани для осуществления интенсивного дренирования. В случае если неизотонический раствор был введен в глубокие ткани, то после оказания первой помощи больного нужно сразу госпитализировать. Это необходимо, потому что вскоре может развиться сильный отек тканей, который возможно распространиться на шею, что вызовет трудности в дыхании, и понадобится провести неотложную реанимацию.
При наблюдении за больными, которым во время анестезии ошибочно ввели агрессивные жидкости, у одного из пациентов из-за введения неизотоничного раствора около нижнечелюстного отверстия начал быстро развиваться некроз крылочелюстного, околочелюстного пространства и боковой поверхности шеи. На одиннадцатый день появилось кровотечение, из-за чего пришлось перевязать наружную сонную артерию. Другому пациенту в крылочелюстное пространство ошибочно ввели спирт, из-за чего развилась стойкая контрактура нижней челюсти и произошло обширное рубцевание тканей. Это потребовало оперативного вмешательства в большом объеме. Ошибочное введение 2 мл сосудосуживающего препарата подростку закончилось трагически.
С профилактической целью во избежание подобных осложнений применяют карпульную технологию. Это исключает ошибку при подборе анестезирующего препарата.
Симптомы и причины онемения после укола
Онемение челюсти после анестезии считается нормальным явлением. Но если оно сопровождается следующими признаками, следует прибегнуть к помощи врача:
- онемение, жжение или покалывание языка;
- онемение щеки;
- болезненные ощущения в зубе;
- отвисание нижних участков лица;
- чрезмерное слюноотделение;
- пульсирование в десне.
Факторы, которые влияют на возникновение симптома:
- при введении анестетика игла попала в кровеносный сосуд;
- при уколе был задет нерв;
- из-за повышенной токсичности сам анестетик стал причиной онемения.
Немного об анатомии и ходе ветвей тройничного нерва
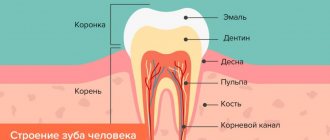
Зубы верхней и нижней челюсти иннервируются ветвями тройничного нерва, которые обеспечивают все виды чувствительности непосредственно зубов, кожи и слизистой оболочки губ, щек. Нижняя челюсть — нижнечелюстным нервом, верхняя — альвеолярными ветвями верхнечелюстного нерва, образующими зубное сплетение.
Альвеолярные ветви верхнечелюстного нерва проходят по стенке гайморовой пазухи до верхушек корней верхних зубов, где формируют нервное сплетение, отвечающее за чувствительность верхних зубов и десен. Нижнечелюстной нерв проходит в одноименном костном канале, иннервируя нижние зубы и десна, нижнюю губу, часть щеки.
Компьютерная анестезия
Для того чтобы исключить возможность развития осложнений после укола, современные стоматологии используют компьютерную анестезию.
Преимущества методики:
- Отсутствует онемение мягких тканей. Компьютерная анестезия обезболивает исключительно место, куда вводится анестетик.
- Компьютерная анестезия безболезненна.
- Давление анестетика находится под контролем компьютера, благодаря чему он вводится с нужной скоростью и в меньшем количестве.
- Отсутствует ощущение распирания десны.
- Исключается влияние человеческого фактора, благодаря тому, что компьютер контролирует весь процесс.
- Наконечник похож по форме на ручку, что не так устрашает пациентов, которые боятся уколов.
Диагностика
В случае появления частичного или полного онемения после синус лифтинга и костной пластики следует пройти ряд диагностических процедур:
- Осмотр ротовой полости у стоматолога. Позволяет оценить общую ситуацию и в ряде случаев даже сразу поставить диагноз. Необходимо проходить в первую очередь. В случае если имеется смещение имплантата или травма нерва во время операции, то дальнейшие методы обследования могут носить исключительно уточняющий характер.
- Оценка неврологического статуса по поврежденным ветвям тройничного нерва. Эта задача, скорее, для невропатолога, а не для стоматолога. Путем проверки рефлексов и применения специальных способов определения чувствительности возможно оценить наличие/отсутствие повреждения нервов.
- Рентгенограмма или компьютерная томография. Данные методы обследования позволяют детально и точно установить причину потери чувствительности. С применением современных технологий становится возможным просчитать вплоть до миллиметра направление и степень смещения установленной конструкции, имеющихся патологических очагов регенерации, определиться с наличием воспалительного процесса как на месте костной пластики, так и непосредственно в верхнечелюстном синусе.
Основные причины повреждения нерва при установке импланта
Спровоцировать повреждение верхнечелюстного или нижнечелюстного отростков тройничного нерва, являющееся основной причиной длительного онемения губ, языка, подбородка после имплантации зубов, может непреднамеренная ошибка стоматолога или допущенная им халатность. Произойти повреждение нижнечелюстного нерва, спровоцировавшее парестезию, может в следующих случаях:
- Неправильный подбор имплантов (выбраны слишком длинные).
- Специалист не изучил анатомические особенности челюсти и вживленный имплант задевает нервное окончание.
- Травмирование нервного окончания иглой во время введения анестезии или стоматологическим инструментарием при подготовке кости.
Если онемение нижней части лица спровоцировано травмой нервных окончаний во время введения анестезии, неприятные ощущения пройдут самостоятельно после того, как заживут нервные волокна. Обычно период заживления составляет от 3 месяцев до полугода. Понять, что онемение губы и подбородка после имплантации связано с повреждением тройничного нерва можно по наличию после операции следующих признаков:
- повышается слюноотделение;
- затрудняется употребление пищи;
- нарушается мимика и артикуляция;
- снижается чувствительность языка, губ;
- появляется болезненность и дискомфорт в области импланта;
- ощущается онемение с той стороны, где вживлен титановый корень.
Главный врач, Салацкий Дмитрий Николаевич
Записаться на бесплатную консультацию
+7
Если в течение нескольких часов не снижается чувство онемения нижней челюсти после имплантации, то необходима срочная консультация врача, проводившего операцию. Только после проведения диагностических исследований, специалист сможет выявить степень повреждения нерва и, исходя из этого, назначить соответствующее лечение.
Что делать, как лечить
Лечение парестезии из-за неудачно проведенной имплантации может быть назначено имплантологом, проводившим операцию, стоматологом, неврологом, физиотерапевтом.
Перед переходом к восстановительной терапии должна быть проведена диагностика, в ходе которой устанавливается характер и степень повреждения. Лечение проводится комплексно, направлено на восстановление проводимости и чувствительности нервных волокон.
Если пациент обратился к врачу сразу, медикаментозная терапия в сочетании с физиотерапевтическими процедурами очень эффективны. В других случаях требуется хирургическое вмешательство.
Лечение
Онемение после анестезии проходит самостоятельно, если не произошло повреждений или нарушений. При осложнениях после оперативного вмешательства необходима помощь специалиста, если:
- онемение после лечения, удаления не проходит по истечении суток;
- при удалении зуба мудрости — по истечении 1-5 дней.
Полностью нерв восстанавливается по прошествии 2-3 недель. Следует учитывать сопутствующие симптомы. Стреляющая боль в зубе, жжение в десне, провисание тканей свидетельствуют о нарушениях, произошедших в результате операции. Тошнота или рвота – это признак отравления организма. В сложных случаях требуется лечение.
Осложнения после применения анестезии – это достаточно частое явление. Если повреждения не слишком сложные, и рекомендации врача выполнены полностью, то операции удастся избежать.
Медикаменты
Для восстановления пораженных нервов и нормализации кровообращения стоматологи назначают:
- витаминные комплексы с содержанием витаминов В и С;
- Актовегин, Пирацетам и другие лекарственные препараты.
Народные средства
В домашних условиях применяют полоскание корой дуба, отваром ромашки для снятия воспалений. Используют корень валерианы в настое, так как он обладает седативным действием и расслабляет мышцы. Хорошо зарекомендовал себя раствор Фурацилина, его используют для полоскания.
Не рекомендуют самостоятельно использовать прогревание или охлаждение. Несмотря на чувство облегчения в первые минуты, подобные процедуры могут причинить вред.
Физиотерапия
Дантисты прибегают к назначению ультразвуковой терапии для прогревания обозначенных участков. Это способствует восстановлению тканей.