Топ-5 причин неприятного запаха из рта
Частые коммуникации с другими людьми – неотъемлемая часть современной жизни. В то время как неприятный запах изо рта может стать причиной «вынужденного молчания». Как не стать интровертом поневоле? И где искать причину неприятности?
1.Недостаточная гигиена и болезни зубов
Остатки пищи на зубах и деснах служат питанием для бактерий полости рта. А «отходами» такого рациона становятся летучие соединения (аммиак, сероводород и другие), большая концентрация которых и ощущается, как неприятный запах.
Кроме того, подобные условия способствуют размножению патогенной флоры, что:
- во-первых, нарушает pH полости рта (за счет продуктов жизнедеятельности бактерий) и способствует деминерализации эмали и непосредственно ткани зуба;
- а во-вторых, увеличивает концентрацию летучих веществ в полости рта и способствует появлению неприятного запаха.
Таким образом, в появлении «проблемного» запаха могут быть виновны как неправильная гигиена, так и избыток бактерий и признаки воспаления при заболеваниях десен даже при хорошей гигиене.
В первом случае для устранения проблемы достаточно обычных гигиенических процедур дважды в день, а также применение полосканий после еды в течение дня. А во втором – решение, очевидно, требует участия стоматолога.
Сухость слизистой полости рта
Такое явление часто возникает на фоне приема некоторых лекарственных средств и обусловлено недостаточной выработкой слюны.
Очищающие свойства слюны в этом случае практически исчезают, что способствует «накоплению» остатков пищи в ротовой полости и их «разложению», а также значительно «облегчает жизнь» бактериям.
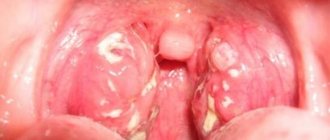
Хронические заболевания дыхательной системы
Хронические тонзиллиты, фарингиты, синуситы служат надежным источником избыточного роста бактерий в ротовой полости. Здесь речь чаще всего идет о стафилококках и стрептококках, обладающих выраженными патогенными свойствами.
Неприятный запах может появляться и при гнойных заболеваниях бронхов и легких, а также при опухолях на стадии разрушения. В этом случае запах изо рта чаще приобретает гнилостный характер, а кашель сопровождается обильным отделением мокроты.
Заболевания пищеварительной системы
«Желудочные» запахи чаще бывают кислого (при нормальной и повышенной кислотности) или «тухлого» характера (при пониженной кислотности), и появляются при следующих состояниях:
- заброс желудочного содержимого обратно в пищевод (рефлюкс),
- сужение выходного отверстия желудка (пилоростеноз),
- наличие язвенных и онкологических процессов в желудке или 12-типерстной кишке.
Запах может быть связан также с поражением печени, и тогда он имеет характерный «печеночный» оттенок.
Тяжелые нарушения обмена веществ
Речь прежде всего о сахарном диабете и его тяжелом осложнении – кетоацидозе. Запах изо рта в случае которого напоминает «ацетон», а само состояние грозит летальным исходом.
Как найти причину
1.Подтвердить «микробное» происхождение неприятного запаха изо рта можно с помощью посева мазка из зева и носа. Исследование не только «покажет» количество и качество микроорганизмов, но и позволит подобрать эффективный антибактериальный препарат, при необходимости.
Посев актуален и в отношении мокроты, если таковая отделяется.
А также, в любом случае, рекомендован осмотр стоматолога и ЛОР-врача.
2. Проверить состояние желудка и 12-типерстной кишки довольно сложно лабораторными методами, поэтому, при подозрении на «желудочное» происхождение запаха, рекомендована консультация гастроэнтеролога и ФГДС.
3. Печень – один из самых многофункциональных органов, поэтому не удивительно, что ее поражение у многих наблюдается уже в молодом возрасте.
Проверить пищеварительную функцию органа можно с помощью анализа крови на печеночные ферменты (АЛТ, АСТ), билирубин, щелочную фосфатазу и гамма-ГТ, как по отдельности, так и в формате комплекса «Обследование печени. Базовый».
4. А контролировать риск диабета «призван» анализ крови на уровень глюкозы и гликированный гемоглобин (средняя кон за последние 3 месяца).
ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ в практике врача скорой медицинской помощи
Какие клинические симптомы позволяют диагностировать ПЭ? Каковы проявления неврологических нарушений на разных стадиях развития ПЭ? В чем заключаются особенности развития ПЭ при алкоголизме? Каких ошибок должен избежать врач при лечении ПЭ?
Этиология и патогенез
Печеночная энцефалопатия (ПЭ) представляет собой потенциально обратимое расстройство нервной и психической деятельности, возникающее при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента (см. таблицу 1).
| Таблица 1. Причины развития ПЭ. | ||
| Вариант энцефалопатии | Выживаемость | Этиология |
| Острая энцефалопатия без фиброза/цирроза печени | 20–45% | Вирусный гепатит. Алкогольный гепатит. Острые отравления (химические и биологические яды, лекарства). Абстинентный синдром |
| Острая энцефалопатия на фоне фиброза/цирроза печени | 70-80% | Форсированный диурез Рвота, понос Кровотечение ЖКК Инфекции Прием алкоголя Абстинентный синдром Запор Избыток белка в рационе Хирургические вмешательства Прием седативных средств |
| Хроническая портосистемная энцефалопатия при терминальном заболевании печени | 100% | Портосистемное шунтирование Контраминация кишечника Избыток белка в рационе |
| Рисунок 1. Механизм развития ПЭ. |
Патогенез ПЭ не до конца установлен. Считается, что развитие ПЭ является результатом сочетанного влияния на ЦНС нескольких механизмов, активность которых инициируется и поддерживается выраженным нарушением печеночного клиренса токсинов и метаболитов (см. рисунок 1). Наиболее существенным для развития ПЭ считают:
- быстро нарастающее увеличение концентрации аммиака в плазме;
- увеличение плазменной концентрации и нарушение баланса между синтезом и катаболизмом нейротрансмиттеров и их предшественников в ЦНС.
Клинические симптомы и диагноз ПЭ. Тип и количество избыточных, «токсических» метаболитов, циркулирующих в плазме и ЦНС, в той или иной степени коррелируют с различными симптомами ПЭ, к числу которых относят:
- нарушение сознания;
- изменение личности;
- расстройство интеллекта;
- собственно неврологические нарушения (см. таблицу 2).
| Таблица 2. Шкала оценки нарушений сознания Глазго (GCS). | ||
| Симптом | Выраженность симптома | Балл |
| Сознание | ориентирован | 5 |
| спутанность/заторможенность | 4 | |
| Словесная реакция | ответ невпопад | 3 |
| невнятные звуки | 2 | |
| ответа нет | 1 | |
| выполняет команды | 6 | |
| целенаправленная реакция на боль | 5 | |
| ненаправленная реакция на боль | 4 | |
| Двигательная реакция | сгибательная реакция на боль | 3 |
| разгибательная реакция на боль | 2 | |
| нет реакции | 1 | |
| спонтанная | 4 | |
| Реакция глаз | на голос | 3 |
| на боль | 2 | |
| нет | 1 | |
| Суммарный показатель (10–15 баллов): сопор, 5—10 баллов: прекома, 0—5 баллов: кома. | ||
Механизм развития ПЭ
К ранним признакам нарушений сознания (НС) при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерны сонливость и инверсия нормального ритма сна и бодрствования. При этом ухудшение состояния и переход сонливости в кому могут произойти в течение очень короткого времени. Для определения степени НС нередко применяют шкалу Глазго (см. таблицу 2). Однако в клинической практике для оценки глубины НС именно при ПЭ используют более простую качественную шкалу, в соответствии с которой:
- для I стадии НС характерны ослабление концентрации внимания, эйфория и тревожность;
- для II стадии характерны появление сонливости, дезориентация, изменения личности и неадекватное поведение;
- на III стадии НС развиваются ступор, гиперсомния и спутанность сознания, однако больной может выполнять простые команды и произносить слова членораздельно;
- при IV степени НС пациент впадает в кому и контакт с ним оказывается невозможен.
Неврологические нарушения при ПЭ в целом не носят специфического характера и могут также развиваться при уремии, выраженной дыхательной и сердечной недостаточности. Однако одним из наиболее патогномоничных неврологических симптомов ПЭ считают развитие «хлопающего» тремора (астериксиса), отличительной чертой которого является неспособность пациента удерживать фиксированную позу. Наибольшая выраженность гиперкинеза мышц конечностей при поддержании постоянной позы и его уменьшение при движении позволяют дифференцировать астериксис от тремора при алкогольном делирии и нейроэнцефалопатии.
Наиболее надежным способом определить степень нарушений интеллекта при ПЭ является проведение теста связывания чисел (тест Рейтана). Изменения личности и интеллекта при ПЭ наиболее трудны для диагностики, поскольку всегда накладываются на конституциональные, приобретенные ранее нарушения и всегда требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатия, наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома). Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени (см. рисунок 2).
| Рисунок 2. Естественная история развития алкогольной болезни печени при хроническом злоупотреблении алкоголем. |
ПЭ у больных алкоголизмом в целом имеет те же характерные признаки, что и в остальных случаях, однако у них часто наблюдается мышечная ригидность, гиперрефлексия, клонус стоп. Алкогольный делирий отличается от «чистой» ПЭ продолжительным двигательным возбуждением, повышенной активностью вегетативной нервной системы, бессонницей, устрашающими галлюцинациями и быстрым мелким тремором (см. таблицу 3). Часто наблюдается выраженная анорексия, сопровождающаяся тошнотой и рвотой.
| Таблица 3. Характерные особенности ПЭ и делирия при синдроме отмены алкоголя. | |
| Печеночная энцефалопатия | Алкогольный делирий |
|
|
Характерной особенностью ПЭ является изменчивость клинической картины. Диагностировать ПЭ легко, например, у больного с циррозом печени,
с массивным желудочно-кишечным кровотечением или сепсисом, при обследовании которого определяют спутанность сознания и хлопающий тремор. В случае, когда очевидных причин ухудшения состояния выявить не удается и признаков цирроза печени также нет, распознать начало ПЭ невозможно, если не придать должного значения малозаметным признакам синдрома. Большое значение при этом могут иметь данные анамнеза, полученные от членов семьи, заметивших изменения в состоянии или поведении больного.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика на догоспитальном этапе особенно затруднена. В этих случаях она должна базироваться, во-первых, на тщательном изучении анамнеза, если это возможно; во-вторых — на анализе эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (см. таблицу 4).
| Таблица 4. Причины острых нарушений сознания у больных без признаков портосистемного шунтирования. | ||
| Заболевание | Характерные симптомы и анамнестические данные | Неотложная терапия |
| Гипогликемия | Гипотония, брадикардия, сахарный диабет или сахаросни-жающая терапия в анамнезе | Введение концентри-рованной декстрозы |
| Острое отравление алкоголем | Запах алкоголя, гипертония, одышка, гиперемия лица, тахикардия, указания на прием алкоголя | Массивная инфузионная и поддерживаю-щая терапия |
| Алкогольный синдром отмены с делирием | Хроническое злоупотребление алкоголем, последний прием алкоголя не более трех-пяти дней назад, острый психоз с возбуждением и галлюцинациями | Введение маннитола концентри-рованной глюкозы и диазепама, поддерживаю-щая терапия |
| Острое отравление диазепинами | Глубокое нарушение сознания, указание на психоэмоцио-нальные проблемы, попытки самоубийства | Введение флумазенила, поддерживаю-щая терапия |
| Острое отравление парацетамолом | Указание на недавнее воспалительное заболевание, психоэмоцио-нальные проблемы, попытки самоубийства | Введение ацетил-цистеина, поддерживаю-щая терапия |
| Острое отравление опиатами | Указание на наркоманию, симптомы опиатного опьянения | Введение налоксона, поддерживаю-щая терапия |
| Энцефалопатия Вернике | Нистагм, двусторонний парез отводящих мыщц, указания на голодание, алкоголизм в анамнезе | Введение тиамина |
| Внутричерепные патологические процессы (травма, инфаркт, аневризма, менингит, энцефалит) | Анамнестические указания, характерные сипмтомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
| Эндогенные интоксикации и гипоксические состояния (уремия, ОРДС, острые инфекционные заболевания) | Анамнестические указания, характерные симптомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
У больных циррозом печени и активным портосистемным шунтированием важнейшим вопросом диагностики также является определение причин, приведших к развитию ПЭ (см. таблицу 5).
| Таблица 5. Факторы, способствующие развитию острой ПЭ при циррозе печени. |
Метаболические:
|
Кровотечение и кровопотеря:
|
Влияние химических и фармакологических факторов:
|
Инфекционные заболевания:
|
| Запоры |
| Рацион с большим содержанием белка |
В большинстве случаев любой из перечисленных выше факторов либо напрямую подавляет функции ЦНС, либо нарушает их опосредованно — угнетая функцию печени, увеличивая концентрацию азотсодержащих продуктов в кишечнике и количество крови, протекающей, минуя печень, через портокавальные анастомозы.
Лабораторные данные занимают довольно скромное место в диагностике ПЭ. Известно, что ни функциональные печеночные пробы, ни повышенная концентрация аммиака в плазме прямо не коррелируют с выраженностью нарушений сознания.
Лечение ПЭ
Лечение ПЭ преследует три базовые цели:
- выявление и немедленное устранение факторов, провоцирующих ПЭ;
- уменьшение количества аммиака и других токсинов, образующихся в кишечнике в процессе пищеварения и жизнедеятельности микробной флоры;
- нормализацию обмена нейромедиаторов.
Схематично лечение ПЭ (III и IV стадии) представлено в таблице 6.
| Таблица 6. Лечение печеночной энцефалопатии. |
|
Объем лечебных мероприятий при ПЭ относится к числу стандартных и выверенных клинической практикой алгоритмов неотложной помощи, поскольку эффективность лечения прямо зависит от как можно более раннего начала терапии. В этом смысле фармакотерапия ПЭ прямо относится к презумпции скорой медицинской помощи. Тем не менее на практике оказывается, что пациенты с ПЭ, как на догоспитальном этапе, так и в условиях стационара, нередко не получают адекватного лечения. Более того, во многих случаях больным назначают фармакотерапию, которая способна спровоцировать ухудшение состояния сознания и нарушение вегетативных функций. К числу наиболее распространенных ошибок лечения можно отнести:
- недостаточную инфузию концентрированных растворов глюкозы, обладающих помимо энергонесущей активности также ярким осмотическим действием, что важно при угрожающем отеке мозга;
- необоснованное и неконтролируемое введение изотонического и других неконцентрированных полиионных растворов, что влечет за собой прямую угрозу развития отека мозга и легких;
- недооценку важности планового назначения осмотических слабительных и экстренной очистки кишечника высокими осмотическими клизмами (эффективно уменьшают всасывание аммиака в кишечнике и его бактериальную контаминацию, способствуют снижению портального давления);
- недооценку опасности диуретической терапии, массивного лапароцентеза и назначения седативных средств в отношении углубления стадии ПЭ.
Одной из наиболее существенных причин проведения неадекватного лечения нередко является часто неудовлетворительная диагностика ПЭ. Как ни парадоксально, сегодня во всех звеньях здравоохранения на фоне реально существующих регламентирующих врачебную деятельность документов выявление и точная квалификация ПЭ как угрожающего жизни осложнения основного заболевания печени в значительной степени утратила практический смысл. Например, при алкогольной болезни печени и в практике СМП, и в стационаре ПЭ нередко вообще не диагностируется, поскольку включена в редко используемые рубрики «острая или подострая печеночная недостаточность», «острый гепатит», «острое отравление алкоголем» или «абстинентное состояние». В подавляющем большинстве случаев при выявлении алкогольной болезни печени с нарушением сознания на практике ставятся диагнозы, соответствующие рубрикам К.70.0 — К.70.2, что нисколько в случае с ПЭ не отражает реального положения дел (см. таблицу 7). Кроме того, термин «ПЭ» при диагностике часто подменяется термином «токсическая (алкогольная) энцефалопатия», что влечет за собой недооценку тяжести состояния больного и риска летального исхода и позднее начало специфического лечения.
| Таблица 7. Определение алкогольной болезни печени и мозга по МКБ-10. |
Алкогольные заболевания печени
Алкогольные заболевания НС
Психические расстройства
|
При выявлении ПЭ на догоспитальном этапе пациенты с III и IV стадиями нарушения сознания должны быть немедленно госпитализированы в отделение интенсивной терапии.
Прогноз ПЭ
Прогноз ПЭ всецело зависит от выраженности печеночно-клеточной недостаточности и времени начала лечения. При циррозе печени у больных с относительно сохранной функцией паренхимы и интенсивным коллатеральным кровообращением прогноз лучше, а у больных с острым гепатитом — хуже. Прогноз существенно улучшается, если удается быстро устранить факторы, ведущие к усугублению ПЭ: инфекцию, передозировку диуретиков или кровопотерю. Однако наиболее эффективным способом улучшить прогноз является как можно более точная диагностика и раннее начало лечения ПЭ.
Литература
- Майер К.-П. Гепатит и последствия гепатита. — М.: ГЭОТАР — МЕД., 2001.
- Шерлок Ш., Дули Дж.. Заболевания печени. — М.: ГЭОТАР — МЕД., 1999.
- Bailey B., Amre D. K, Gaudreault P. Crit Care Med 2003 Jan; 31(1):299-305.
- Carthy M. M., Wilkinson M. L. BMJ 1999 May; 318:1256-9.
- Fedosiewicz-Wasiluk M. Pol Merkuriusz Lek 2002 Aug; 13(74):151-3.
- D. W. World J. Gastroenterol 2002 Dec;8(6):961-5.
- Helewski K. J., Kowalczyk-Ziomek G. I., Konecki J. J. Wiad Lek 2002;55(5-6):301-9.
- McGuire B. M. Semin Gastrointest Dis 2003 Jan;14(1):39-42.
- Kelly D. A. Postgrad Med J 2002 Nov;78(925):660-7.
- Samuel D. J. Gastroenterol Hepatol 2002 Dec;17 Suppl 3:S274-S279.
Е. И. Вовк МГМСУ, ННПОСМП, Москва
Диагностика
Для того чтобы определить причину галитоза необходимо провести ряд исследований. Обследуют печень, желудок, кишечник. Врач проводит осмотр пациента, оценивает состояние и цвет кожных покровов, слизистых, языка.
Обязательно проводится общий анализ крови. При циррозе печени, печёночной недостаточности и других тяжёлых патологиях кровь изменяет характеристики, так как её состав зависит от качества очистки. Если печень функционирует недостаточно, то это сразу выявляется по состоянию крови.
Также может быть проведено исследование кала, так как галитоз может говорить о том, что болен желудок или кишечник. Не до конца переваренная пища свидетельствует о недостаточном функционировании органов желудочно-кишечного тракта, а иногда и печени.
Для постановки точного диагноза проводят также инструментальные исследования. Желудок и органы ЖКТ обследуются методом фибрагастродуоденоскопии. Проводится УЗИ печени, поджелудочной, жёлчного пузыря. В тяжёлых случаях необходимы гистологические исследования тканей поражённого органа, получаемых путём биопсии.
Состояние слизистых оболочек
Если печень функционирует недостаточно, то на кожные покровы ложится дополнительная нагрузка. Кожа способна отфильтровывать и выводить токсины, и когда печень не справляется со своей задачей, это обязательно отражается на состоянии кожи и слизистых оболочек.
О заболеваниях печени может говорить желтоватый или чрезмерно бледный цвет кожи. Желтизна наблюдается при гепатитах и болезнях жёлчного пузыря, и свидетельствует о высоком уровне билирубина. О больной печени может говорить и белый цвет кожи, особенно сильно заметный на кончиках пальцев и лице.
Слизистые оболочки и глазные склеры при печёночных патологиях также изменяют цвет. Может наблюдаться отёк кожи и слизистых. Кожные покровы становятся сухими, на них появляются гнойнички, прыщи.
Лечение
Терапию заболеваний печени осуществляет врач-гепатолог. Такие специалисты есть не во всех медицинских учреждениях, поэтому при отсутствии гепатолога можно обратиться к гастроэнтерологу.
Лечение назначается исходя из результатов диагностики. Применяемые медикаменты, схемы и дозировки зависят от поставленного диагноза, стадии и тяжести болезни, наличия сопутствующих заболеваний, возраста пациента.
Если диагностировано воспаление печени инфекционной этиологии, то терапия проводится при помощи антибактериальных или противовирусных средств против конкретного возбудителя. Также могут быть назначены антибиотики широкого спектра действия.
Для восстановления функции гепатоцитов используются препараты, содержащие эссенциальные фосфолипиды. Для поддержки и очищения организма от токсинов при недостаточной функции печени назначают курсы витаминов и липоевой кислоты.
В тяжёлых случаях медикаментозная терапия может оказаться недостаточно эффективной. При запущенных заболеваниях, наличии злокачественных образований в паренхиме органа медики бывают вынуждены предпринимать хирургические методы лечения.
Особенности заболевания
Если неприятно и сильно пахнет изо рта, это может говорить о том, что есть проблемы с печенью. Необходимо обследовать этот орган, а также желудок, если запах интенсивный и постоянный, не зависит от частоты приёмов пищи и её качества. При заболевании печени наблюдаются также следующие проявления:
- изменение цвета кожных покровов, слизистых и глазных склер, кожные покровы становятся желтоватыми из-за застоя жёлчи,
- гнилостный или чесночный запах исходит не только изо рта, но и от кожи,
- изменяется цвет языка, на нём появляется налёт,
- появляются кожные высыпания, причиняющие серьёзный дискомфорт,
- расширение вен, появление сосудистых звёздочек на животе,
- диспептические симптомы: тошнота, метеоризм, периодические нарушения стула,
- ощущение горького привкуса во рту,
- быстрая утомляемость при незначительных нагрузках, чрезмерная сонливость,
- болевые ощущения в правой части живота.
Если наблюдаются все эти признаки, то необходимо срочно обратиться к врачу, так как такое сочетание говорит о серьёзной болезни, характеризующейся недостаточным функционированием печени.
Корректировка меню
При выявлении патологий печени лечение обязательно сопровождается назначением специальной диеты. Имеет значение частота приёмов пищи, метод её обработки, температура.
Принимать пищу необходимо небольшими порциями через достаточно короткие промежутки времени. Еда не должна быть слишком холодной или горячей. Нельзя употреблять жареные, консервированные, копчёные, чрезмерно солёные или острые продукты.
Эти меры помогают не перегружать печень, распределяя нагрузку равномерно. Также следует отказаться от употребления жирной пищи, кондитерских изделий, маринадов, колбасы. При приготовлении не используются приправы, соль добавляется в минимальных количествах. Пища готовится на пару, отваривается или запекается.
Следует отказаться от употребления хлеба. Можно кушать галеты или подсушенный багет.
При болезни печени категорически запрещается употреблять алкоголь, так как его переработку больной орган просто не в состоянии осуществлять. Нельзя пить сладкую газировку, необходимо минимизировать употребление кофе и крепкого чая. Соки следует пить только натуральные, неконцентрированные.
Полезно кушать мёд, орехи, сухофрукты. Кисломолочные продукты нужно употреблять с осторожностью, понемногу. Цельное молоко исключается. Животные жиры необходимо заменить растительными. Для больной печени полезно умеренное, но обязательное употребление растительных масел.
Что делать?
Чтобы избавиться от запаха изо рта при циррозе печени, необходимо пройти полный курс лечения этого заболевания. В особо запущенных случаях медикаментозные методы не приводят к желаемым результатам, поэтому врачи вынуждены прибегнуть к опасному хирургическому вмешательству.
Поэтому, при обнаружении даже слабого печеночного запаха изо рта и легкого пожелтения языка рекомендуется сразу обращаться за врачебной помощью.
Руководить терапевтическим лечением должен квалифицированный гепатолог. Печень — это орган, очень чувствительный к медикаментам, и неправильный курс лечения (который является следствием неправильного диагноза) может привести к катастрофическому развитию событий, до летального исхода для пациента.
Диагностика цирроза печени должна проводиться посредством следующих процедур (пациент имеет право потребовать их проведение):
- анализы: крови — биохимический и общий;
- кала, на предмет непереваренных остатков пищи;