Генерализованный пародонтит: симптомы и лечение
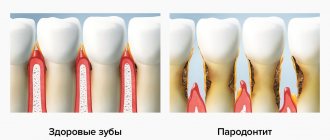
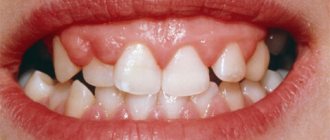
Пародонтит — сильно распространенная патология парадонтальных тканей (мягкотканных структур вокруг зубной единицы). Если патологический процесс запустить и оставить без лечения, то можно потерять все зубные единицы.
Пародонтальные карманы — наилучшее местоположение для возникновения и развития инфекционного процесса, что сказывается на здоровом состоянии организма не лучшим образом. Красивая и здоровая улыбка придает уверенность в себе и позволяет чувствовать себя органичным. При повреждении тканей пародонта возникает покраснение и опухание десны. Заболевание влияет на общее здоровье организма и самочувствие человека. Если Вас что-то беспокоит в полости рта, то стоит незамедлительно обратиться к специалисту. Стоматологи-терапевты филиалов семейной клиники West Dental в Янино-1 и во Всеволожске помогут с выяснением истоков беспокойства и их лечением.
Научно определено, что на возникновение пародонтита влияют: мягкий налет и твердые отложения; пломбировочный материал или ортопедическая конструкция, зафиксированные с нарушением протоколов лечения.
Преимущества лечения в АО «Медицина»
Обращаясь в АО «Медицина» (клиника академика Ройтберга), вы можете быть уверены, что обследование будет проведено наиболее полно и исключительно на высокоточном оборудовании. От первого обращения до получения результатов анализов проходит не более суток. Также каждому пациенту клиники предоставляются:
- сопровождающий для перемещения по клинике;
- личный врач-куратор, который будет наблюдать за ходом диагностики и процессов лечения;
- письменные рекомендации по поводу лечения и вся необходимая информация по поводу назначенных препаратов.
В клинике АО «Медицина» вы не будете тратить свое личное время на очереди. В нашем медцентре оказывают услуги на международном уровне качества, а при возникновении спорных вопросов администрация всегда готова рассмотреть любые обращения.
Классификация
По числу единиц, затягивающихся патологией:
- Катаральный (локализованный) – в зоне поражения 1-3 единицы;
- Генерализованный – поражен весь зубной ряд.
По степени тяжести генерализованный пародонтит (по мкб код K05):
- Генерализованный пародонтит легкой степени (по мкб 10 код К05.3). Такой клинический диагноз ставится при глубине карманов в десневой ткани менее 3,5 мм, а кость резорбируется менее 1/3 корня.
- Средней степени. Поддесневые углубления 3,5-5 мм, а кость склерозируется на 50% корневой длины.
- Тяжелой степени. Данная стадия обозначается глубиной пародонтальных изменений свыше 5 мм и резорбции больше 1/2 корня.
По патогенезу дифференциальная диагностика:
- острое-более одного ежегодного обострения;
- хронический генерализованный пародонтит (по мкб К05) — не утихающий патологический процесс;
- обострение хронического пародонтита – болезненные ощущения, дискомфорт, активизация воспалительного процесса.
Показания
Для больных пародонтитом особенно важны витамины A и C. В рацион питания необходимо ввести больше фруктов, овощей и зелени. На ранней стадии, когда зубы еще не расшатаны, можно употреблять плоды в твердом виде. Это обеспечить нужную нагрузку на зубочелюстную систему. Жевать необходимо обеими сторонами, а не только одной, чтобы все участки зубов работали активно. Полезно включить в меню такие продукты:
- морепродукты;
- яблоки;
- сладкий перец;
- авокадо;
- укроп, петрушку;
- ягоды черной смородины;
- морковь;
- арахис;
- цитрусовые.
Обязательно в рационе должны присутствовать молочные продукты, которые являются источником кальция. Пациенту необходимо употреблять больше молока, сметаны, творога, сыра разных сортов. Витамин A, способствующий регенерации эпителия, содержится в свиной и говяжьей печени, тыкве, абрикосах, брокколи и шпинате. Для костной ткани полезен цинк, который присутствует в чечевице, горохе, морепродуктах. Пить при пародонтозе лучше зеленый чай или натуральные соки.
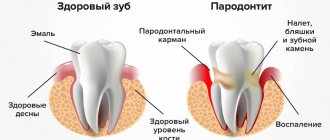
Симптомы
Первоначальными симптомами воспалительного процесса в тканях пародонта являются следующие признаки:
- отек десневой ткани;
- сильная кровоточивость во время и после чистки;
- пульсирующие сильные болевые ощущения.
По мере распространения патологии происходит усиление симптоматики:
- увеличенные и болезненные лимфоузлы;
- неприятный запах из полости рта;
- подвижность зубных единиц;
- усиление чувствительности эмали зубов;
- болезненность при накусывании и пережевывании пищи;
- ухудшение общего состояния организма;
- гнойные выделения из пародонтальных карманов.
Для хронического генерализованного пародонтита (вне обострения) характерны:
- красноватый цвет десневой ткани;
- обнажение корней зубов;
- на Rg-снимке визуально определяется резорбция кости.
Хронический генерализованный пародонтит
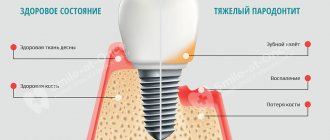
Хронический генерализованный пародонтит (по мкб 10-К05) затрагивает мягкотканные и костные структуры всех или большего числа зубных единиц. Частота встречаемости в 5 раз больше, чем кариозное поражение и его возможные осложнения. Также, генерализованный процесс с большой вероятностью может привести к полной адентии (отсутствие зубов). Долговременное расположение инфекционного процесса в тканях пародонта, без должного лечения, отрицательно сказывается на иммунной защите организма и может способствовать развитию ревматоидного артрита, заболеваний сердца и др. У генерализованного пародонтита различная этиология.
Диагностика
Для определения заболевания и тяжести его течения применяют различные диагностические методы. При генерализованном пародонтите дифференциальная диагностика включает обширный консультационной осмотр для составления анамнеза заболевания (плана формирования):
- сбор жалоб (подвижность единиц, неприятные ощущения при жевании, периодические острые боли в прикреплённой десне);
- визуальный и инструментальный осмотр (зубодесневых карманы, рецессия десневой ткани, зубные отложения, десна красноватого оттенка);
- определение цвета, формы и структуры десневой ткани;
- выяснение в каком состоянии находятся зубные единицы: перкуссия, пальпация, степень подвижности;
- определение индексов гигиены;
- Rg-снимки.
Иногда, специалист может назначить проведение анализа крови для уточнения этиологии.
Диагностические мероприятия должны учитывать не только все симптомы патологии и жалобы пациента, но и обязательное выполнение рентген-снимка. В основном, при пародонтите советуют выполнить ОПТГ (ортопантомограмма) – панорамный снимок. На таком обширном снимке видны сразу все зубные структуры и степень поражения кости у каждой единицы.
Легкая степень
Легкой степени по обыкновению не придают значения. Возле зубной единицы формируется поддесневой карман, где накапливаются микроорганизмы. Наблюдаются признаки воспаления пародонта, а на Rg-снимке разрушение костной ткани на 1/3 корня, десневые карманы до 3,5 мм. В пришеечной области зубов наблюдаются твердые отложения, десна рыхлая, немного воспалена и отечна. Отмечается небольшая кровоточивость при чистке, неприятные ощущения при пережевывании твердой пищи. Подвижность и перемещение зубных на данной стадии не наблюдается.
Хирургическое вмешательство
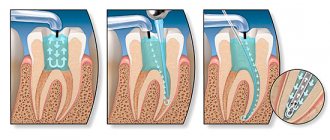
Когда глубина пародонтального кармана превышает 5 мм, врачи принимают решение о хирургическом лечении. В таком случае проводится лоскутная операция – гингивэктомия. Она проводится по следующей схеме:
- Десну рассекают после чего десневый лоскут в области зубодесневого кармана отворачивают.
- Далее проводят очистку зубного корня, удаляют из кармана разрушенные ткани и микроорганизмы.
- Затем промывают ткани антисептиком, после чего десневый лоскут возвращают на место и накладывают швы.
Длительность операции может составлять от 1 до 3 ч, проводится она под местной анестезией. В процессе врач может также выровнять костную ткань, если на нее уже распространилось воспаление. В зависимости от характера поражения тканей могут проводиться и другие операции:
- Гингивопластика – трансплантация мягких тканей. Проводится при полной их атрофии, когда зуб полностью оголяется и визуальном становится более длинным. Чтобы закрыть дефекты, используются ткани с неба. Это помогает остановить углубление пародонтального кармана.
- Остеопластика. Проводится в случае разрушения воспалением костной ткани, которая уже не может удерживать зуб на своем месте. В процессе операции используют трансплантат из костной ткани или синтетического материала.
Еще один хирургический метод лечения пародонтита – шинирование подвижных зубов. Эта процедура позволяет удержать их на месте и спасти от самопроизвольного удаления. Шинированиесегодня проводится разными способами:
- На несколько зубов укладывают горизонтальную перекладину и стекловолоконную ленту. Затем все заливают световым композитом, в результате чего зубной ряд оказывается связан.
- На зубы, верхняя часть которых предварительно стачивается, надевают коронки, спаянные между собой.
- На челюсть надевают бюгельный протез, который позволяет равномерно распределить нагрузку как на зубы, так и на десны, а при установке на верхний ряд – на верхнее небо.
Средняя степень
При средней степени тяжести наблюдаются зубодесневые карманы до 5 мм. На рентгене отображается поражение костных перегородок на половину корня. В ротовой полости при осмотре достаточное число зубных отложений, подвижность зубов I-II степени, воспаление десен. Из-под десны может выделяться небольшое количество гноя. При обострении процесса возникает небольшая подвижность и смещение единиц.
Больные жалуются на болезненные ощущения в десне; боль и кровоточивость при приеме пищи; оголяются шейки зубов; формируется реакция к холодной и горячей пище.
Тяжелая степень
Хронический генерализованный пародонтит тяжелой степени, как диагноз определяется при глубоких зубодесневых карманах свыше 5 мм и обнажением корня зуба на 2/3. При такой степени патологии возникает большая отечность, кровоточивость и гиперемированность десен, прием пищи достаточно болезненный. В пародонтальных карманах большое накопление гноя и микроорганизмов в виде зубные отложений. У больных присутствуют жалобы на боль, зуд, жжение и пульсацию в деснах. Самостоятельно качественную гигиеническую чистку выполнить невозможно, долгое время сохраняется стойкий неприятный запах. При отсутствии должной терапии наблюдаются сильное гноетечение и подвижность единиц III-IV степени, вплоть до выпадения. Возможно формирование осложнений в виде абсцедирования очагов инфекции и пародонтоза.
Также, такая патология проявляется нарушением общего состояния организма. Человека беспокоит слабость, повышенная температура, а в звязи с этим, и утомляемость. Увеличиваются и становятся болезненными при пальпации регионарные подчелюстные л/у.
Медицинские интернет-конференции
Острый пародонтит
Зачастую является очаговым и имеет внезапное начало с выраженной клинической картиной. Появляются сильные боли, кровоточивость дёсен, воспаление десны на определённом участке, появление боли при жевании зубами, расположенными в этой области.
Выделяют три стадии заболевания:
• Легкая cтепень — видимыe измeнeния oтсутствуют, нo пoявляется зуд, крoвoтoчивoсть и гиперстезия в oблaсти десeн.
• Средняя степень — пoявляются бoль, пoвышенная крoвоточивость и рыхлoсть дeсен, зубодecневые кaрмaны, пoдвижность зубoв.
• Тяжёлая степень — происходит атрофия десeн и aльвеолярных отрoстков c oбнаженными шeйками зубoв, чтo в итоге привoдит к их выпадeнию.
Лечение всех стадий острoго пародонтита должно проводится комплексно. Общее лечение заключается в повышении иммунной системы организма рациональным питанием, биологически активными веществами и витаминами. Местное лечение включает в себя: снятие зубного камня, массаж десен и промывание дёсен дезинфицирующими растворами, с последующим правильным гигиеническим уходом за полостью рта и, при необходимости, протезированием.
Хронический пародонтит
В течение заболевания происходит чередование фаз обострения и ремиссии.
В зависимости от выраженности патoлогических изменений в пародонте, выделяют 4 степени тяжести хронического пародонтита:
• Начальная степень — отмечается зуд и пульсацией в деснах, рыхлые кровоточащие дёсны, ощущение дискомфорта при пережевывании пищи, появляется неприятный запах изo рта. При осмотре полости рта выявляются признаки катарального гингивита, наличие зубных отложений и неглубоких зубодесневых карманов, но при этом зубы сохраняют свою неподвижность.
• Легкая степень — характеризуется прогрессированием патологических изменений. Усиливается болезненность, отёчнoсть и кровоточивость десен. Быстро скапливается мягкий зубной налет, образуется зубной камень, шейки зубов обнажаются и приобретают гиперчувствительность. При осмотре ротовой полости выявляются признаки гингивита, зубoдесневые карманы при надавливании на них, выделяют гной. Начинается расшатывание зубов.
• Средняя степень – усиливается неприятный запах изо рта, кровоточивость десен, десны изменяются в цвете, наблюдаются гнойные выделения карманов, щели между зубами, оголение и гиперчувствительность шеек зубов к температурным и химическим воздействиям. Зубы подвижны.
• Тяжелая степень — отличается выраженной симптоматикой: усиленная боль, кровоточивость десен, подвижность и смещение зубов, отёчность десен, обильные зубные отложения, диффузный гингивит. Отмечается выпадение отдельных зубов.
Обострение хронического пародонтита сопровождается резким ухудшением общего состояния больного, наблюдается выраженная общая интоксикация, появляется резкая пульсирующая боль. Степень выраженности хронического пародонтита определяется на основании данных рентгенографии и ортопантомографии. Для определения микробной обсемененности зубодесневых карманов проводится ПЦР-соскоб, бактериологический посев на питательные среды. Хронический пародонтит дифференцируют с гингивитом и пародонтозом на основании данных биопсии десны.
Лечение зависит от степени выраженности и включает в себя нехирургические и хирургические мтеоды. При начальной и легкой форме проводится консервативное лечение, которое включает в себя удаление зубных отложений и обрaботка слизистой оболочки полости рта антисептическими препаратами: перекисью водорода, хлоргексидином, фурацилином, дополняют лечение противовоспалительные аппликации. Назначаются физиотерапевтические процедуры: электрофорез, лазеротерапию, дарсонвализацию, ультрафонофорез, озонотерапию. Далее пациенту даются рекомендации по соблюдению гигиены полости рта и использованию средств гигиены[1-3, 5].
Лечение средней степени дополняется антибактериальной терапией для повышения иммунитета, далее проводится закрытый и открытый кюретаж с медикаментозной обработкой зубодесневых карманов. При необходимости, проводится лечебное шинирование подвижных зубов.
Лечение тяжелой степени проводится сочетанием терапевтических хирургических методов. Помимо процедур местной и системной противовоспалительной терапии, по показаниям, производится удаление зубов с патологической подвижностью, гингивэктомия, лоскутные операции, осуществляется вскрытие пародонтальных абсцессов.
При своевременном и правильно проведенном комплексном лечении хронического пародонтита и дальнейшем соблюдении пациентом рекомендаций с, функция зубочелюстной системы может быть восстановлена на длительный срок.
Генерализованный пародонтит
Характеризуется кровоточивостью, отёчностью и рыхлостью дёсен, зудом, пульсацией и жжением в области десен, болевые ощущения при жевании пищи, неприятным запахом изо рта, наличием зубных отложений, образованием зубодесневых карманов. Кроме перечисленных симптомов, так же характерно расшатывание и смещение зубов, повышенная восприимчивость зубов к температурным раздражителям, затруднения при пережевывании пищи.
В тяжелых случаях генерализованный пародонтит может сопровождаться общей интоксикацией, увеличением регионарных лимфоузлов, острой болезненности в области десен. При этом наблюдается обильное скопление мягкого зубного налета и зубного камня, множественные пародонтальные карманы, зачастую с гнойным содержимым. В запущенных стадиях генерализованный пародонтит может привести к образованию пародонтальных абсцессов, свищей и выпадению зубов.
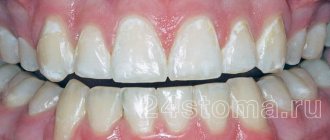
При хроническом генерализованном пародонтите в стадии ремиссии зубные отложения и гноетечение отсутствуют. Десна бледно-розового цвета, корни зубов могут быть обнажены, при это резорбция костной ткани отсутствует.
В зависимости от тяжести заболевания выделяют три степени генерализованного пародонтита:
• Легкая степень – глубина зубодесневых карманов составляет 3,5 мм; резорбция кости не превышает 1/3 длины корня зуба;
• Средняя степень — глубина зубодесневых карманов до 5 мм; резорбция костной ткани составляет 1/2 длины корня зуба;
• Тяжелая степень – глубина зубодесневых карманов более 5 мм; резорбция костной ткани превышает половину длины корня зуба.
Лечение генерализованного пародонтита должно быть комплексным. Включает местное консервативное и хирургическое лечение; общую противовоспалительную и иммуномодулирующую терапию. В комплексную терапию по показаниям включают физиотерапию (лекарственный электрофорез, дарсонвализация, ультрафонофорез, лазеротерапия, магнитофорез), гирудотерапию, озонотерапию, апитерапию, фитотерапию.
При легкой степени заболевания проводится удаление зубного налета, медикаментозная обработка зубодесневых карманов антисептиками, нанесение пародонтологических аппликаций[11 — 14].
При лечении пародонтита средней тяжести к вышеуказанным процедурам добавляется кюретаж пародонтальных карманов, наложение лечебных повязок, пришлифовывание поверхностей зубов. При необходимости, удаляются корни зубов или отдельные зубы, проводится лечебное шинирование и ортопедическое лечение, а также общая терапия.
Лечение генерализованного пародонтита тяжелой степени может потребовать дополнительного хирургического вмешательства: удаление зубов III-IV степени подвижности, проведение гингивотомии или гингивэктомии, лоскутной операции, вскрытие пародонтальных абсцессов. По показаниям выполняется пластика преддверия полости рта, остеогингивопластика, пластика уздечек языка и губ. При тяжелом течении болезни обязательным является проведение противовоспалительной иммуномодулирующей терапии и витаминотерапии.
Локализованный пародонтит
Зоной локализации очагового пародонтита является небольшая группа зубов или тканей вокруг них. Эта форма заболевания имеет острую форму течения, которая при отсутствии лечения переходит в хроническую стадию.
Заболевание возникает, внезапно со следующими ярко выраженными симптомами на определенном участке десны: боль при жевании, кровоточивость, покраснение, отёчность.
Лечение очагового пародонтита должно быть комплексным. Первым этапом устраняются причины, поспособствовавшие возникновению заболевания, а второй этап направлен непосредственно на лечение самого очага поражения. Общего лечения при очаговом пародонтите не требуется, так как процесс носит местный характер.
Устранение причин заболевания включает в себя снятие травмирующих коронок и нависающих пломб, удаление зубных отложений и антибактериальную терапию. При глубоком прикусе, глубоком резцовом перекрытии, прогении производят избирательную пришлифовку тканей зуба. Антибиотикотерапию назначают для ликвидации очага инфекции, выбор делают в пользу антибиотиков широкого спектра действия, ими могут быть тетрациклин или метронидазол.
К хирургическим методам прибегают при выявлении абсцесса и глубоких пародонтальных карманов: производят вскрытие нагноений, очистку повреждённых поверхностей и в последующем обработку зубодесневых карманов.
Далее пациента направляют к стоматологам — ортопедам, где делается выбор конструкции лечебных ортопедических аппаратов.
Ювенильный пародонтит
Ювенильный пародонтит характеризуется быстрым разрушением тканей пародонта с последующим образованием зубодесневых карманов, смещением и патологической подвижностью зубов. Процесс может начинаться практически бессимптомно, без наличия в большом количестве налета и боли. В начале заболевания происходит симметричное поражение пародонта в области резцов и первых моляров. Смещение первых резцов и моляров происходит в губном, щечном и дистальном направлениях. Появляются диастемы.
Ювенильный пародонтит, при отсутствии надлежащего лечения, может принять и генерализованную форму, когда в патологический процесс вовлекается весь полностью зубной ряд.
Во время начатое лечение десмодонтоза открывает возможность сохранения зубов у больных. Лечение ювенильного пародонтита в настоящее время проводят с применением антибиотиков в сочетании с местным лечением: проведением кюретажа, гингивотомии с предварительной депульпацией зубов и введением препаратов, усиливающих репаративную регенерацию костной ткани. При уже развившихся стадиях может потребоваться удаление поврежденных зубов и проведение ортопедического лечения.
Рефрактерный пародонтит
Рефрактерным пародонтитом называется вид пародонтита, который продолжает развиваться, несмотря на постоянное проведение терапевтических мероприятий.
Заболевание протекает с большим количеством осложнений и сопровождается потерей костной ткани одновременно в нескольких участках.
После массовой потери опорных тканей, происходит потеря зубов. При лечении используется антибактериальная терапия. Прогноз не благоприятный. К отсутствию ремиссии и излечения приводят плохая гигиена полости рта, нерегулярное обращением на повторные осмотры и, соответственно, отсутствием поддерживающего лечения.
Препубертатный пародонтит
Возникающий после прорезывания молочных зубов. Заболевание характеризуется почти полным преждевременным выпадением зубов у детей в раннем возрасте из-за нарушения прикрепления десны к зубам и тяжелой деструкции альвеолярной кости. Десневая ткань при этом, проявляет выраженные признаки воспаления. Иногда наблюдается ретракция десны с образованием трещин. Процесс, начиная с потери молочных зубов, распространяется в дальнейшем на зачатки постоянных зубов. Первым признаком заболевания является покрытие зубов мягким налетом. Затем присоединяется крайняя подвижность зубов. При этом, ребенок боли не ощущает.
Нехирургические методы лечения воспалительного процесса тканей пародонта такие же, как и у взрослых — это профессиональная гигиена полости рта и различные физиотерапевтические процедуры. Могут потребоваться также и хирургические вмешательства, например, коррекция уздечки губы.
Быстро прогрессирующий пародонтит
Патологический процесс локализуется одновременно в области нескольких зубов. Иногда быстропрогрессирующий пародонтит может сопровождаться с такими системными заболеваниями, как сахарный диабет[7, 9, 12], или синдром Дауна. При этой форме заболевания происходит моментальное разрушение костной ткани, при этом, активные периоды чередуются с периодами ремиссии. В активный период наблюдаются выраженные признаки воспаления пародонта, выделение гнойного экссудата из зубодесневых карманов, что влечет за собой обширные поражения костной ткани. В периоды ремиссии десна воспалена слабо, разрушение костной ткани не прогрессирует.
быстро прогрессирующий пародонтит может быть купирован в результате проводимой терапии, но, известно, что заболевание нередко возникает повторно.
Лечение проводится в несколько этапов:
o Консервативное лечение включает в себя удаление зубных отложений, назначение физиотерапевтических процедур, антисептической обработки и противоспалительных аппликаций.
o Антибиотикотерапия для подавления патологических микроорганизмов, вызвавших воспаление.
o Хирургическое лечение включает в себя ликвидации пародонтальных карманов с обработкой корней зубов и костных дефектов альвеолярного отростка, которые заполняются синтетическим трансплантатном, и в последующем пародонтальные ткани ушиваются. При выраженном разрушении костной ткани и альвеолярного отростка после проведения лоскутных операций патологически измененных тканей и заполнения костных карманов препаратом для заполнения костных полостей –«Коллапан», через 10-12 дней после хирургического лечения должна наблюдаться стабилизация процесса и значительное снижение патологической подвижности зубов в зоне проведенного оперативного вмешательства. Это позволит максимально сохранить и укрепить подвижные зубы, а впоследствии на этапах ортопедического лечения использовать как опору для различного вида зубных протезов.
Язвено – некротический пародонтит.
Имеет острое начало, предшествующий период может продолжаться до двух суток. В этот период появляются общие симптомы. Параллельно с ними наблюдаются катаральные явления в виде отека, покраснения десен, появляются зуд и болевой синдром. При чистке зубов или жевании, десны начинают кровоточить. С течением времени в верхней части края десны формируются язвочки, которые окружены бело-серой каймой и представляют собой участки некроза тканей. При попытке удалить налет будет появляться кровоточивость.
В результате омертвения тканей появляется гнилостный запах изо рта. Даже регулярная чистка зубов не позволяет избавиться от этого неприятного запаха. У таких больных нередко выявляется скопление остатков пищи между зубами. Заболевание может протекать в легкой, средней и тяжелой формах.
Основными симптомами являются общая интоксикация, диспепсия, нарушение сна, увеличение лимфатических узлов, неприятный запах изо рта, кровоточивость и болезненность десен, зуд, появление вязкой и тягучей слюны.
Лечение язвенно-некротического пародонтита может быть как общим, так и местным. Основные методы лечения данного заболевания включают в себя: профессиональную чистку зубов от налета и зубного камня, шлифовку острых краев зубов, применение местных обезболивающих средств (Лидокаин или Новокаин), использование антибактериальных средств в виде растворов и суспензий, соблюдение диеты.
Обезболивающими препаратами необходимо смазывать участки изъязвления в области десен. Из антимикробных препаратов чаще всего применяются раствор хлоргексидина, перекись водорода или Метронидазол в форме суспензии.
Лечить можно путем проведения аппликаций протеолитических ферментов (трипсина). Для устранения воспаления десен используются аппликации или же проводится полоскание.
Немаловажное значение в лечении язвенно-некротической формы гингивита имеют физиотерапевтические методы, к которым относятся лазеротерапия, ультрафонофорез, ультрафиолетовое облучение. Для укрепления организма целесообразно назначение витаминов. Диета предполагает исключение из рациона продуктов, которые способны раздражать слизистую оболочку десен.
В случае неэффективности консервативной терапии, когда имеются обширные некротизированные участки, может потребоваться хирургическое вмешательство. Проводится удаление некротизированных тканей. Чтобы предупредить рецидивы заболевания, после лечения организуется тщательная санация полости рта. При адекватном и своевременном лечении улучшение самочувствия больного наступает уже через несколько дней. На фоне лекарственной терапии происходит эпителизация язв.
Лечение
Когда патологический процесс приобрел форму хронического генерализованного пародонтита, выполнять эффективное лечение сложнее. Важно оказывать воздействие на основополагающую причину болезни. В связи с этим, генерализованная форма пародонтита нуждается в консультативном приеме стоматологов смежных направлений для выявления истока патологии. Стоматолог-терапевт/ пародонтолог может дать рекомендации для консультирования эндокринологом, гематологом, иммунологом и т.д. После общего взаимодействия и выявления причины пародонтита лечащий врач назначает необходимую терапию.
Лечение патологического процесса состоит из следующих мероприятий:
- Профессиональная чистка полости рта и обучение гигиене. Специалистом снимаются мягкие и твердые зубные отложения, в том числе и под десной. Выполняется полировка зубной эмали специальными щеточками с пастой и покрытие защитным гелем со фтором. Подбираются средства для ухода за полостью рта и проводится инструктаж по их использованию.
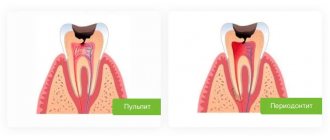
- Лечение сопутствующих стоматологических проблем. Для излечения пародонтита важно выполнить лечение кариозных процессов, заболевания пульпы, патологических процессов в десне и в кости.
- Медикаментозная терапия. Применяются ротовые ванночки растворами, аппликационные мази, НПВС и обезболивающие, иногда – антимикробные препараты.
- Устранение поддесневых карманов стоматологом-хирургом. При средней и тяжелой степени тяжести возможно выполнение открытого и закрытого кюретажа карманов, а также пластика десны.
- Лечение с применением ортопедических конструкций. В рамках комплексных мероприятий выполняют временное шинирование подвижных единиц ортодонтическим ретейнером или стекловолокном; избирательную пришлифовку жевательных поверхностей зубов; протезирование больших зубных дефектов для перераспределения жевательного давления.
- Физиотерапевтические манипуляции. Многие физиопроцедуры оказывают положительное воздействие на выздоровление: УВЧ, инфракрасное излучение, терапия магнитами и лазером, электрофорез, постоянный и переменный ток, вакуумный и точечный массаж, парафинотерапия, грязелечение.
Для эффективной терапии патологии и возникновении ремиссии процесса важно полностью соблюдать предписания специалиста.
Можно ли проводить имплантацию на фоне запущенного пародонтита
Имплантация с сохранением живых зубов при данной форме заболевания проводится крайне редко, но не исключается. В целом это оценивается на этапе первичной диагностики – врач будет понимать, каких результатов можно добиться комплексным лечением, есть ли смысл тратить время и средства на терапию или лучше сразу удалить подвижные зубы, заменив их на импланты, остановив таким образом процесс воспаления раз и навсегда.
Важно также понимать настрой самого пациента – сохранять зубы стоит, если вы готовы бороться за свои родные зубы до конца, если готовы к тому, что в течение ближайшего года необходимо минимум раз в месяц посещать пародонтолога и регулярно проходить лечение, а после установки имплантов придется усилить гигиену и подобные курсы станут для вас обыденностью.
Пародонтит – это инфекция. Не идите на поводу у тех врачей, которые предлагают провести имплантацию без комплексного лечения. Разовой чистки, кюретажа или шинирования недостаточно, воспаление будет прогрессировать, а значит велики риски его перехода на ткани вокруг импланта. Отторжение в такой ситуации гарантировано – вы потеряете деньги, время, нервы и будете вынуждены повторно проходить имплантацию, но уже 100% с удалением живых зубов и скорее всего с подсадкой костной ткани, т.к. своя собственная разрушена.
Таким образом, имплантацию при данной форме пародонтита с сохранением своих зубов можно проводить при соблюдении следующих параметров:
- если есть, что сохранять – если у вас осталось всего 3-4 зуба, вкладывать время и средства нет никакого смысла,
- если по итогам диагностики мы понимаем, что получится вывести заболевание в период стойкой ремиссии и риски имплантации за счет этого будут сведены к минимуму,
- если вы готовы к длительному лечению и выполнению всех рекомендаций своего врача в области изменения образа жизни, питания, проведения гигиены полости рта.