Расщепление костного гребня это вид костной пластики – процедуры, в ходе которой производится увеличение объема костной ткани. Эта операция часто требуется перед имплантацией при нехватке обьема костной ткани. Существуют различные методики костной пластики, однако мы рассмотрим одну весьма распространенную – расщепление костного гребня.
Показания к операции по расщеплению костного гребня
- Узкий гребень челюсти, такое часто бывает на нижней челюсти;
- Долгое отсутствие зуба в челюсти – кость за это время убывает и ее становится недостаточно для установки имплантата;
- Анатомические особенности, при которых костной ткани у человека мало изначально.
Бывают методы имплантации, когда костная пластика не требуется, но они не относятся к классическим и должны рассматриваться индивидуально со стоматологом.
Чтобы расщепление костного гребня при имплантации прошло так, как надо, необходимо соблюдение двух основных условий:
- Его минимальная высота должна быть 8 миллиметров;
- Ширина кости должна быть не менее 3 миллиметров в самом узком месте.
Суть
Напомню про коробку. Любой костный дефект мы можем представить в виде коробки, у которой отсутствует одна или несколько стенок.
Как-то так:
Операция остеопластики, как бы способом мы её ни выполняли, складывается из трех пунктов:
1. Восстановить коробку. То есть, воссоздать все стенки дефекта.
2. Удержать эти стенки на время, достаточное для регенерации костной ткани.
3. “Запуск” процесса регенерации.
Первый пункт можно реализовать разными способами: с помощью барьерных мембран, сеток, тентовых винтов, пластин и т. д. Кроме того, мы можем использовать аутокостные фрагменты – пластины, блоки и т. д.
Второй пункт выполнить несколько сложнее. Ведь для регенерации костной ткани требуется время, и всё это время вся наша построенная конструкция должна быть мало того, что неподвижна, но и не препятствовать миграции клеток, росту сосудов и другим физиологическим процессам, сопровождающим регенерацию.
Третий пункт в сравнении с двумя выглядит еще более запутанным. Как запустить регенерацию костной ткани? Что является её пусковым механизмом? И вот тут нам придётся вспомнить университетский курс по гистологии и физиологии. Вкратце, я напоминал про это здесь>>, рекомендую перечитать.
В общих же чертах, процесс регенерации кости после остеопластической операции напоминает таковой после перелома. В поврежденном участке активируются макрофагальные клетки, остеокласты и т. д., которые начинают пожирать поврежденные при переломе клетки кости (остеоциты и остеобласты) и межклеточный костный матрикс. Обожравшись, макрофаги распадаются, выделяя т. н. белки костного морфогенеза (БКМ, в буржуйской и пижонской литературе принято английское название BMPs, bone morthogenetic proteins), гормоноподобные вещества, управляющие миграцией и дифференцировкой клеток. Именно БКМ, а это целая группа веществ, управляет не только превращением клеток-предшественников в остеобласты, но и “указывает им путь” и механизм перестройки. Если карикатурно, то этот процесс выглядит следующим образом.
Иными словами, для старта регенерации, нам необходимо некоторое количество принесенных в жертву костных клеток и межклеточного костного матрикса. При травматическом переломе это происходит само собой, но как быть с остеопластикой? И тут, в большинстве случаев, нам на помощь приходит…. та самая аутокостная стружка (на фото справа)!
Признаюсь, я был лошарой. Долгое время я наивно полагал, что добавленная в графт аутокостная стружка сама по себе служит источником клеток кости для регенерации? Но тогда как объяснить её дикую, до 70% резорбцию? На самом деле, объясняется всё просто – большая часть аутокостной стружки “съедается” макрофагами, выделяются БКМ, которые, в дальнейшем, направляют регенерацию кости в нужное русло. Поэтому аутокостная стружка нам необходима при НКР – без неё (точнее, без её распада) клетки-предшественники не поймут, куда мигрировать и во что превращаться. Ну, этот вопрос мы еще как-нибудь обсудим, когда заведём разговор про направленную костную регенерацию.
Интересный факт: Помните, как нас всех пугают бифосфонатами? Типа, принял бифосфонат — и имплантации пи..дец, не говоря уже об остеопластике. Почему так происходит? Дело в том, что бифосфонаты как раз подавляют активность остеокластов — «старые» клетки костной ткани не пожираются, факторы роста кости не образуются, костная ткань не обновляется и перестаёт регенерировать — так мы можем получить обширный остеонекроз даже из-за простого удаления зуба.
А что с остеотомиями или, как говорят в народе, “расщеплением?” Давайте посмотрим на неё с точки зрения этих самых трех пунктов:
1. При остеотомии мы, фактически, получаем коробку, стенки которой относительно просто удержать на месте:
2. Дабы образовавшееся внутри нашей “коробки” пространство не заросло фиброзной тканью, его изолируем от внешней среды с помощью барьерной мембраны. Иногда его еще заполняют графтом, чтобы удержать мембрану и образовавшийся объем.
3. Этот пункт, как ни странно, решается еще проще. Фактически, после остеотомии мы получаем “перелом” и весьма большую раневую поверхность. Чаще всего, этого оказывается достаточно для запуска процесса регенерации без аутокостной стружки и каких-то дополнительных БКМ.
Ну, казалось бы, чем не идеальный метод?
Проведение костной пластики
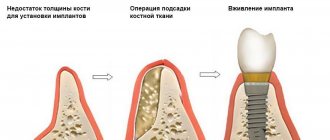
Костная пластика по методу расщепления альвеолярного гребня проводится в несколько этапов:
- Зона операции обезболивается через укол путем введения местных анестетиков. Это гарантирует полную потерю чувствительности в зоне вмешательства;
- Десна разрезается и отслаивается при помощи скальпеля, стоматолог получает доступ к кости;
- Скальпелем или лазером в самой кости делается горизонтальный разрез;
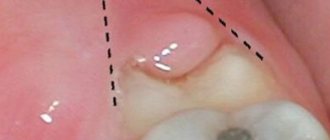
- Края альвеолярного гребня разводятся в стороны, между ними создается пустое пространство;
- В пространство хирург вводит выбранный материал для формирования костной ткани;
- В случае необходимости хирург может поставить сверху защитную мембрану;
- Устанавливается имплантант;
- Десна возвращается на место и сшивается специальными хирургическими нитями.
Все это делается достаточно быстро – операция даже в сложных случаях не длится больше часа. Во время процедуры пациент абсолютно ничего не чувствует.
Классификация
В этом простом, казалось бы, вопросе, существует некоторая путаница. Нередко, доктора путают направление остеотомии с направлением аугментации. Поэтому внесу ясность.
Остеотомия – это направление движения режущего инструмента. Иными словами, если мы хотим переместить костный фрагмент вверх, то делаем разрез горизонтально – и это будет вертикальная аугментация и горизонтальная остеотомия. И наоборот, вертикальная остеотомия предполагает расширение альвеолярного гребня в ширину – и такое мы назовём горизонтальной аугментацией.
Да, существуют и другие варианты – косая остеотомия, мезиализация или дисталлизация костного фрагмента, но используются они редко, поэтому обсуждать их не будем.
Виды костной пластики
В зависимости от того, какой материал будет использоваться для трансплантации, различаются три разновидности костной пластики: • Аутопластика – использование собственной кости пациента. Костный материал для этого забирается в ходе отдельной операции, к примеру, из челюсти в области восьмых зубов, либо из бедра. Этот вариант достаточно травматичен, но при этом гарантирует лучшую приживляемость; • Ксенопластика – использование костей животных, в основном крупного рогатого скота, тщательно обработанных. Данный метод сейчас почти не применяется; • Аллопластика – применение специальных синтетических материалов, которые не только заменяют костную ткань человека, но и стимулируют ее рост за счет создания каркаса. Метод удобный и нетравматичный, распространенный достаточно широко и любимый многими стоматологами и пациентами. Его облегчает широкий выбор современных костнопластических материалов с хорошими свойствами и высоким процентом приживляемости. У этих методов нет каких-то принципиальных отличий, и на сам ход операции выбор костного материала не влияет. Зато в определенных клинических случаях он оказывает существенное влияние на результат костной пластики.
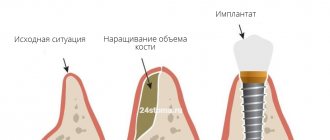
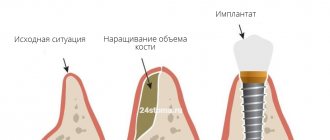
Суть технологии
Вживление импланта без восполнения недостатка костных масс стало возможным благодаря разработкам, заключающимся в расколе альвеоляра. При этом объем кости значительно увеличивается. Это обусловлено продольным разрезом и раздвиганием десны в стороны.
Если для вживления искусственного стержня такого разреза недостаточно, дантист помещает в пустоты синтетическую стружку и сшивает края раны. Для снижения риска отторжения вместо искусственной кости может быть установлен аутоимплант.
Данная методика позволяет в 3 раза сократить время от начала лечения до установки постоянного протеза.
Отзывы пациентов
В целом в интернете на форумах пациенты отзываются о данной операции положительно, особенно если она проводится на верхней челюсти. После нее восстановление идет быстрее, особенно если сравнивать с подсадкой костного блока. Гораздо реже встречается такая проблема, как сдвиг установленного костного материала, то есть реже возникают осложнения. Отеки и боль тоже проходят очень быстро. Особенно пациентов радует то, что можно ставить имплантаты сразу во время операции, а не через какое-то время после костной пластики.
Использование металлоконструкций
И таки да, иногда можно обойтись без всякого металла. При условии, что перемещенный костный фрагмент нормально удерживается ригидностью слизистой оболочки или графтом:
Но, к сожалению, это не всегда возможно.
Поэтому для реализации остеотомии нам нужны:
– винты. Разных размеров. Для фиксации пластин подойдут самые маленькие – 3-4 мм. Для фиксации самих костных фрагментов или “домкрата” потребуются винты длиннее – 10-12 мм.
– минипластины. Их выпускается огромное количество. Мы используем, в основном, X- и Н-образные минипластины наименьших размеров – с ними легче работать, они легко адаптируются, но есть и минус – иногда гнутся под нагрузкой.
Мы особо не паримся с металлом, предпочитая ритм-энд-блюз или джаз, но если приходится, то нас вполне устраивает отечественный производитель “Коррозия металла” КОНМЕТ:
Во-первых, недорого. Во-вторых, качество, я бы сказал, на уровне.
За редким исключением, минипластины и винты перед имплантацией нужно удалить.
Возможные осложнения
Конечно, после вмешательства появляются отеки и боль, однако они быстро проходят и легко снимаются аптечными обезболивающими. Также при слишком сильной нагрузке на зону операции могут разойтись швы, однако стоматолог может быстро устранить эту проблему. Но все же мы не советуем сильно нагружать прооперированную зону несколько месяцев. Лучше откажитесь от пищи, которую нужно сильно и долго жевать, не щелкайте семечки и не пытайтесь использовать зубы как открывашку – тогда проблем не будет. Ну и обязательно следите за гигиеной полости рта, чтобы не допустить заражения и воспаления.
Этапы
1. Анестезия.
В 99,9991% случаев такую операцию можно (и нужно) провести под местной анестезией. В среднем, она занимает 40-60 минут, на это время вполне хватает обычной инфильтрационной и/или проводниковой анестезии Артикаином.
2. Разрез.
Для начала, следует вспомнить, что разрез – это всегда компромисс. С одной стороны, у нас должна быть минимальная рана. С другой – свобода действий и хороший обзор.
Также следует помнить, что сделанный разрез потом придётся ушивать. Поэтому предпочтение следует отдавать простым линейным разрезам без всякого выпендрёжа.
При горизонтальной остеотомии (вертикальной аугментации) очень удобен вестибулярный разрез по переходной складке или чуть ниже:
При вертикальной остеотомии (горизонтальной аугментации), наоборот, разрез делается по вершине альвеолярного гребня. При этом, “послабляющие” дополнительные разрезы не нужны.
3. Скелетирование альвеолярного гребня.
В отличие от других видов остеопластики, не проводится. Напомню, что для перемещаемого фрагмента, периост является единственным источником питания, и было крайне безответственно лишать кость этого источника. Кроме того, периост частично удерживает перемещаемый фрагмент на месте, не давая ему совсем уж отвалиться.
Максимум, выделите себе полоску шириной в 3-4 миллиметра для работы инструментом и фиксации винтов. Этого будет достаточно.
4. Собственно, остеотомия.
Есть масса способов достойно провести остеотомию.
Самый дешевый, но не самый простой – использовать для этого повышающий наконечник в тонкой фрезой. Когда у нас не было ультразвуковой хирургической установки, мы делали именно так.
Второй способ – ультразвук. В нашем случае – специальная хирургическая ультразвуковая машина с соответствующими насадками. В принципе, штука недешевая, но ведь есть Китай и Тайвань, поэтому стоимость подобных машин всё время снижается.
Третий способ – использование специальных осциллирующих микропил. Штука классная, но не самая универсальная и весьма дорогая – позволить себе иметь весь необходимый набор могут только довольно крупные и богатые клиники.
у нас таких нет, поэтому я просто утырил картинку из интернета.
Четвертый способ – просто взять молоток, долото и всё расх..ячить. Самое ужасное то, что некоторые до сих пор так и делают. И называют это прецизионным высокоточным и щадящим расщеплением кости.
Повторюсь, совершенно не принципиально, каким способом вы проводите остеотомию. Для неё даже существуют специальные наборы:
Важнее то, насколько правильно вы выбираете показания к её проведению. И насколько точно реализуете. Остальное – всего лишь дело привычки.
5. Собственно, расщепление.
Для начала, выкидываем молоток нафиг. Уверен, если вам хоть раз стучали по голове молотком, то вы это уже сделали. Если еще нет, то попробуйте постучать, а потом выкидывайте.
Расщепление можно делать с помощью обычных элеваторов:
или же можно купить специальные остеотомы:
не суть. Любые из этих инструментов годятся для нашей работы. И, если честно, мне кажется, что обычные элеваторы гораздо удобнее.
Сдвинув перемещаемый костный фрагмент, вы наверняка с удивлением заметите, что он перемещается назад за счёт ригидности тканей. Поэтому теперь нам нужно подумать, как его удержать.
6. Фиксация перемещенного фрагмента.
Сделать это можно по-разному.
Наиболее простой вариант – с помощью графта. Есть у вас есть графт в виде твердого блока, то можно просто “расклинить” им альвеолярный гребень – и этого будет почти достаточно. “Почти” – потому, что, практически, любой графт даёт усадку, следовательно, со временем, перемещенный фрагмент станет подвижным. Это не наш вариант.
При вертикальной остеотомии очень удобно использовать длинные винты. Так, как указано на схеме.
Кроме того, с помощью винтов можно “прецизионно” зафиксировать костный фрагмент, передвигая его как на домкрате:
При горизонтальной остеотомии, на мой взгляд, удобнее использовать минипластины. Как я уже отмечал выше, в практике мы используем X- и H-образные минипластины под винты размером 0.9х4мм. Количество металла в разных условиях может быть разным – всё зависит от того, на каком этапе достигается полная неподвижность перемещенного костного фрагмента.
7. Заполнение образовавшегося пространства графтом.
В какой момент это делать? Наверное, если Вы используете графт в виде твердого блока, то, мне кажется. разумнее сначала уложить графт, затем проводить фиксацию перемещенного костного фрагмента винтами или минипластинами:
И наоборот, если вы применяете графт в виде гранул (типа, Bio-Oss L), то, для начала, нужно зафиксировать костный фрагмент, затем укладывать графт.
Я не рекомендую “прессовать” графт, как это делают некоторые из докторов. Во-первых, имеет значение расстояние между гранулами, ведь, по идее, туда должна прорасти собственная костная ткань. Во-вторых, частицы графта ломаются, и он превращается в порошок. В третьих, активным прессованием можно выдавить графт, куда угодно. Например, в челюстно-язычный желобок. Приятного в этом, согласитесь, мало.
Вы можете самостоятельно посчитать объем графта для того или иного дефекта Для этого нужно вспомнить формулу объема параллелепипеда, образованного стенками костных фрагментов. Например, мы делаем вертикальную аугментацию в области двух зубов, длина дефекта – 2,4 см, средняя ширина альвеолярного гребня на этом протяжении – 1,0 см, высота “подъема” перемещаемого фрагмента – 0,6 мм. Итого, у нас получается: 2,4 х 0,6 х 1,0 = 1,44 куб. см. Это соответствует одной упаковке Geistlich Bio-Oss L 0,5g. И не нужно толкать больше. Чать, не маршрутка в час пик.
Еще раз подчеркну, что МАРКА и БРЕНД графта большого значения не имеют. Да, он должен отвечать некоторым требованиям и обладать определенными свойствами. Но это, пожалуй, пока всё, что я могу сказать вам о выборе биоматериалов. Подробнее мы обсудим эту тему на RegenerationDay.
8. Изоляция области дефекта с помощью барьерной мембраны.
Этот этап не представляет особых сложностей. Порядок действий зависит от того, какую барьерную мембрану Вы используете – некоторые из них нужно предварительно размочить в дистиллированной воде или физрастворе. А некоторые из них обладают достаточной гидрофильностью, чтобы мгновенно пропитаться кровью и стать липкими и эластичными прямо на месте.
Фиксировать барьерную мембрану не нужно. Она выполняет изолирующую функцию, каркасом формы не является. Правда некоторые виды барьерных мембран укладываются плохо, постоянно съезжают – в таких случаях, пара пинов не помешает.
9. Наложение швов.
Я ни разу не испытывал каких-то проблем с ушиванием операционной раны. Как правило, её края сходятся достаточно легко без дополнительной периостотомии. Для наложения швов мы используем монофиламентные нерезорбируемые нити диаметром 5-0 (Resolone, Prolene, Полипропилен и др.).
10. Контроль.
После операции мы делаем контрольные снимки. Это может быть ортопантомография:
или конусно-лучевая компьютерная томография. Как вам больше нравится.
Еще раз посмотрим на место проведенной операции, скажем пациенту “Спасибо!”, делаем рекомендации, назначения и переходим к изучению послеоперационного периода.
Противопоказания для проведения операции по расщеплению костного гребня
- Наличие в полости рта очагов острых воспалительных заболеваний;
- Общие острые и хронические заболевания;
- Ослабленный иммунитет, иммунодефицит;
- Онкологические заболевания, особенно в полости рта;
- Остеопороз;
- Возраст старше 50 лет – требуется особенно тщательное обследование;
- Беременность и кормление грудью;
- Заболевания крови, особенно ее несвертываемость;
- Психические заболевания, при которых пациент не может адекватно вести себя в кресле стоматолога и во время реабилитации.
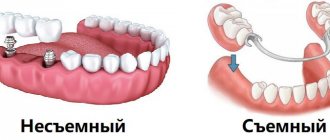
В случае наличия осложнений мы рекомендуем либо их устранить, либо выбрать другой способ протезирования – к примеру, установку съемных протезов.