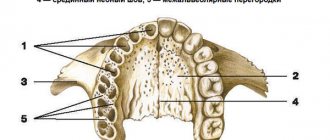
Способы альвеолопластики
Коррекция альвеолярного отростка
Применяется до начала рационального протезирования, для удобства пациента во время ношения съемного протеза.
Перемещение нижнелуночкого нерва
Операция проводится при нехватке места для постановки имплантата, такая ситуация часто возникает на нижней челюсти.
Пересадка трансплантата
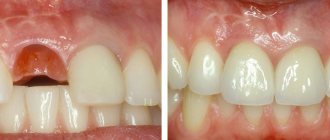
Пересадка трансплантата — наращивания объема слизистой оболочки или костной ткани. Необходимость данного метода возникает после удаления зубов или анатомических особенностей организма для соблюдения условий при имплантации.
Гингивоостеопластика
Данный метод применяется при заболеваниях пародонта с различной степенью тяжестью процесса. Гингивоостеопластика предназначена для устранения рецессии десны.
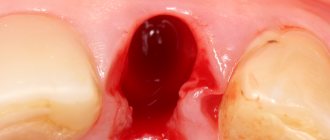
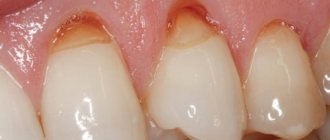
Атрофия и дефект альвеолярного отростка/гребня челюсти.
Существуют различные причины уменьшения объёма альвеолярного отростка верхней челюсти и альвеолярной части нижней. Основной первопричиной данной патологии является потеря зубов различной этиологии. Вследствие отсутствия нагрузки на участок кости, в котором ранее располагался зуб, происходит ее атрофия. Также, помимо атрофии встречаются дефекты вследствие травм челюстей и врожденные расщелины альвеолярного отростка. Главной проблемой при дефиците объёма или дефекте альвеолярного гребня являются неудовлетворительные условия для дальнейшего протезирования.
Современным методом устранения дефектов зубных рядов (отсутствии зубов) является протезирование с опорой на внутрикостные дентальные имплантаты. Причиной популяризации данного метода стала остановка атрофии костной ткани в зоне имплантации, в отличие от съёмного протезирования, при котором объём кости продолжает медленно уменьшаться. Успех имплантации напрямую зависит от объёма костной ткани, так как для выполнения функции жевания имплантату нужна хорошая фиксация в кости.
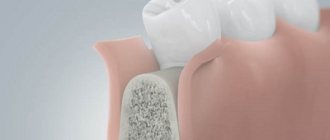
Для увеличения объёма или устранения дефекта альвеолярного гребня нижней челюсти или альвеолярного отростка верхней челюсти используют пересадку собственной костной ткани (костная пластика) из различных донорских зон (ветви и тела нижней челюсти, подбородочного отдела нижней челюсти, гребня подвздошной кости и т.п.), которые выбирают индивидуально.
Методика оперативного вмешательства заключается в формировании ложа для дальнейшей пересадки костного материала в области атрофии или дефекта альвеолярного гребня или отростка, затем выполняют забор самого материала из выбранной ранее донорской зоны (чаще всего используют костные блоки с нижней челюсти), после чего полученный костный фрагмент моделируют и фиксируют в область дефекта/атрофии. При данных операциях все разрезы производятся в полости рта (кроме случаев в которых донорской зоной является гребень подвздошной кости, в этом случае дополнительно выполняется разрез в подвздошной области длинной 3-5см).
В случаях атрофии альвеолярного отростка в области жевательных зубов верхней челюсти могут производить поднятие слизистой оболочки верхнечелюстной пазухи (синус-лифтинг). Методика данной манипуляции заключается в формировании доступа в проекции верхнечелюстного синуса (пазухи) над областью атрофии/дефекта альвеолярного отростка, далее аккуратно отслаивается слизистая оболочка пазухи и поднимается кверху. В образовавшуюся полость помещают биоматериалы естественного происхождения, которые служат матрицей для новой формирующейся костной ткани. Довольно часто с данной манипуляцией одномоментно производят дентальную имплантацию.
Важно понимать, что чем больше времени проходит без квалифицированного лечения, тем больше атрофия костной ткани, а следовательно и усложняется оперативное лечение.
Зачем нужна процедура
Альвеолярный отросток — базис для удержания имплантата в челюстной кости. Из-за отсутствия жевательной нагрузки кости постепенно истончаются и становятся более рыхлыми, уменьшаются в размерах. Это осложняет надежную фиксацию имплантата.
Чем дольше откладывать поход к стоматологу после утраты зубов, тем сложнее восстановить зубной ряд установкой имплантатов.
Имплантацию сложно сделать и при деформации челюстей. Ее провоцируют новообразования во рту, тяжелые инфекционные заболевания, травмы челюстно-лицевого аппарата.
Поэтому при атрофии и деформации костных структур перед имплантацией назначается костная пластика, в частности — расширение альвеолярного гребня методом расщепления.
Атрофия костной ткани челюсти с возрастом
Одним из факторов, влияющих на дефект, является возрастное изменение. Как правило, у пациентов после 60 лет атрофия — нередкий процесс. Объясняется это тем, что недостаток минералов, питания клеток сказывается на обмене веществ и зубы выпадают. Кровоснабжение костной ткани нарушается, не поступает нужное количество кислорода. Это приводит к изменению давления на кость.
Виды и степени атрофии костной ткани челюстей
Деформация кости челюстей развивается с разной интенсивностью:
- I степень. В начале заболевания устраняется путем протезирования. Имплантат выполняет свою функцию, кровоснабжение не нарушается.
- II степень. Клиническая картина усиливается. Слизистая оболочка челюсти начинает уменьшаться. Протезирование зубов возможно, но перед этим требуется провести дополнительное лечение.
- III степень. Контур костной ткани сглаживается как с внутренней стороны ротовой полости, так и со стороны подбородка.
При подборе методики лечебной терапии следует учитывать данную характеристику развития патологии.Костная ткань уменьшается не только по высоте, но и по ширине. Кость становится короткой и тонкой.
Классификация
Послу удаления единицы лунка на месте зуба сужается примерно на 30%. Затем процесс останавливается, переходит в латентную стадию. Затем наблюдается смещение ряда, нагрузка на челюсть распределяется неравномерно, что только ухудшает состояние. В зависимости от протекания данного процесса аномалия характеризуется при помощи различных параметров.
Классификация по Шредеру-Курляндскому:
- Отростки и бугры выражены, небо глубокое. При первом типе переходная складка расположена высоко. Целостность и структура сохраняются.
- При средней степени появляется атрофия бугров и отростка, глубина неба средняя, как и преддверие ротовой полости. Слизистая истончается, но находится в пределах нормы.
- Третий тип — — это выраженная атрофия, при которой бугры и отросток отсутствуют, небо становится плоским, переходная складка и уздечка прикреплены низко. Стадия считается запущенной, небо плоское.
Классификация по Кеплеру:
- невыраженная стадия с сохранение структуры, прогноз благоприятный;
- прогрессирующая стадия;
- гипоплазия, распределение патологии неравномерное, сильнее всего атрофия выражается в области резцов, слабее – в местах роста коренных единиц.
Классификация по Оксману:
- гипоплазия нижней челюсти, атрофия почти не выражена;
- есть дистрофические поражения всех отростков;
- патология деструктивная, непропорциональная.
Лечение
Для восстановления отростка применяются различные методы лечения, выбор которых зависит от степени патологии и сопутствующих проблем. Основными методами выступают:
- коррекция отростка;
- изменение положения нижелуночного нерва;
- установка трансплантата;
- гингивоостеопластика.
Коррекция – пластическая операция, во время которой наращивается костная ткань, проводится уплотнение в той области, где впоследствии будет установлен имплант. Для коррекции используются следующие методики:
- Наращивание внутри с рассечением тканей, надломом и переустановкой костной стенки. Образовавшиеся полости заполняются биологическими заменителями, что укрепляет участок для последующей имплантации. Костная стружка, которая остается после проведения манипуляций, помещается в области пересаженной зоны.
- Накладка на внешней или внутренней части. Предварительно ткани иссекаются, проверяется состояние кровотока и возможность закрытия импланта.
При перемещении нерва нижней челюсти проводится хирургическая операция под местной анестезией. Метод рекомендуется при развитии деструкции кости, расположения края ниже, чем в одном сантиметре от нервного нижелуночного ответвления.
Пересадка рекомендуется при выраженной атрофии, когда другие методы лечения положительного результата не оказывают. В зависимости от состояния врач назначает проведение пересадки при помощи следующих методов:
- аллопластический с использованием смоляных смесей на основе полимеров;
- аутопластический с удалением излишков и наращиванием за их счет недостающих участков;
- эксплантический с применением интактных металлических пластин, которые ставятся в полости с креплением стержней под протез (используются только съемные протезы).
Стоимость лечения
Для расчета стоимости лечения врач должен провести предварительный осмотр, определить степень выраженности патологии. В среднем стоимость включает в себя следующие услуги:
- проведение гингивоостеопластики – 800-10000 рублей (зависит от сложности);
- коррекция – от 8400 рублей;
- смещение нижелуночгого нерва – 6200 рублей и больше;
- установка трансплантата – 4000 рублей и больше.
Атрофия может серьезно ухудшить состояние, снизить функциональность челюстей, вызвать осложнения. Поэтому при первых признаках патологии следует обратиться к врачу для обследования и проведения соответствующего лечения.
О методе
Расширение альвеолярного отростка позволяет увеличить объем костной ткани по ширине (в среднем на 2 мм). При ней не нужно пересаживать костные блоки, которые фиксируются с наружной стороны кортикальной пластины. Остеоматериал добавляется внутрь отростка, за счет чего прорастает сосудами, происходит ускоренное образование новой костной ткани. В стоматологии применяется 2 методики:
- Split-Control.
Врачу достаточно сделать распил отростка, заполнить образовавшееся пространство костными заменителями и зашить десну. Трансплантаты или биологический материал пациента не требуется. Может проводиться отдельным этапом перед имплантацией или совмещается с установкой имплантатов. - Межкортикальная остеотомия
с перемещением блока. Применяется реже. Суть метода — в перестройке структуры тканей челюсти. Врач пропиливает альвеолярный гребень так, чтобы сформировался подвижный фрагмент, смещает его в область максимального дефекта по ширине, фиксирует винтами. Получившееся пространство заполняет остеопластическим материалом. Импланты одномоментно не устанавливаются, только спустя 3-4 месяца после приживления материала.
Материал и методы
В период с 2016 по 2022 г. в отделении реконструктивной, пластической челюстно-лицевой хирургии ФГБУ «ЦНИИС и ЧЛХ» были прооперированы 18 пациентов в возрасте от 6 до 60 лет с текущим диагнозом: дефект твердого неба и/или альвеолярного отростка и ротоносовое соустье, было проведено оперативное лечение с закрытием дефекта и ротоносового соустья FAMM-лоскутом.
Большинство пациентов в анамнезе неоднократно оперированы по поводу основного заболевания в объеме первичной уранопластики, реуранопластики количество ранее перенесенных оперативных вмешательств на небе в данной группе пациентов колеблется от 1 до 8—10, и тем не менее во всех случаях имел место рецидивирующий остаточный дефект вкупе с рубцово-измененными окружающими тканями вследствие неоднократных оперативных вмешательств, воспалительных и некротических процессов. Размеры дефекта от 3 до 40 мм, необходимость разобщения двух анатомических зон — ротовой и носовой полости / верхнечелюстной пазухи, а также наличие персистирующего воспалительного процесса в носовой полости / верхнечелюстной пазухе диктовали необходимость привнесения достаточного количества хорошо кровоснабжаемой ткани из другой анатомической области.
Психологическое и эмоциональное состояние этих больных делает приоритетным выбор наимение травматичного хирургического вмешательства, без серьезного донорского ущерба, оптимального по времени оперативного вмешательства, с минимизацией сроков реабилитационного периода, связанного с меньшими рисками в случае неудачи.
На первом этапе лечения таких пациентов первостепенной задачей является надежное и эффективное устранение ротоносового соустья мягкотканным лоскутом, в дальнейшем же пациентам планируется проведение костной реконструкции с последующей зубочелюстной реабилитацией.
Во всех 18 случаях пациентам для планирования лоскута в проекции лицевой артерии в качестве инструментального метода исследования выполнялось ультразвуковое дуплексное сканирование сосудов лица с определением качественных и количественных характеристик лицевых артерий, что в 100% случаев помогало определить локализацию лицевой артерии в типичном месте, а также зарегистрировать удовлетворительную скорость кровотока и диаметр сосуда.
В случаях обширных двусторонних дефектов для визуализации костных краев и определения истинных размеров дефекта выполнялась КТ-ангиография сосудов лица и шеи, что является наиболее достоверным методом предоперационной диагностики и прецизионного планирования лоскута.