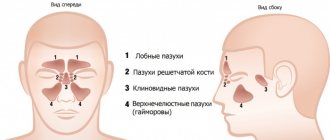
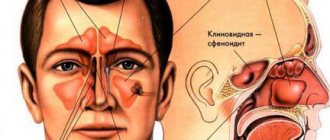
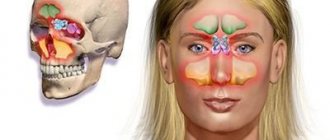
Воспаление гайморовых пазух — это не самое опасное заболевание сегодня. Большое количество эффективных антибиотиков делает лечение этой болезни относительно простым. Однако при отсутствии лечения гайморит может вызывать серьезные осложнения. Известно, что все в человеческом организме взаимосвязано. Очаг инфекции и воспаления в носоглотке может распространиться и на другие части головы. Наиболее опасным считаются менингит и отек головного мозга.
Гайморит может быть острым или хроническим. Острая форма гайморита чаще всего возникает вследствие проникновения инфекции в носоглотку. Причинами развития этого заболевания являются вирусы, бактерии или грибы. Наиболее часто гайморит возникает на фоне вирусной инфекции. Тяжело лечится воспаление гайморовых пазух, появившееся вследствие грибковой инфекции.
Кроме того, воспаление придаточных пазух носа может возникать вследствие его травм, которые могут приводить к нарушению анатомической структуры костных стенок полости носа и пазух. Также нередко гайморит появляется после длительного аллергического насморка.
Хронический гайморит возникает при отсутствии правильного и своевременного лечения острой формы заболевания. Лечение хронического гайморита требует гораздо больших затрат времени и сил. Поэтому до такого состояния свой организм лучше не доводить.
Основные симптомы гайморита
Главным и наиболее известным симптомом воспаления гайморовых пазух является головная боль. В некоторых случаях болевые ощущения могут доставлять много неудобств, в редких случаях боль достигает таких высот, что необходимо принимать болеутоляющие средства. В начале заболевания она имеет определенную локализацию. При гайморите неприятные ощущения возникают в области лба, носа и вокруг глаз. Однако спустя некоторое время боль становится опоясывающей, затрагивающей многие области головы.
Боль при гайморите иногда может сильно напоминать болевой синдром при мигрени. Однако у гайморита есть и другие симптомы, которые вкупе с головной болью позволяют врачу диагностировать это заболевание довольно точно. Для подтверждения диагноза используется рентгенография придаточных пазух носа.
На рентгенограммах при гайморите четко видны тени, в которых можно угадать скопившуюся в гайморовых пазухах носа жидкость. Жидкость эта представляет собой смесь слизи и гноя. Именно скопление экссудата в гайморовых пазухах отвечает за появление головной боли, так как он давит на воспаленную слизистую и вызывает неприятные ощущения.
Головная боль при таком заболевании может усиливаться при наклонах туловища вперед, а также от резких движений головой. Для минимизации неприятных ощущений больному необходим покой. Существуют также другие симптомы воспаления гайморовых пазух:
- выделения из носа;
- заложенность носа;
- отеки мягких тканей лица, век;
- повышенная температура тела;
- слабость, раздражительность.
Данные симптомы характерны не только для гайморита, но вкупе с сильной головной болью они указывают именно на это заболевания. При подозрениях на воспалительный процесс в гайморовых пазухах носа следует незамедлительно обращаться ко врачу и проходить обследование для подтверждения диагноза. Не вылеченный гайморит может грозить серьезными последствиями для организма.
Ангиофиброма
Доброкачественное сосудистое объемное образование с медленно агрессивным ростом; локализуется в полости носа; растет вокруг задней стенки полости носа, по краям крыловидно-нёбного отверстия; на ранних стадиях пенетрирует в крыловидно-нёбную ямку (стрелки), прорастает медиальную крыловидную пластинку
редкая, но характерная для полости носа и его синусов доброкачественная опухоль. Чаще встречается у мужчин. Как правило, она возникает на боковой стенке полости носа, а также в околоносовых пазухах. Из полости носа опухоль может врастать в околоносовую пазуху и наоборот. Пациенты обычно жалуются на заложенность носа, выделения, носовые кровотечения, боль в области лицевого нерва. Иногда в зоне опухолевого роста происходит разрушение костной ткани.
Переходно-клеточная папиллома с ремоделированием костных стенок
Образование в центре среднего носового хода, накапливающее контрастное вещество, распространяется в верхнечелюстную пазуху и/или ячейки лабиринта решетчатой кости
Особенности рентгенографии при гайморите
Основным способом подтверждения гайморита на сегодня, все еще остается рентгенография. Процедура занимает совсем немного времени и доступна в большинстве клиник России.
На рентгенограмме придаточных пазух носа при гайморите, отчетливо видны затемнения в области гайморовых пазух, говорящие о том, что там идет воспалительный процесс и имеется избыточная жидкость. В зависимости от запущенности болезни затемнение может быть локальным (небольшим), субтотальным и тотальным.
Небольшие затемнения свидетельствуют о том, что болезнь началась не так давно, болезненные проявления выражены не сильно, и медикаментозное лечение будет наиболее эффективным.
Субтотальное затемнение
Субтотальное затемнение гайморовых пазух может свидетельствовать о тяжелом воспалительном процессе. Это говорит о том, что болезнь находится в запущенном состоянии. В таких случаях в дополнение к антибактериальной терапии, могут назначаться процедуры для выведения жидкости из полости воспаленной пазухи.
Иногда воспаление переходит и на другие придаточные пазухи носа. Гайморит может перейти во фронтит или гаймороэтмоидит. В таких случаях патологический процесс затрагивает, соответственно, лобные пазухи или решетчатый лабиринт.
Тотальное затемнение
Обнаружение тотального затемнения на рентгенограмме — это тревожный знак. Однако современная медицина справляется с такими запущенными случаям. Самое главное, чтобы лечение было начато сразу же.
Если пазухи переполнены гноем и воспалительные процессы идут полным ходом, то врачи прописывают достаточно высокие дозы антибиотиков, для недопущения развития серьезных осложнений. Дополнительно может быть проведена пункция гайморовых пазух носа, для выведения скопившегося экссудата.
К вопросу о диагностике и лечении синуситов
Изучив вышеприведенную статью наших английских коллег, посвященную диагностике и лечению синуситов, мы решили представить собственный взгляд на эту проблему.
Острые и хронические синуситы часто встречающаяся патология и у взрослых и у детей.
В России, в отличие от Великобритании, лечением синуситов пока не занимаются врачи общей практики или участковые терапевты, эта патология по-прежнему остается в ведении оториноларингологов. Но, конечно, первоначально с этими больными встречается именно терапевт или педиатр, который и должен заподозрить, что речь идет не об ОРВИ, сопровождающейся катаральными явлениями, или рините, а о синусите. Особенно это важно при остром процессе, так как при хронических синуситах больные, как правило, хорошо осведомлены о своем диагнозе и наблюдаются у ЛОР-врача.
В процессе диагностики и дифференциальной диагностики синуситов мы считаем целесообразным проведение ультразвукового исследования придаточных пазух носа (ППН) как скрининг-теста, при котором можно ответить на вопрос: имеются или нет патологические изменения в ППН? Если патологии не обнаружено, нужно продолжить диагностический поиск в другом направлении: ОРВИ, аденоидит, ринофарингит; особенно это касается детей.
При обнаружении патологии во время ультразвуковой диагностики мы рекомендуем произвести рентгенографию ППН.
| Рисунок 1. Рентгенограмма ППН: тотальное затемнение правой гайморовой пазухи |
В отличие от английских коллег мы считаем, что плоскостная рентгенография ППН, при всей ее неспецифичности, достаточно информативна. На рис. 1-3 представлены рентгенограммы ППН, из которых достаточно четко можно сделать вывод о патологическом процессе в синусах. На первой рентгенограмме (рис. 1) мы видим тотальное затемнение правой гайморовой пазухи и легкую завуалированность клеток решетчатого лабиринта и лобной пазухи, что при соответствующем анамнезе может свидетельствовать об остром правостороннем гемисинусите. На второй (рис. 2) затемнение обеих гайморовых пазух, что наводит на мысль об остром двухстороннем гайморите (при пункции в данном случае получен гной). На третьей рентгенограмме (рис. 3) имеется уровень в левой верхнечелюстной пазухе (во время пункции получен жидкий гной при аспирации), что также свидетельствует о левостороннем остром гнойном гайморите.
Компьютерная томография, конечно, более точный диагностический метод, но, учитывая высокую лучевую нагрузку и дороговизну исследования, его следует использовать только при подозрении на новообразование в пазухе или каких-либо неясностях в диагнозе.
| Рисунок 2. Рентгенограмма ППН: тотальное затемнение обеих гайморовых пазух |
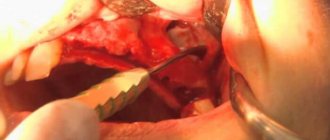
Кроме того, при подозрении на гнойную форму острого или обострение хронического гайморита (гаймороэтмоидита) лечебно-диагностическая пункция верхнечелюстной пазухи является одним из самых эффективных диагностических и лечебных мероприятий.
Классическая пункция верхнечелюстных пазух с помощью иглы Куликовского позволяет, во-первых, точно определить характер содержимого в пазухе (слизь, гной, кровь); во-вторых, получить достоверное бактериологическое исследование микрофлоры гайморовой пазухи (без примесей отделяемого из полости носа и аденоидов, мокроты), что в настоящее время из-за возросшей резистентности микроорганизмов чрезвычайно важно, и провести при необходимости цитологическое исследование; наконец, эта процедура чисто механически позволяет удалить из синуса патологическое содержимое и воздействовать на слизистую оболочку различными лекарственными средствами, в зависимости от характера процесса (антисептики, антибиотики, кортикостероиды, протеолитические ферменты, кислород и т. д.).
| Рисунок 3. Рентгенограммы ППН: затемнение в левой гайморовой пазухе (уровень) |
Для выполнения пункции гайморовой пазухи также совершенно необходима рентгенограмма ППН не только для уточнения диагноза, но и для ориентировки в индивидуальных особенностях геометрии синуса.
Вопрос о возможных вариантах лечения острых и обострения хронических синуситов также весьма актуален. Мы считаем, что при наличии гнойного содержимого в пазухе и симптомов интоксикации необходимо применение антибактериальных препаратов с учетом бактериологического исследования. Если врач считает, что больной нуждается в срочной антибактериальной терапии, то исходя из того, что острые синуситы вызываются чаще всего Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarralis, имеет смысл назначение цефалоспоринов II поколения или антибиотиков широкого спектра действия, таких как амоксицилин, который эффективно накапливается в том числе и в костной ткани. Из всех лекарственных форм амоксициллина предпочтительнее Флемоксин Солютаб (производится в Голландии), биодоступность которого составляет 93%. Почти полное всасывание в кишечнике обеспечивает высокую эффективность (равнозначную внутримышечным инъекциям) и снижает риск развития дисбактериоза. Кроме того, таблетки Флемоксина Солютаб очень удобны для приема маленькими пациентами, так как обладают приятным запахом и вкусом, и могут быть растворены в воде.
При наличии у больного слизистого отделяемого из пазухи в удовлетворительном состоянии можно попытаться вести пациента без антибиотиков, а с использованием комплексных гомеопатических препаратов, снимающих отек слизистой оболочки, таких как циннабсин.
Отношение к назальным стероидам должно быть весьма осторожным. При обострении гнойной формы хронического синусита назначение глюкокортикоидов вряд ли оправданно, а часто и противопоказано. Кроме того, известно, что неумеренное использование местных глюкокортикоидных препаратов способствует развитию микотической инфекции, часто встречающейся в наше время и плохо поддающейся лечению.
И последнее: мы считаем, что при подозрении на какую-либо патологию в ППН, банальный синусит или неопластический процесс больного необходимо направить к оториноларингологу, а не пытаться лечить в условиях терапевтической практики.
Возможные осложнения запущенного гайморита
Гайморит сам по себе не является опасным заболеванием. Однако воспаление в тканях, расположенных столь близко к головному мозгу, может иметь серьезные последствия, особенно при отсутствии адекватного и своевременного лечения.
Менингит и менингоэнцефалит
Менингит — это опасное заболевание, характеризующееся воспалительным процессом в оболочках головного мозга. Данное заболевание может приводить к инвалидизации и даже летальному исходу.
Менингоэнцефалит является еще более серьезной болезнью. Воспаление при менингоэнцефалите охватывает и оболочки, и вещество головного мозга.
Симптомы данных заболевание схожи:
- головная боль;
- тошнота;
- рвота;
- озноб;
- повышенная температура тела.
Эти болезни очень коварны. При наличии предпосылок к их возникновению, они могут развиться в острой форме всего в течение нескольких часов.
Оба заболевания крайне опасны и имеют неблагоприятный прогноз. Высока вероятность летального исхода.
Хронический гайморит
Если возникший острый гайморит лечился неправильно или не лечился вовсе, то возможен переход заболевания в хроническую форму. Хронический гайморит тяжело лечить, и невозможно гарантировать положительный результат лечения.
Периодически, при понижении иммунитета, хронический гайморит будет обостряться, доставляя множество неудобств. Кроме того, хронический воспалительный процесс в гайморовых пазухах носа чреват и куда более серьезными проблемами, среди которых:
- хронический ринит;
- воспаление костной ткани;
- воспаление тканей головного мозга.
Следует бережно относиться к своему здоровью. Тогда возникновения такого заболевания, как хронический гайморит маловероятно.
Лечение запущенного гайморита
После проявки рентгенограмм можно судить о тяжести воспалительного процесса, идущего в гайморовых пазухах. При тотальном затемнении врачом может быть назначен ударный курс антибиотиков, антигистаминных препаратов — для подавления воспалительных процессов и снижения выраженности некоторых симптомов.
В наиболее тяжелых случаях может быть показано хирургическое вмешательство — пункция пазух носа. Эта процедура известна давно и широко применяется во многих странах мира. С помощью специального шприца из гайморовой пазухи выкачивается лишняя жидкость и гной. Затем пазуху заполняют специальным раствором, содержащим антисептические препараты. Это делается для уменьшения воспаления слизистой. Затем раствор откачивается из пазух. Все, процедура завершена.
Такое хирургическое вмешательство не является опасным, но позволяет ускорить выздоровление и уменьшить проявления основных симптомов, например, головной боли.
Для более эффективного лечения гайморита полученный после пункции гной может быть отправлен на посев, чтобы выявить возбудителя и определить, к каким антибактериальным препаратам он наиболее чувствителен. Вместе с антибиотиками часто прописывают антигистаминные препараты, которые позволяют уменьшить отечность, заложенность носа и другие проявления болезни.
Для лечения гайморита могут использоваться некоторые средства народной медицины. Такие средства не должны заменять основное лечение, назначенное врачом. Они могут только дополнять его. Причем перед применением тех или иных средств, следует посоветоваться с лечащим врачом.
Применение исключительно средств народной медицины, для лечения гайморита, может привести к плачевным результатам. Не вылеченный гайморит перейдет в хроническую форму и будет периодически тревожить пациента на протяжении всей жизни.
Тотальное затемнение
Тотальное затемнение характерно для воспалительных заболеваний синусов, при котором продуцируется экссудат разного характера: слизь, гной, серозная жидкость. При этом пазуха заполняется не полностью, а только на половину или 2/3 от общей площади полости.
Если у пациента продуцирование жидкости является последствием реакции гиперчувствительности, то на снимке видны образования слизистой в виде подушечек. В рентгенологии этот признак называется «плюс-тень», при котором наблюдаются затемнения разной степени интенсивности.
На снимке жидкость, гной и изменения структуры эпителия могут проявляться одним цветом. В этом случае для уточняющего диагноза назначают дополнительные методы обследования – лабораторные, эндоскопические, инструментальные (КТ, УЗИ).
Если гомогенное затемнение больше проявляется справа, следует предположить отёчность, слева – скопление гноя.
Вред самолечения
Наиболее очевидный вред самолечения — это отсутствие положительных результатов. Зачастую люди принимают лекарства до тех пор, пока не начнут чувствовать себя хорошо. Однако такой подход неправилен. Антибактериальные препараты следует принимать только по назначению врача. Строго в тех объемах и в тех временных рамках, которые он озвучил на приеме. Иначе симптомы пройдут, а очаг инфекции останется. Воспаление в гайморовой пазухе станет хроническим.
Или же, в том случае, если препараты были подобраны неверно, возможно отсутствие вообще какого-либо улучшения. Болезнь станет запущенной, боль из-за переполненных пазух станет невыносимой, а воспаление получит шанс распространиться на ближайшие к пазухе органы и ткани, вызывая всевозможные осложнения.
Еще одним риском самолечения являются препараты, которые необходимо принимать при гайморите. При неправильной дозировке, слишком частом приеме или при проблемах со внутренними органами, антибактериальные препараты могут принести больше вреда, чем пользы. Не так уж редки случаи медикаментозного поражения печени от бесконтрольного приема антибиотиков. Что уж говорить о расстройствах желудочно-кишечного тракта, дисбактериозе и так далее.
Лечение
При выраженном или тотальном поражении пазух или одной пазухи показано радикальное хирургическое вмешательство. Назначается промывание околоносовых пазух методом перемещения жидкости («Кукушка») либо пункция верхнечелюстной пазухи с хинозолом, системное применение амфотерицина В или кетоконазола и интраконазола (противогрибковыми антибактериальными препаратами).
В основе хронического воспаления околоносовых пазух лежат изменения иммунной системы, поэтому для лечения следует применять препараты, способствующие ее восстановлению. Эффективно применение полиоксидония в виде ректальных свечей, курсом 10 раз через день, перед сном. Нужна также и антибактериальная терапия. Предпочтение по прежнему отдается защищенным пенициллинам. Обязательна также десенсебилизирующая и местная терапия, которая обсуждается на приёме у лор врача индивидуально.