Автор статьи:
Солдатова Людмила Николаевна
Кандидат медицинских наук, профессор кафедры клинической стоматологии «Санкт-Петербургского медико-социального института», главный врач стоматологической клиники «Альфа-Дент» г. С-Петербург
Появление привкуса крови во рту — довольно распространенное явление. Однако этот симптом ни в коем случае не стоит игнорировать. Конечно, причины его появления могут быть достаточно безобидными, например, легкая травма десны или употребление пищи из глиняной посуды. Однако, неприятный вкус может свидетельствовать и о весьма опасных патологиях. Давайте разберемся, почему может появиться металлический привкус во рту и что делать, чтобы как можно скорее его устранить, а главное – убрать причины его появления.
Условно все причины выраженного металлического привкуса можно разделить на три группы:
- Стоматологические проблемы, как правило, связанные с повышенной кровоточивостью десен.
- Травмы полости рта.
- Внутренние патологии.
К появлению привкуса крови во рту зачастую приводит и прием различных медикаментов.
Травмы полости рта
При повреждениях слизистой на вкусовые рецепторы может попасть немного крови и, соответственно, появляется металлический привкус во рту.
Причинами травмы слизистой могут быть:
- зубные камни во рту;
- неправильный уход за зубами, например, использование слишком жесткой щетки;
- неправильно установленные зубные протезы;
- неправильно установленные брекеты.
Зачастую причиной вкуса крови во рту становятся более значительные травмы, например, пищевода или горла. Например, сильный кашель зачастую приводит к травмам слизистой. После травмы небольшое количество крови поступает в рот и вызывает неприятный вкус.
Носовое кровотечение: причины у взрослых и детей
Причины подразделяются на местные и общие. К местным относятся процессы, происходящие непосредственно внутри носовой полости:
- Любые травмы носа, его слизистой оболочки и внутриносовых структур, в том числе травмы, вызванные хирургическим или другим медицинским вмешательством и инородными телами, повреждения головы.
- Дистрофические изменения слизистой оболочки: искривление носовой перегородки, ринит атрофической формы.
- Новообразования внутри носоглотки: гранулемы, опухоли, ангиомы, саркомы, папилломы и т.д.
- Воспалительные процессы, из-за возникает гиперемия (переполненность кровью) слизистой оболочки: синуситы, риниты.
- Сухость слизистой оболочки носоглотки из-за недостаточной влажности воздуха.
- Вдыхание веществ, раздражающих слизистую оболочку полости носа.
Общие причины носового кровотечения:
- Сердечно-сосудистые патологии: гипертоническая болезнь, атеросклероз, пороки сердца и сосудов.
- Значительное повышение температуры тела вследствие перегрева организма, солнечного удара, инфекций.
- Наследственные и приобретенные заболевания крови (особенно связанные с нарушением ее свертываемости).
- Интоксикации организма (включая алкогольные).
- Недостаток или избыток витаминов в организме.
- Передозировка антикоагулянтов (препаратов, разжижающих кровь).
- Эндокринные патологии: гипотиреоз (недостаток гормонов щитовидной железы), гипоэстрогения (дефицит женских половых гормонов – эстрогенов).
- Заболевания печени и почек.
- Физическое перенапряжение.
- Нарушения гормонального фона или гормональная естественная перестройка организма (например, носовые кровотечения часто наблюдаются у беременных и у подростков в период полового созревания).
- Изменения в организме, возникшие из-за перепадов барометрического давления (возникают у людей, занимающихся подводным плаванием или альпинизмом, совершающих перелеты на самолете или вертолете).
Справка! В 25-50% случаев кровотечения возникают по местным причинам, в остальных случаях – по общим.
Внутренние патологии
К самым распространенным заболеваниям внутренних органов, приводящим к появлению привкуса крови во рту, относятся:
- бронхит;
- пневмония (воспаление легких);
- абсцесс лёгких;
- рак лёгких;
- муковисцидоз;
- туберкулез;
- нарушение функций сердца;
- нарушение работы желудочно-кишечного тракта (ЖКТ);
- заболевания ЛОР-органов.
Причиной вкуса крови во рту могут быть и неврологические заболевания. Через нервные волокна головного мозга идет сигнал к вкусовым рецепторам, при нарушениях его передачи, возможно появление необычного вкуса во рту.
Однако, неврологические проблемы, сопровождаемые привкусом крови, как правило, имеют и другие неприятные проявления. Например, они могут сопровождаться головными болями, проблемами со слухом, тремором рук, дрожанием век, прострелами в определенных участках лица.
В очень редких случаях причиной вкуса крови во рту является отравление тяжелыми металлами. Подобная проблема зачастую подстерегает работников химических лабораторий и заводов по переработке металла. Интоксикация организма сопровождается другими неприятными симптомами — приступами сухого кашля, тошнотой, ломотой в конечностях, набуханием десен, отсутствием аппетита. Также редко причиной бывает дисбактериоз.
Причины
Почему появляется такой тревожный симптом?
Кровь во рту после сна имеет разные источники, все возможные рассмотрены ниже:
- Банальная причина – механические повреждения дёсен, языка и прочих участков ротовой полости. Слизистые и мягкие ткани могут пострадать и потерять целостность при неаккуратной чистке зубов, использовании зубной щётки с жёсткой щетиной, неосторожном применении зубной нити, неудачной попытке извлечь застрявший между зубов кусочек пищи, при случайном прикусывании языка или щеки, разжёвывании грубой и твёрдой пищи. После повреждения заметна кровоточащая ранка, но обнаружить её порой сложно.
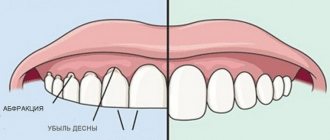
- Пародонтит – воспаление дёсен. Слизистые оболочки и мягкие ткани истончаются и теряют целостность, пронизывающие их капилляры повреждаются и лопаются. У больных наблюдается повышенная кровоточивость, возникающая во время чистки зубов, разжёвывания пищи или в спокойном состоянии, если заболевание перешло в хроническую форму и находится в стадии обострения.
- Обнаруженная во рту после сна кровь может означать стоматит, который способен развиться и у взрослого, и у ребенка (у малышей заболевание встречается чаще). Во рту наблюдаются язвочки, белый налёт, пузырьки, покраснение, боли. Стоматит вызывается бактериальными, грибковыми и вирусными инфекциями: возбудители проникают в ткани через их повреждённые участки.
- Гингивит – инфекционное поражение языка, сопровождающееся нарушением целостности тканей.
- Заболевания горла, например, тонзиллит. Острая форма или хроническое продолжительное течение провоцирует повреждения слизистых оболочек и мягких тканей миндалин. Капилляры лопаются, в умеренных количествах выделяется кровь, попадающая в слюни и окрашивающая их в розоватый оттенок. При тонзиллите горло краснеет и сильно болит, иногда некомфортно или невозможно глотать, наблюдается кашель, изо рта начинает вонять, на миндалинах появляются гнойнички или белый налёт, лакуны (углубления в тканях) увеличиваются и заполняются патологическим содержимым.
- Болезни носа. ЛОР-органы тесно связаны, поэтому содержимое носа попадает в глотку, а из неё в ротовую полость. Воспалительные процессы, провоцируемые инфекциями, вызывают появление слизи, повреждение капилляров и сосудов. Отделяемое смешивается с кровью, скапливается и проникает в горло и рот. Днём при нахождении тела в вертикальном состоянии и осуществлении частых глотательных движений содержимое носа проходит через глотку и опускается вниз. Ночью человек лежит и не глотает, поэтому содержащая кровянистые вкрапления слизь не удаляется, скапливается в горле и оказывается в ротовой полости.
- Причиной симптома может быть лопнувший в носу сосуд. У спящего на спине или боку человека кровь не вытечет из носовой полости, а попадёт в глотку и частично в ротовую полость. Сосуды становятся слабыми при беременности, из-за злоупотребления алкоголем, употребления наркотических веществ.
- Недавно проведённое удаление зуба. После процедуры кровотечение является нормальным и у здорового человека вскоре прекращается. В лунке образуется сгусток, который через некоторое время отделяется и попадает в слюну. После отделения может вновь выделяться умеренное количество крови.
- Заболевания желудочно-кишечного тракта. При эрозивном гастрите или язвенной болезни с повышенной кислотностью пищеварительного сока слизистые оболочки органов повреждаются, в тяжёлых случаях кровоточат. Содержимое желудка вместе с соком и кровянистыми вкраплениями способны через пищевод частично попадать в ротовую полость. Наблюдаются симптомы: отрыжка с неприятным привкусом, боли и спазмы в области эпигастрия, расстройства пищеварения и нарушения стула.
- Заболевания дыхательной системы. Кровь из лёгких во время приступов сильного кашля выделяется при туберкулёзе. Люди стали болеть этим заболеванием реже, но никто от него не застрахован. Туберкулёз опасен и в запущенных стадиях приводит к летальным исходам, но поддаётся лечению при условии своевременной постановки диагноза и проведения действенной терапии.
- Редкая, но возможная причина – кровотечение из внутренних органов (желудок, пищевод). Кровь будет алой, заполняющей ротовую полость. При таком симптоме требуются покой, обездвиживание тела и немедленная медицинская помощь.
- У детей кровь наблюдается при выпадении зубов.
- Использование брекет-систем или съёмных зубных протезов.
- Повреждения челюсти после ударов и падений.
- Тяжёлые травмы грудной клетки и брюшной полости способны привести к разрывам внутренних органов и кровотечениям.
Стоматологические заболевания
Самой распространенной причиной вкуса крови во рту остаются стоматологические заболевания и поражения губ. Болезни легко распознать по окрашенной в красноватый оттенок слюне, воспаленной слизистой рта, наличию язв и эрозий.
Основными стоматологическими проблемами, из-за которых во рту возникает вкус крови, являются:
- гингивит — воспаление десен;
- стоматит — поражение слизистых;
- хейлит — травмы губ;
- пародонтит — воспаление околозубных тканей.
Основные причины кровотечений изо рта
Кровь изо рта: при заболевании десен
Для появления кровотечения изо рта нужны действительно серьезные причины. Разумеется, не всегда оно говорит о том, что с организмом случилось что-то страшное, но настоящую причину установить может только врач, поэтому, в случае возникновения такой проблемы, как кровь изо рта, необходимо сразу же обращаться за помощью. Кровь изо рта свидетельствует о возможном появлении таких болезней, как:
- туберкулез – инфекционная болезнь, которая достаточно распространена в мире и вызывается определенной группой микобактерий. Заболевание, в основном, затрагивает легкие, но иногда может поражать не только эти органы. Туберкулез представляет большую опасность в плане заражения окружающих, поскольку передается воздушно-капельным путем.
- рак различных внутренних органов и тканей. Кровотечения могут проявляться в случае заболевания языка, слизистой рта, глотки, легких, желудка.
- язва желудка
- заболевания десен
Следует обратить внимание на цвет крови, идущей со рта. Если она имеет темный цвет, как будто ее смешали с кофе, то это может свидетельствовать о том, что она идет с желудка и, вполне возможно, причиной тому – рак. Если кровь имеет ярко-красный цвет и к ней примешаны частицы пищи, то это говорит о высокой вероятности язвы желудка у человека. Другие причины менее опасны, но в любом случае не стоит отказываться от помощи специалиста.
Кровь изо рта может идти по разным причинам. В некоторых случаях, ее появление свидетельствует о тяжелых болезнях некоторых внутренних органов и систем человека. В случае возникновения кровотечения изо рта нельзя откладывать в долгий ящик обращение за квалифицированной помощью.
Что делать, если вы почувствовали во рту привкус крови?
Для начала следует обратиться к стоматологу. Врач подтвердит или опровергнет стоматологические заболевания, назначит эффективное лечение десен или направит вас к другому специалисту.
Если вкус крови во рту появляется кратковременно, можно устранить его с помощью народных методов лечения. Например, ополоснуть рот водой с лимонным соком или водно-солевым раствором. Избавиться от неприятного привкуса можно и с помощью раствора ромашки. Для его приготовления нужно залить 5 г сухих цветов 500 мл воды и поварить 7-10 минут в эмалированной посуде. Средство нужно настоять в течение часа.
Поможет избавиться от вкуса крови во рту и отвар дубовой коры. Для его приготовления 10 граммов сырья следует запарить кипятком и настоять примерно в течение часа.
Эффективным средством лечения воспаления десен и устранения таких неприятных симптомов, как привкус крови во рту, является ополаскиватель для полости рта АСЕПТА Актив. Это средство комбинированного действия используется при инфекционно-воспалительных заболеваниях полости рта, а также быстро избавляет от кровоточивости и воспаления десен. Ополаскиватель оказывает противомикробное, противовоспалительное и обезболивающее действие, не содержит спирта, фтора и красителей, поэтому прекрасно подходит для лечения даже обладателям самых чувствительных тканей.
Симптомы
Главный симптом носового кровотечения – это выделение крови из ноздрей или ее затекание в рот из носоглотки. Однако, в зависимости от кровопотерь, существуют и сопутствующие признаки:
- Тошнота.
- Харкание кровью.
- Побледнение кожных покровов.
- Слабость.
- Шум в ушах.
- Жажда.
- Учащенное сердцебиение.
- Мелькание мушек перед глазами.
- Головокружение.
Справка! При задних кровотечениях у пациента может наблюдаться дегтеобразный стул, а если кровь попадает в желудок – рвота с вкраплениями сгустков крови.
Клинические исследования
Эффективность различных ополаскивателей для полости рта АСЕПТА неоднократно доказана клинически.
Например, клинически доказано, что двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ более эффективно борется причинами воспаления и кровоточивости по сравнению с однокомпонентными ополаскивателями – на 41% эффективнее снижает воспаление и на 43% снижает кровоточивость дёсен.
Источники:
- Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский) Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф. Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
- Эффективность применения Асепта «бальзам адгезивный» и Асепта «гель с прополисом» в лечении хронического генерализованного парадонтита и гингивита в стадии обострения (МУЗ «Городская стоматологическая поликлиника №4» г. Брянск, Каминская Т. М. Заведующая терапевтическим отделением Каминская Татьяна Михайловна МУЗ «Городская стоматологическая поликлиника №4» г. Брянск
- Эффективность применения комплексной терапии в лечении заболеваний пародонта. (кафедра пародонтологии СФ ГБОУ ВПО МГМСУИМ.А.И.Евдокимова. Москва.) Немерюк Д.А.- доцент, к.м.н., Дикинова Б.С.- аспирант кафедры пародонтологии СФ Царгасова М.О.- аспирант кафедры пародонтологии СФ Яшкова В.В.- аспирант кафедры пародонтологии СФ кафедра пародонтологии СФ ГБОУ ВПО МГМСУИМ.А.И.Евдокимова. Москва
Первая помощь
При носовом кровотечении следует принять следующие меры:
- Посадить человека на стул так, чтобы его туловище немного наклонялось вперед.
- Кровотечение лучше всего остановить с помощью ватного или марлевого тампона, увлажнив его водой или трехпроцентным раствором перекиси водорода, поместив в пострадавшую ноздрю и зафиксировав пальцами.
- Перед извлечением тампон снова увлажняют с помощью пипетки, а затем аккуратно вытягивают наружу.
- Если под рукой нет тампона, а кровотечение не вызвано травмой носовой перегородки или переломом костей, то крылья носа допускается осторожно прижать при помощи большого и указательного пальца к перегородке и держать так несколько минут (не более 5), дышать при этом пострадавшему необходимо через рот, а голову чуть-чуть наклонить вперед.
- На переносицу можно положить на 10–15 минут холодный компресс или приложить пакет со льдом.
- Когда носовое кровотечение остановится, нужно проверить, не стекает ли кровь в горло: для этого пострадавшему достаточно сплюнуть и посмотреть, нет ли в слюне крови.
Не допускается:
- Укладывать человека с носовым кровотечением на спину.
- Запрокидывать голову пострадавшего назад.
Внимание! Если кровь не останавливается или наблюдается заднее кровотечение, следует срочно посетить врача или вызвать скорую помощь.
Профилактика
Предотвратить любые носовые кровотечения, безусловно, не представляется возможным (особенно если речь идет о неожиданных травмах), но можно свести к минимуму риск их появления. Для этого необходимо своевременно лечить все общие патологии и ЛОР-заболевания. При наличии нескольких повторяющихся кровотечений необходимо обратиться к отоларингологу. Даже если вы легко справились с остановкой крови самостоятельно, следует выявить причину патологии, а это может сделать только врач.
Также к профилактическим мерам относятся регулярное увлажнение слизистых носовых оболочек и воздуха в помещении. Следует беречься от перегрева, стараться не вдыхать раздражающие вещества.
Лечение
Если кровь невозможно остановить за счет прижатия крыльев носа пальцами или тампонады, могут потребоваться следующие процедуры:
- Электрокоагуляция («запаивание» сосудов с помощью электрического тока).
- Химическое прижигание сосудов.
При тяжелых носовых кровотечениях, которые невозможно устранить консервативными методами, проводится хирургическое вмешательство. Операция назначается и в случае, если кровотечения вызваны патологиями носовой перегородки – для предотвращения рецидивов.
Во избежание рецидивов важно устранить причину нарушений. Если ею является нарушение свертываемости крови, то назначаются гемостатики – препараты, повышающие свертываемость. Если кровотечения вызваны авитаминозом, врач подбирает витаминно-минеральные комплексы. При необходимости пациента направляют к узкому специалисту: кардиологу, эндокринологу, урологу и т.д.
Другие заболевания
Кровохаркание наблюдается при некоторых диффузных болезнях соединительной ткани и других патологиях, среди которых:
- Системная красная волчанка.
- Синдром Гудпасчера.
- Саркоидоз.
- Узелковый полиартериит.
- Гранулематоз Вегенера.
- Лейкозы.
- Тромбоцитопении.
- Геморрагический диатез.
- Гемофилия.
- Дефицит витамина C.
- Язва желудка.
- Эндометриоз. В этом случае это связано с прорастанием клеток эндометрия в легочную ткань.
Диагностика
Диагностика осуществляется в несколько этапов:
- Сбор анамнеза, который в большинстве случаев позволяет определить причину кровотечения (травма, артериальная гипертензия и т.д.).
- Визуальный осмотр носа и его полости, в ходе которого можно установить источник патологии.
- Измерение артериального давления.
Могут быть назначены дополнительные исследования:
- Общий анализ крови.
- Коагулограмма (анализ на свертываемость крови).
- Пробы на механическую устойчивость капилляров.
- Исследование системы гемостаза.
Также важна дифференциальная диагностика между носовым и желудочным или легочным кровотечением. В этом случае изучают цвет и консистенцию крови. При истечении из нижних отделов дыхательных путей она алая и пенится, а кровотечению сопутствует кашель. При желудочном кровотечении кровь свернувшаяся, имеющая темный цвет, сопровождается рвотой с бурыми сгустками. Точно такая же рвота наблюдается при заднем носовом кровотечении, если кровь попала в желудок. Но в этом случае также наблюдается стекание алой крови по задней стенке носоглотки.
Кровь из соседних тканей и органов
Кровь в слюне может появиться при вытекании ее из носоглотки, десен, языка, губ. Кровоточивость десен может наблюдаться при стоматологических заболеваниях, таких как гингивит и пародонтит. Нередко при этих патологиях можно обнаружить кровь на зубной щетке по утрам. Кроме того, такое может случиться, если слишком интенсивно чистить зубы жесткой щеткой. В этих случаях необходимо обращаться к стоматологу, который назначит курс лечения пародонтита и объяснит, как правильно чистить зубы и подбирать щетку. Еще одна причина – неудачное протезирование, в результате которого происходит повреждение десен.
Раздражение слизистых оболочек нередко наблюдается у курильщиков, которые замечают кровь, когда сплевывают. Слюна с кровью может наблюдаться после носового кровотечения.
Легочные заболевания
Чаще всего в слюне появляется кровь при заболеваниях системы дыхания. Среди них следующие патологии:
- Туберкулез. Кровь может выделяться как без кашля, так и во время него.
- Бронхит. Сначала кашель сухой, затем появляется мокрота с гноем и алыми прожилками.
- Воспаление легких острое. Чаще всего выделения имеют ржавую окраску, реже алую.
- Рак легкого. Продолжительный кашель, при котором выделяется мокрота с красными включениями.
- Доброкачественные образования, например, полипы.
- Абсцесс легкого. Кроме кровянистых прожилок, в мокроте есть гной, присутствует гнилостный запах.
- Инфаркт легкого.
- Паразитарная инфекция легких.
- Грибковая инфекция.
- Травма легкого: ушиб, огнестрельное ранение, разрыв и др.
- Силикоз.
- Буллезная эмфизема.
- Муковисцидоз.
- Гипоплазия сосудов легких.
- Инородное тело в легком.