КЛАССИФИКАЦИЯ
Одонтогенные инфекции (инфекции полости рта), в зависимости от анатомической локализации, подразделяются на истинно одонтогенные
, связанные с поражением тканей зуба (кариес, пульпит);
пародонтальные
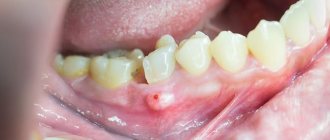
, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов);
неодонтогенные
, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
Данные виды инфекции могут быть причиной серьезных угрожающих жизни осложнений со стороны полости черепа, ретрофарингеальных, медиастинальных и других локализаций, а также диссеминированных гематогенным путем поражений клапанного аппарата сердца, сепсиса.
Гнойная инфекция лица и шеи
может быть неодонтогенного происхождения и включает фолликулит, фурункул, карбункул, лимфаденит, рожистое воспаление, гематогенный остеомиелит челюстей.
В челюстно-лицевой области также могут наблюдаться специфические инфекции (актиномикоз, туберкулез, сифилис, ВИЧ).
ОСНОВНЫЕ ВОЗБУДИТЕЛИ
Инфекции полости рта ассоциируются с постоянно присутствующей здесь микрофлорой. Обычно это смешанная флора, включающая более 3-5 микроорганизмов.
При истинно одонтогенной
инфекции, наряду с факультативными бактериями, прежде всего зеле-нящими стрептококками, в частности (
S.mutans, S.milleri
), выделяется анаэробная флора:
Peptostreptococcus
spp.,
Fusobacterium
spp.,
Actinomyces
spp.
При пародонтальной инфекции наиболее часто выделяют пять основных возбудителей: P.gingivalis, P.intermedia, E.corrodens, F.nucleatum, A.аctinomycetemcomitans
, реже
Capnocytophaga
spp.
В зависимости от локализации и тяжести инфекции, возраста пациента и сопутствующей патологии, возможны изменения в микробном спектре возбудителей. Так, тяжелые гнойные поражения ассоциируются с факультативной грамотрицательной флорой (Enterobacteriaceae
spp.) и
S.aureus
. У пациентов пожилого возраста и госпитализированных в стационар также преобладают
Enterobacteriaceae
spp.
В условиях отечественных бактериологических лабораторий достаточно сложно выделить специфического возбудителя определенной одонтогенной инфекции. Тем не менее, представляется возможным локализовать возбудителей, играющих основную роль в развитии инфекции полости рта, в наддесневом и поддесневом налете.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Лечение одонтогенной инфекции
часто ограничивается местной терапией, включающей стандартные стоматологические манипуляции.
Системная антибактериальная терапия проводится только при распространении одонтогенной инфекции за пределы пародонта (под надкостницу, в кости, мягкие ткани лица и шеи), при наличии повышенной температуры тела, регионарного лимфаденита, интоксикации.
При выборе антимикробной терапии в условиях стационара, в случаях тяжелой гнойной инфекции, необходимо учитывать возможность присутствия резистентных штаммов среди таких анаэробов как Prevotella
spp.,
F.nucleatum
к пенициллину, что определяет назначение препаратов широкого спектра действия, амоксициллина/клавуланата в монотерапии или комбинации фторхинолона с метронидазолом. В связи с ростом уровня резистентности
Streptococcus
spp. к тетрациклину и эритромицину, данные препараты могут использоваться только как альтернативные. Так как отмечается умеренная активность метронидазола в отношении анаэробных кокков (
Peptostreptococcus
spp.), для повышения эффективности необходимо одновременное назначение β-лактамных антибиотиков.
Профилактическое системное применение АМП при выполнении стоматологических манипуляций в полости рта или периодонте не гарантирует уменьшения частоты инфекционных осложнений у соматически здоровых пациентов. Убедительных данных о достаточной эффективности местного применения антибиотиков при инфекциях полости рта не получено. В то же время бактерии полости рта являются резервуаром детерминант резистентности к АМП. Избыточное и неоправданное применение антибиотиков способствует их появлению и развитию резистентности патогенной микрофлоры.
ОДОНТОГЕННАЯ И ПАРОДОНТАЛЬНАЯ ИНФЕКЦИЯ
ПУЛЬПИТ
Основные возбудители
Зеленящие стрептококки (S.milleri
), неспорообразующие анаэробы:
Peptococcus
spp.,
Peptostreptococcus
spp.,
Actinomyces
spp.
Выбор антимикробных препаратов
Антимикробная терапия показана только в случае недостаточной эффективности стоматологических манипуляций или распространения инфекции в окружающие ткани (периодонт, периост и др.).
Препараты выбора
: феноксиметилпенициллин или пенициллин (в зависимости от тяжести течения).
Альтернативные препараты
: аминопенициллины (амоксициллин, ампициллин), ингибиторозащищенные пенициллины, цефаклор, клиндамицин, эритромицин + метронидазол.
Длительность применения
: в зависимости от тяжести течения (не менее 5 дней).
ПЕРИОДОНТИТ
Основные возбудители
В структуре периодонта микрофлора выявляется редко и обычно это S.sanguis, S.oralis, Actinomyces
spp.
При периодонтите у взрослых преобладают грамотрицательные анаэробы и спирохеты. P.gingivalis, B.forsythus, A.аctinomycetemcomitans и T.denticola
выделяются наиболее часто.
В ювенильном возрасте наблюдается быстрое вовлечение в процесс костной ткани, при этом обычными возбудителями являются A.аctinomycetemcomitans
и
Capnocytophaga
spp.
P.gingivalis
выделяется редко.
У пациентов с лейкемией и нейтропенией после химиотерапии наряду с A.actinomycetemcomitans
выделяется
C.micros
, а в препубертатном возрасте —
Fusobacterium
spp.
Выбор антимикробных препаратов
Препараты выбора
: доксициклин; амоксициллин/клавуланат.
Альтернативные препараты
: спирамицин + метронидазол, цефуроксим аксетил, цефаклор + метронидазол.
Длительность терапии
: 5-7 дней.
Пациентам с лейкемией или нейтропенией после химиотерапии применяются цефоперазон/сульбактам + аминогликозиды; пиперациллин/тазобактам или тикарциллин/клавуланат + аминогликозиды; имипенем, меропенем.
Длительность терапии
: в зависимости от тяжести течения, но не менее 10-14 дней.
ПЕРИОСТИТ И ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
Основные возбудители
При развитии одонтогенного периостита и остеомиелита в 50% случаев выделяется S.aureus
, а также
Streptococcus
spp., и, как правило, превалирует анаэробная флора:
P.niger, Peptostreptococcus
spp.,
Bacteroides
spp. Реже выявляются специфические возбудители:
A.israelii, T.pallidum
.
Травматический остеомиелит чаще обусловлен наличием S.aureus
, а также
Enterobacteriaceae
spp.,
P.aeruginosa
.
Выбор антимикробных препаратов
Препараты выбора
: оксациллин, цефазолин, ингибиторозащищенные пенициллины.
Альтернативные препараты
: линкозамиды, цефуроксим. При выделении
P.aeruginosa
— антисинегнойные препараты (цефтазидим, фторхинолоны).
Длительность терапии
: не менее 4 нед.
ОДОНТОГЕННЫЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ
Основные возбудители
Возбудителями одонтогенного верхнечелюстного синусита являются: неспорообразующие анаэробы — Peptostreptococcus
spp.,
Bacteroides
spp., а также
H.influenzae, S.pneumoniae
, реже
S.intermedius, M.сatarrhalis, S.pyogenes
. Выделение
S.aureus
из синуса характерно для нозокомиального синусита.
Выбор антимикробных препаратов
Препараты выбора
: амоксициллин/клавуланат. При нозокомиальной инфекции — ванкомицин.
Альтернативные препараты
: цефуроксим аксетил, ко-тримоксазол, ципрофлоксацин, хлорамфеникол.
Длительность терапии
: 10 дней.
ГНОЙНАЯ ИНФЕКЦИЯ МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
Основные возбудители
Гнойная одонтогенная инфекция мягких тканей лица и шеи, клетчатки глубоких фасциальных пространств ассоциируется с выделением полимикробной флоры: F.nucleatum
, пигментированными
Bacteroides, Peptostreptococcus
spp.,
Actinomyces
spp.,
Streptococcus
spp.
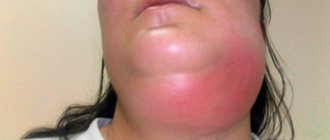
АБСЦЕССЫ, ФЛЕГМОНЫ ЛИЦА И ШЕИ
Основные возбудители
При абсцессе в области орбиты у взрослых выделяется смешанная флора: Peptostreptococcus
spp.,
Bacteroides
spp.,
Enterobacteriaceae
spp.,
Veillonella
spp.,
Streptococcus
spp.,
Staphylococcus
spp.,
Eikenella
spp.. У детей превалируют
Streptococcus
spp.,
Staphylococcus
spp.
Возбудителями абсцессов и флегмон неодонтогенного происхождения, чаще обусловленных мелкими повреждениями кожи, являются S.aureus, S.pyogenes
.
При гнилостно-некротической флегмоне дна полости рта выделяется полимикробная флора, включающая F.nucleatum, Bacteroides
spp.,
Peptostreptococcus
spp.,
Streptococcus
spp.,
Actinomyces
spp. Кроме названных, у пациентов с тяжелым течением могут быть выделены грамотрицательные бактерии и
S.aureus
(чаще у пациентов, страдающих сахарным диабетом и алкоголизмом).
Выбор антимикробных препаратов
Препараты выбора:
ингибиторозащищенные пенициллины (амоксициллин/клавуланат, ампициллин/сульбактам), цефоперазон/сульбактам.
При выделении P.aeruginosa
— цефтазидим + аминогликозиды.
Альтернативные препараты:
пенициллин или оксациллин + метронидазол, линкозамиды + аминогликозиды II-III поколения, карбапенемы, ванкомицин.
Длительность терапии:
не менее 10-14 дней.
БУККАЛЬНЫЙ ЦЕЛЛЮЛИТ
Основные возбудители
Обычно наблюдается у детей в возрасте до 3-5 лет. Основным возбудителем является H.influenzae
тип В и
S.pneumoniae
. У детей в возрасте до 2 лет
H.influenzae
— основной возбудитель, при этом, как правило, наблюдается бактериемия.
Выбор антимикробных препаратов
Препараты выбора
: амоксициллин/клавуланат, ампициллин/сульбактам, цефалоспорины III поколения (цефотаксим, цефтриаксон) в/в, в высоких дозах.
Альтернативные препараты
: хлорамфеникол, ко-тримоксазол.
Длительность терапии
: в зависимости от тяжести течения, но не менее 7-10 дней.
ЛИМФАДЕНИТ ЛИЦА И ШЕИ
Основные возбудители
Регионарный лимфаденит в области лица и шеи наблюдается при инфекции в полости рта и лица. Локализация лимфаденита в поднижнечелюстной области, по передней и задней поверхности шеи у детей в возрасте 1-4 лет, как правило, связана с вирусной инфекцией.
Абсцедирование лимфоузлов обычно обусловлено присоединением бактериальной инфекции. При одностороннем лимфадените по боковой поверхности шеи у детей старше 4 лет в 70-80% выделяются БГСА и S.aureus
. Анаэробные возбудители, такие как
Bacteroides
spp.,
Peptococcus
spp.,
Peptostreptococcus
spp.,
F.nucleatum, P.acnes
, могут быть причиной развития одонтогенного лимфаденита или воспалительных заболеваниях слизистой оболочки полости рта (гингивит, стоматит), целлюлита.
Выбор антимикробных препаратов
Препараты выбора: АМП, соответствующие этиологии первичного очага инфекции.
Проблема лечения гнойно-воспалительных заболеваний (ГВЗ) лица и шеи является актуальной и для врачей-стоматологов поликлиник, и челюстно-лицевых хирургов в стационарах. Около 50 % лиц, находящихся в челюстно-лицевых стационарах, и около 20 %, обращающихся за помощью к стоматологу и хирургу поликлиник, составляют пациенты с воспалительными заболеваниями челюстно-лицевой области (ЧЛО), среди них – 60–80 % пациентов с абсцессами и флегмонами, частота встречаемости которых за последнее десятилетие увеличилась в 1,5–2,0 раза [1–3]. Отмечен неуклонный рост атипично и тяжело протекающих прогрессирующих флегмон, распространяющихся одновременно на нескольких клетчаточных пространствах, с развитием таких грозных осложнений, как сепсис, контактный медиастенит, тромбоз кавернозного синуса твердой мозговой оболочки [4–9]. Малосимптомные “стертые” формы флегмон встречаются среди 13,4–22 % больных, характеризуются длительным течением и представляют трудности для диагностики, что способствует поздней госпитализации и несвоевременно начатому лечению [10–12]. Микробная этиология ГВЗ ЧЛО обусловлена локализацией первичного процесса (связь с ротовой полостью, зубами) [13, 14].
Как правило, встречаются ассоциации 2–6 видов микроорганизмов: аэробов (стрептококков и стафилококков) и облигатных анаэробов (бактероидов, фузобактерий, пепто-, пептострептококков) [15, 16]. Частота выделения анаэробов составляет до 52–68 %, реже при неодонтогенных процессах ЧЛО – 20 %, при одонтогенных – 67,7–96 % [13, 15–18].
Находясь в симбиозе, бактерии при развитии инфекции поэтапно вступают в антагонистические и синергические отношения. Этим объясняется отрицательная динамика клинической картины заболевания при смешанных анаэробно-аэробных инфекциях. Например, отмечено, что представители рода Veillonella проявляют слабую патогенность в монокультуре, а синергическое действие сопутствующих аэробных микробов увеличивает патогенность этих бактерий. Гнойно-воспалительные процессы, протекающие с участием ассоциаций, состоящих из пепто-, пептострептококков и грамположительных кокков, протекают более тяжело и являются более обширными, чем поражения, вызванные монокультурой аэробных грамположительных кокков [19].
Основные возбудители ГВЗ ЧЛО
ГВЗ ЧЛО и шеи, требующие хирургического вмешательства, часто имеют одонтогенное происхождение, являются осложнениями инфекционного процесса полости рта. Распространение воспаления возможно контактным путем – по фасциальным пространствам (инфекции дна полости рта) и гематогенным.
Инфекцию полости рта подразделяют на следующие виды в зависимости от анатомической локализации [1]:
- одонтогенную, связанную с поражением тканей зуба (кариес, пульпит);
- пародонтальную, включающую периодонт (периодонтит) и десну (гингивит, перикоронарит), окружающие мягкие и костную ткани.
Основными возбудителями одонтогенных инфекций являются микроорганизмы, постоянно присутствующие в полости рта: преимущественно зеленящие стрептококки (Streptococcus mutans, Streptococcus milleri), неспорообразующие анаэробы (Peptostreptococcus spp., Fusobacterium spp., Actinomyces spp.). При пародонтальной инфекции наиболее часто выделяют пять основных возбудителей: Porphyromonasgingivalis, Prevotellaintermedia, Eikenellacorrodens, Fusobacteriumnucleatum, Aggregatibacteractinomycetemcomitans, реже – Capnocytophaga spp. [20, 21]. В зависимости от локализации и тяжести инфекции, возраста пациента и сопутствующей патологии возможны изменения в микробном спектре возбудителей.
Так, тяжелые гнойные поражения ассоциируются с факультативной грамотрицательной флорой (Enterobacteriaceaespp.) и Staphylococcusaureus. У пациентов с сахарным диабетом, лиц пожилого возраста и больных, госпитализированных в стационар, также преобладают Enterobacteriaceae spp. [22].
Исследования Ю.В. Алексеевой (2005) продемонстрировали, что при одонтогенных воспалительных заболеваниях выделяются Staphylococcus spp. (15 %), Streptococcus spp. (6 %) и облигатные анаэробные бактерии (79 %). Анаэробы представлены грамположительными микроорганизмами – Bacteroides spp., Fusobacterium spp., грамположительными кокками. В 86 % высевается резидентная флора, в 7 % – патогенные штаммы.
В исследованиях L. Chavez de Paz, G. Svensater, G. Dalen, G. Bergenholtz (2004) было выявлено, что из корневых каналов зубов с хроническим деструктивным периодонтитом наиболее часто выделялись Streptococcus gordonii, Streptococcus anginosus, Streptococcusoralis, а также Enterococcusspp., Lactobacillusparacasei.
Развитие одонтогенного периостита и остеомиелита в 50 % случаев обусловлено S. aureus и Streptococcus spp., но, как правило, превалирует анаэробная флора: Peptococcus niger, Peptostreptococcus spp., Bacteroides spp. [25].
При неодонтогенном остеомиелите ключевыми возбудителями являются стафилококки, чувствительные к метициллину (MSSA), – 52 %, коагулазоотрицательные стафилококки (КОС) – 14 %, метициллинрезистентные стафилококки (MRSA) – 2 % и Pseudomonas aeruginosa (4,4 %) [26]. Травматический остеомиелит чаще обусловлен наличием S. aureus, а также Enterobacteriaceaespp., P. aeruginosa [27].
Возбудителями одонтогенного верхнечелюстного синусита являются неспорообразующие анаэробы – Peptostreptococcusspp., Bacteroidesspp., а также Haemophilusinfluenzae, Streptococcusintermedius, Streptococcuspneumoniae, Moraxellacatarrhalis, Streptococcus pyogenes. Выделение S. aureus из синуса характерно для нозокомиального синусита [22].
Гнойная одонтогенная инфекция мягких тканей лица и шеи ассоциируется с выделением полимикробной флоры: Streptococcus spp., Staphylococcus spp., Peptostreptococcusspp., Bacteroidesspp., F. nucleatum, Enterobacteriaceaespp., Veillonellaspp., Eikenellaspp. Возбудителями абсцессов и флегмон неодонтогенного происхождения, чаще обусловленных повреждениями кожи, являются S. aureus, S. pyogenes. У 50,9 % пациентов с флегмонами лица и шеи выделяются анаэробные бактерии Peptostreptococcus spp., Bacteroides spp., Veillonellaspp.; Staphylococcusspp. – в 23,7 % наблюдений, Streptococcusspp. – в 18,6 % [28].
При гнилостно-некротической флегмоне лица и шеи выделяют полимикробную флору, включающую F. nucleatum, Bacteroidesspp., Peptostreptococcusspp., Streptococcusspp., Actinomycesspp. Кроме названных выше микроорганизмов у пациентов с тяжелым течением нередко выделяют грамотрицательные бактерии и S. aureus [25]. Важную роль у больных сахарным диабетом играют Klebsiella spp., Enterococcusspp., S. aureus, P. aeruginosa, причем присутствию P. aeruginosa сопутствует наиболее неблагоприятный прогноз [29, 30].
При развитии лимфаденита лица и шеи в 70–80 % выделяются β-гемолитический стрептококк группы А и S. aureus. Анаэробные возбудители, такие как Bacteroides spp., Peptostreptococcusspp., Peptococcusspp., F. nucleatum, Propionibacteriumacnes, могут быть причиной развития одонтогенного лимфаденита [22].
Принципы эмпирической антибактериальной терапии (АБТ) и особенности применения антибиотиков в стоматологии
Лечение больных ГВЗ ЧЛО является комплексным и включает оперативное вмешательство, местное лечение гнойной раны, системную АБТ, физиолечение, по показаниям дезинтоксикационную и иммунокорригирующую терапию. Тактика хирургического лечения в настоящее время определена достаточно полно. Она включает вскрытие гнойно-воспалительного очага путем послойного рассечения тканей над ним, а также дренирование операционной раны с целью создания условий для эвакуации гнойного экссудата, содержащего возбудителей заболевания, продукты их жизнедеятельности и распада тканей [3, 31].
По данным Medical Advertising News (США), врачи-стоматологи ежедневно назначают от 2 до 10 антибиотиков, особенно часто антибиотики применяются пациентами с жалобами на боль и припухлость мягких тканей лица [32]. Практически отсутствуют данные, подтверждающие целесообразность системной АБТ при многих манипуляциях в стоматологии. Более того, результаты рандомизированных клинических исследований свидетельствуют о нежелательности системного использования антибиотиков в амбулаторной практике [33]. Полость рта, по образному выражению, является “колыбелью резистентности”, т. к. изобилует флорой, этиологическая значимость которой в развитии очага инфекции часто не выявляется, а неадекватное применение антимикробных препаратов изменяет качественный ответ не только клинически значимых возбудителей, но и представителей облигатной, а также факультативной флоры. Проведение АБТ в стационаре нередко осуществляется без бактериологического контроля, что способствует развитию резистентности микрофлоры, аллергизации организма, нарушению микробиоценоза кишечника [34, 8, 35].
В клинике хирургической стоматологии антибиотики применяют при ГВЗ ЧЛО и с целью профилактики (при ранениях мягких тканей и костей лица, после имплантации, реконструктивных операций, системной профилактики при искусственных клапанах сердца) [33].
При планировании эмпирической АБТ необходимо ориентироваться на индивидуальные колебания в качественном и количественном составе микрофлоры полости рта, которые зависят от возраста, диеты, гигиенических навыков, наличия патологических процессов в зубах и деснах. Рациональному выбору антибиотиков способствуют использование экспрессметодов определения чувствительности к ним идентифицированных возбудителей, ориентация на наиболее клинически значимые из этих препаратов и оценка органолептических свойств раневого экссудата [36, 37]. При получении из очага густого сливкообразного гноя можно предположить, что возбудителем является стафилококковая флора; при получении жидкого, зловонного гноя – микробная ассоциация с преобладанием грамотрицательной бациллярной флоры. Если гной из раны не получен, а выделяется мутно-красноватая жидкость, можно предположить наличие анаэробной микрофлоры [22].
При планировании лечения в условиях стоматологической поликлиники целесообразно ориентироваться на пероральные антибиотики с высокой биодоступностью, длительным периодом полувыведения, минимальным воздействием на микрофлору кишечника [38]. При лечении больного в условиях стационара целесообразен выбор препарата, имеющего формы для парентерального и перорального введения с целью проведения ступенчатой терапии [39].
На амбулаторном этапе АБТ осуществляется при острых и обострениях хронических периодонтитов, острых периоститах, гнойно-воспалительных заболеваниях мягких тканей ЧЛО, т. е. процессах, имеющих тенденцию к распространению. С профилактической целью антибиотики применяются при оперативных вмешательствах (удалении ретинированных и дистопированных зубов, цистэктомии, зубосохраняющих операциях, имплантации) [40].
Основными причинами неэффективности АБТ могут быть:
- недренированный очаг гнойного воспаления или наличие инородного тела в ране;
- небактериальный возбудитель инфекционного процесса (вирусы, грибы);
- неадекватный выбор антибиотика (имеется природная устойчивость возбудителя);
- изменение чувствительности возбудителя во время лечения;
- применение субтерапевтических доз препарата, нарушение методики его приема или техники введения (нарушение инструкции по разведению и хранению);
- гнойно-воспалительные процессы ЧЛО являются осложнением основного заболевания (врожденные кисты, новообразования);
- суперинфекция госпитальной микрофлорой.
Антибактериальные препараты, рекомендуемые для лечения пациентов с ГВЗ лица и шеи, представлены в соответствующих нормативных документах Минздравсоцразвития РФ. При лечении абсцессов, фурункулов, карбункулов мягких тканей ЧЛО рекомендуются цефалоспорины (цефуроксим) или макролиды (эритромицин) – приказ № 126 от 11.02.2005, при флегмонах – цефуроксим, амоксициллин/клавуланат, спирамицин, левофлоксацин – приказ № 477 от 29.07.2005, при остеомиелитах – пефлоксацин, левофлоксацин, цефтазидим, цефуроксим, имипенем, рифампицин, цефтриаксон – приказ № 520 от 11.08.2005.
В настоящее время основополагающие рекомендации по АБТ при ГВЗ ЧЛО у нас отсутствуют. В то же время состояние резистентности микрофлоры полости рта (S. aureus, S. pyogenes, зеленящих стрептококков, грамотрицательных микроорганизмов и даже грибов рода Candida) значительно изменилось. Среди исходно присутствующих резистентных штаммов в ходе селекции проявилась ассоциированная полирезистентность к наиболее часто применяемым антибиотикам (макролидам, пенициллинам). Особые опасения вызывают случаи нозокомиальной инфекции ЧЛО, сопровождающиеся системным воспалительным ответом, распространением процесса в жизненно важные области (средостение, полость черепа), неблагоприятным исходом. Ванкомицин и линезолид должны быть использованы в стартовой терапии при риске выделения штаммов MRSA, а факторы риска выделения продуцентов β-лактамаз расширенного спектра (Enterobacteriaceae spp.) являются основанием для назначения карбапенемов. Перспективы оптимального выбора антимикробного препарата при синегнойной инфекции, к сожалению, на сегодняшний день не ясны.
В клинической практике стоматологи-хирурги широко используют антибиотики с целью профилактики при лечении переломов костей лица. Имеются данные о целесообразности профилактики при проведении первичной хирургической обработки, однако продолжение курса АБТ после репозиции отломков не уменьшает общую частоту инфекционных осложнений [41].
.Основные возбудители ГВО ЧЛО.
Стоматологические манипуляции в ротовой полости могут приводить к гематогенному распространению микроорганизмов (или продуктов их жизнедеятельности, или иммунных комплексов) с развитием отдаленных участков инфекции [42]. Вопросы, когда и при каких обстоятельствах требуется проведение антибиотикопрофилактики при заболеваниях ЧЛО, остаются противоречивыми [43].
Таким образом, рациональная АБТ и антибиотикопрофилактика в стоматологической практике являются одним из механизмов, регулирующих состояние резистентности в целом. Ограничение системного применения антибиотиков в амбулаторной стоматологии, сокращение курсов АБТ и деэскалационная терапия адекватно выбранными антимикробными препаратами тяжелых и нозокомиальных инфекций ЧЛО – основной путь повышения качества помощи пациентам с ГВЗ ЧЛО и шеи.
Информация об авторах: Ковалева Наталья Сергеевна – ассистент кафедры хирургической стоматологии, СГМА; Зузова Антонина Петровна – кандидат медицинских наук, доцент кафедры клинической фармакологии, СГМА. E-mail
НЕОДОНТОГЕННАЯ И СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ
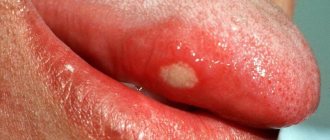
НЕКРОТИЧЕСКИЙ СТОМАТИТ (ЯЗВЕННО-НЕКРОТИЧЕСКИЙ ГИНГИВОСТОМАТИТ ВЕНСАНА)
Основные возбудители
В десневой бороздке концентрируются Fusobacterium
, пигментированные
Bacteroides
, анаэробные спирохеты. При некротическом стоматите имеется тенденция к быстрому распространению инфекции в окружающие ткани.
Возбудителями являются F.nucleatum, T.vinsentii, P.melaninogenica, P.gingivalis и P.intermedia
. У пациентов со СПИДом частым возбудителем гингивита является
C.rectus
.
Выбор антимикробных препаратов
Препараты выбора:
феноксиметилпенициллин, пенициллин.
Альтернативные препараты:
макролид + метронидазол.
Длительность терапии:
в зависимости от тяжести течения.
АКТИНОМИКОЗ
Основные возбудители
Основным возбудителем актиномикоза является A.israelii
, также возможна ассоциация с грамотрицательными бактериями
A.actinomycetemcomitans
и
H.aphrophilus
, которые устойчивы к пенициллину, но чувствительны к тетрациклинам.
Выбор антимикробных препаратов
Препараты выбора
: пенициллин в дозе 18-24 млн ЕД/сут, при положительной динамике — переход на ступенчатую терапию (феноксиметилпенициллин 2 г/сут или амоксициллин по 3-4 г/сут).
Альтернативные препараты
: доксициклин 0,2 г/сут, пероральные препараты — тетрациклин 3 г/сут, эритромицин 2 г/сут.
Длительность терапии
: пенициллин 3-6 нед в/в, препараты для приема внутрь — 6-12 мес.
Лечение воспалительных заболеваний в Калуге
При возникновении любых симптомов вышеописанных заболеваний важно немедленно обратиться к врачу. Даже день промедления может обернуться серьёзными осложнениями. Челюстно-лицевой хирург стоматолог, работающий в нашей клинике, проведёт тщательное обследование и назначит грамотное лечение. Запишитесь на приём по телефону или через форму обратной связи на сайте.
Мы всегда рады помочь Вам и приглашаем в медицинском ! Будьте зоровы! Записаться можно по телефону; 8 (4842) 27-72-50.