- Онихокриптоз
- Причины
- Симптомы
- Диагностика
- Стадии
- Лечение
- Хирургическое
- Нехирургическое
- Корректирующая скоба-пластина
- Народные средства
- Профилактика
- Можно ли удалить вросший ноготь в домашних условиях
- Осложнения
- Реабилитация
- Записаться на лечение вросшего ногтя в нашей клинике
Вросший ноготь — это заболевание, в результате которого ногтевая пластина врастает в ногтевой валик. Причинами этого могут быть наследственность и особенности строения пальцев, ношение тесной обуви, нерегулярное и неправильное подстригание ногтей, плоскостопие и травма пальца. Для лечения вросшего ногтя следует как можно быстрее обратиться к врачу хирургу или подологу.
Онихокриптоз
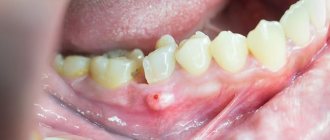
Заболевание вросшего ногтя называется онихокриптоз. Чаще всего ноготь врастает в ногтевой валик на внешней части большого пальца ноги. При онихокриптозе палец вокруг ногтевой пластины становится красным, опухает и начинает болеть. Если при таких симптомах своевременно не обратиться к врачу, то возможно развитие хронического воспалительного процесса. Вросший ноготь — распространенное заболевание, с которым может столкнуться каждый. Кроме этого, не рекомендуется заниматься самолечением, так как при неправильном лечении возможны повторные возникновения заболевания.
Онихокриптозом болеют как дети, так и взрослые, но чаще вросший ноготь встречается именно в молодом трудоспособном возрасте. Онихокриптоз возникает у 10% трудоспособного населения.
Птиализм
Птиализм, или гиперсаливация – это повышенная выработка слюны из-за чрезмерной активности слюнных желез, которая может возникнуть как у взрослых, так и у детей. Определить патологию можно по частому сглатыванию слюны, ее вытеканию из уголков рта и образованию мокрых следов на подушке после сна. Помимо постоянного психологического и физического дискомфорта, переизбыток слюны со временем может привести к раздражению и повреждению кожи вокруг рта. Если не предпринять необходимых мер, то кожные покровы сначала покраснеют, а затем на них появится сыпь.
Повышенное слюноотделение часто наблюдается у детей в возрасте 3-6 месяцев, но патологией это не является. Именно в первые полгода слюнные железы начинают активно развиваться, а сам ребенок пока не контролирует своевременное сглатывание слюны. Птиализм в возрасте до 2-х лет также может быть следствием объективных причин – в частности, прорезывания зубов. Кратковременная активизация выработки слюны часто наблюдается и у взрослых после приема отдельных продуктов питания или напитков. Однако если это носит постоянный характер, то уже диагностируется птиализм.
Чтобы получить информацию о ценах и сроках лечения звоните:
+7
или заполните форму обратной связи:
Из-за чего возникает птиализм?
Различают истинную и ложную гиперсаливацию: в первом случае объем выделяемой слюны увеличен в несколько раз, а во втором нарушен только процесс ее глотания при нормальной выработке. Кроме этого, слюнотечение может выявляться только во время сна (ночной птиализм), что становится следствием неправильного прикуса, заболеваний ЛОР-органов, гастрита и других факторов. Повышенное слюноотделение нередко возникает и у беременных женщин на ранних сроках из-за изменения работы желудочно-кишечного тракта и гормональной перестройки.
Причины постоянного слюнотечения:
– Воспаление слюнных желез и различные патологии полости рта (например, стоматит).
– Глисты и болезни органов пищеварения: язва, гастрит с пониженной кислотностью.
– Неврологические нарушения: инсульты, ДЦП, болезнь Паркинсона, неврозы.
– Отравление ртутью, хлором и другими веществами, а также прием некоторых лекарств.
– Бешенство и эпидемический энцефалит.
Лечение гиперсаливации
При слабой выраженности птиализма можно использовать растворы на основе ромашки, водяного перца или плодов калины для полосканий. Однако лучше не заниматься самолечением (тем более что народные средства проблемы не решают) и обратиться к врачу. После сбора анамнеза, проверки акта глотания и состояния полости рта, а также расчета количества выделяемой слюны определяется схема лечения.
Выбор терапевтических мер зависит от клинической картины и основной причины. Повышенное слюноотделение обычно является лишь признаком другой патологии, поэтому к лечению могут привлекаться и другие специалисты, в частности – стоматолог, невролог или гастроэнтеролог. Например, если птиализм вызван гастритом, то назначают препараты, влияющие на кислотность. При заболеваниях полости рта, провоцирующих слюнотечение, также сначала устраняют имеющуюся патологию. Наиболее проблематичным является лечение гиперсаливации, развившейся на фоне психических расстройств или неврологических заболеваний.
Общие методы включает в себя прием средств, подавляющих секрецию слюны, лечение холодом, инъекции и массаж для укрепления мышц ротовой полости. В особо сложных случаях прибегают к облучению или удалению крупных слюнных желез. Некоторые особенности имеет устранение повышенного слюноотделения у детей, для которых дополнительно рекомендуют логопедические массажные сеансы для нормализации акта сглатывания. Профилактика птиализма в любом возрасте – это недопущение развития или своевременное лечение заболеваний, которые его провоцируют. Взрослым необходимо также выбирать правильный рацион питания и не злоупотреблять вредными привычками.
Причины вросшего ногтя
К появлению вросшего ногтя могут привести:
- Врожденные или приобретенные особенности строения стопы и пальцев, которые способствуют развитию онихокриптоза, такие как плоскостопие, деформация пальцев и другие.
- Ношение узкой обуви, которая вдавливает околоногтевой валик в ногтевую пластину.
- Ношение обуви на высоких каблуках, при которых стопы находятся под наклоном и основное давление приходится на пальцы ног.
- Грибковые заболевания ногтей.
- Долгое ношение гипса или сильно затянутой повязки.
- Травмы ступни.
- Неправильное подстригание ногтей, когда они выстригаются слишком глубоко, слишком сильно срезаются уголки ногтей или оставляется заусенец.
- Сахарный диабет.
- Подагра.
К онихокриптозу приводят и другие факторы или их сочетание. Лишний вес, неправильная осанка, несвоевременная и неправильная гигиена ног, беременность, травмы и различные заболевания могут повлиять на развитие вросшего ногтя.
Диагностика онихокриптоза
Диагностика заболевания вросший ноготь может включать следующие этапы:
- Врач выслушивает жалобы пациента.
- Хирург визуально осматривает палец с вросшим ногтем, выявляя основное и сопутствующие заболевания, например, грибок.
- При начале воспалительного процесса врач назначает анализы:
- общий анализ, позволяющий определить степень воспалительного процесса;
- анализ крови на глюкозу, для того чтобы определить сахарный диабет;
- посев гнойного отделяемого для определения типа инфекции.
- Доктор назначает рентген стопы, которая позволит определить величину и форму ногтевого выроста, поражения костных структур и площадь нагноения.
После диагностики врач назначает лечение, которое зависит от стадии заболевания.
Ксеростомия и гипофункция слюнных желез: диагностика и лечение
Гипофункция слюнных желез, которая проявляется недостатком слюны, может быть вызвана влиянием огромного количества факторов. Причины ксеростомии (ощущения сухости во рту), а следовательно и гипофункции слюнных желез, включают дыхание через рот, курение табака или марихуаны, кандидоз, менопаузу, старение, дегидратацию, диабет, радиотерапию и ряд других общесоматических нарушений (депрессию, стресс, аутоиммунную нейропатию, CREST-синдром, синдром эозинофильной миалгии, ВИЧ/СПИД, болезнь Лайма, лимфому, рассеянный склероз, болезнь Паркинсона, первичный биллиардный цирроз, первичная фибромиалгия, ревматоидный артрит, синдром Шегрена, волчанку, SOX-синдром, зоб, гиперлипидемию 5 типа). При этом для стимуляции слюноотделения часто могут использоваться совсем не обоснованные медицинские препараты. Жалобы на сухость в рту более часто отмечаются среди пожилых пациентов, приблизительно 80% больных с ксеростомией – это люди 80 лет и старше, у которых кроме сухости отмечаются признаки жжения и нарушения вкуса даже при приеме определенных назначенных препаратов.
Для того, чтобы определить причину гипофункции слюнных желез врачам приходиться прибегать к лабораторному анализу крови, а временами – и к биопсии слюнных желез, по результатам которой можно поставить диагноз синдрома Шегрена, амилоидоза, а также саркоидоза.
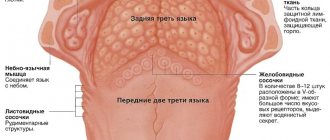
Клинические особенности, связанные со слюной
Гипофункция желез
Пациент с гипофункцией слюнных желез или с ощущениями сухости во рту характеризуется наличием еще целого ряда клинических признаков и симптомов. Последние включают нарушение чувствительности и функции речи, жжение в области языка и слизистой без причины, а также при контакте с определенными продуктами, кандидоз полости рта, признаки накусывания щек, хейлит, кариес, эрозии и абразии зубных тканей, дисфагия, застревание пищи между зубами, гингивит и пародонтит, галитоз, ГЭРБ, общая потеря веса. Подобные клинические симптомы начинают развиваться при уменьшении слюноотделения как минимум на 50%, и у пациентов могут отмечаться как отдельные симптомы поражения, так и комплексы таких симптомов.
При нарушении слюноотделения изменяются и параметры слюны. Она стает белой, пенистой, густой, липкой и волокнистой. Из-за этого пациент может ощущать наличие своеобразной слюнной пленки на зубах и на слизистой. Иногда больные жалуются на чрезмерно количество слюны о рту, что вызвано тем, что повышается ее плотность. В норме скорость слюноотделения достигает 2-3 мл на протяжении 5 минут, при ее увеличении до более, чем 1 мл на протяжении минуты, диагностируют сиалорею. У пациентов с признаками сухости во рту обычный уровень слюноотделения уменьшен приблизительно в да раза.
При уменьшенном слюноотделении слизистая оболочка полости рта становиться сухой и в ходе диагностике к ней могут прилипать перчатки, валики и даже стоматологические зеркала. На спине языка могут визуализироваться нитевидные сосочки и трещины, наличие которых позволяет поставить диагноз волосатого языка (фото 1). В пришеечных областях зуба часто визуализируются участки кариозного поражения (фото 2), небольшие эритематозные пятна диагностируются на слизистой щеки, где также могут присутствовать следы накусывания от зубов (фото 3). У пациентов также могут отмечаться признаки гингивита, рецессии и пародонтита (фото 4).
Фото 1. Белесоватые нитевидные сосочки у пациента с ксеростомией. Присутствует также запах из полости рта.
Фото 2. Кариозные и сопутствующие поражения у пациента с ксеростомией.
Фото 3. Следы накусывания щеки.
Фото 4. Признаки гингивита при выраженной гипофункции слюнных желез.
Опросник для диагностики ксеростомии разработан специально для оценки имеющихся нарушения с субъективной точки зрения. Он включает 11 утверждений («Я ощущаю сухость во рту», «У меня отмечаются сложности при приеме пищи», «Я просыпаюсь ночью, чтобы попить воды», «У меня присутствует ощущение сухости во рту, когда я кушаю», «Я пью воду, для того, чтобы облегчить глотание пищи», «У меня отмечаются трудности при глотании определенной пищи», «Кожа на лице кажется мне слишком сухой», «У меня присутствует ощущение сухости в глазах», «Мои губы кажутся мне сухими», «У меня отмечается ощущение сухости в полости носа»), которые пациенты оценивает с помощью 5 возможных вариантов: (1) Никогда, (2) Вряд ли когда-либо, (3) Иногда (4) Довольно часто или (5) Очень часто. Оценка 11 указывает на наличие умеренной формы ксеростомии, в то время, как оценка 55 — на наличие тяжелой формы ксеростомии. Если у пациента уже удалось диагностировать ксеростомию, врач может спросить и несколько дополнительных вопросов: Как Вам кажется, объем слюны в полости рта является достаточным для Вас? Не наблюдается ли у Вас ощущение сухости во время еды? Какие осложнения Вы испытываете при глотании? Пьёте ли Вы воду, чтобы облегчить глотание пищи? Как часто?
Объективная диагностика
У пациентов с легкой формой ксеростомии ощущений сухости в полости рта может не отмечаться вообще, но при этом у них могут наблюдаться и другие симптомы нарушения. В качестве одного из тестов для объективизации симптомов ксеростомии рекомендовано проводить оценку скорости слюноотделения хотя бы раз в год. При этом подобную оценку можно проводить как при стимуляции слюноотделения, так и без какой-либо стимуляции процесса. Для диагностики скорости слюноотделения врач используется трубку, делительную воронку, полоски для определения рН, полоски для проведения теста Ширмера на разрыв. Объем выделения слюны после стимуляции может определяться после того, как пациента на протяжении 1 минуты пожевал парафин. Эти данные можно сравнить с данными, полученными без стимуляции, а также данными после введения определенного препарата, стимулирующего слюноотделение.
Оценка слюноотделения также может проводиться посредством использования полосок Ширмера и рН-полосок до и после введения 5 мг пилокарпина. За два часа до исследования пациент должен ничего не есть, не пить, не пользоваться жевательной резинкой, и даже не чистить зубы. Диагностика нестимулированного слюноотделения проводиться в стоматологическом кресле при положении пациента в позиции кучера, положа руки на подлокотники. Пациент удерживает мерную воронку и трубку на губах, глаза при этом должны быть открыты, но мигать не запрещается. На протяжении 5 минут слюна должна просто стекать в колбу и трубку. После этого собранный объем слюны делиться на 5, таким образом позволяя установить скорость слюноотделения в минуту. Средние показатели в норме составляют 0,3-0,4 мл/минуту.
Таким образом, гипофункцию слюнных желез диагностируют при скорости потока слюны меньше 0,3 мл/мин. Когда же данный показатель меньше 0,1 мл/мин, то регистрируют тяжелую форму гипофункции слюнных желез. В норме рН слюны составляет 7-7,5, то есть оно является нейтральным или несколько щелочным. Низкая скорость слюноотделения провоцирует развитие эрозии зубов, раздражения слизистой и ощущение жжения. При нормализации скорости слюноотделения обычно нормализуются и показатели рН, и наоборот – при гипофункции слюнных желёз рН слюны стает более кислым.
Лечение
Слюна является сложной жидкостью, состоящей из ферментов, протеинов, минералов других компонентов, способствующих поддержке здорового состояния ротовой полости. Таким образом, нормализация слюноотделения – это составляющей аспект комплексного лечения стоматологических пациентов. Для пациентов, которые не могут контролировать стимуляцию слюны, применяют заменители слюны или ее аналоги в форме лубрикантов. Специфика лечения ксеростомии зависит от основного причинного заболевания. Цель подобной терапии состоит в том, чтобы купировать симптомы сухости в полости рта, и обеспечить профилактику сопутствующих осложнений в форме кариеса, кандидоза и других поражений. Кроме того, лечения ксеростомии также позволяет замедлить полную потерю функции слюнной железы, а иногда даже способствует ее восстановлению. По крайней мере, при аутоиммунных заболеваниях при помощи стимулянтов слюноотделения удается максимально долго поддерживать определенный уровень функции слюнных желез, а такой препарат как ритуксимаб даже способствует восстановлению структуры слюнных желез при синдроме Шегрена. Применение таких пищевых добавок как коэнзима Q10 по 100 мг в день в течение 1 месяца также способствует увеличению слюноотделения и снижает развитие симптомов сухости во рту. Лечения фармакологически-индуцированной ксеростомии проводиться так же, как и лечение других форм этого заболевания. Данная форма патологии, как правило, является обратимой, однако стоматолог должен учитывать, каким именно препаратом она была вызвана, и какое участие он принимает в лечение общесоматической патологии. Контроль основного симптома сухости во рту может проводиться посредством пилокарпина или цевимелина, а также других препаратов в зависимости от настоящего состояния патологии. Будущее в лечении ксеростомии очевидно связано с генной инженерией, использованием стволовых клеток и инженерией тканей, однако принципы терапии остаются теми же: нормализация, оптимизации слюноотделения, обеспечения адекватной гидратации полости рта и формирование условий для смазывания всех структур ротовой полости.
Нормализация/оптимизация скорости слюноотделения
В идеале лечение гипофункции слюнных желез предусматривает восстановление их функции и физиологической скорости и объема слюноотделения. Одним из вариантов лечения является стимуляция выделения слюны за счет приема соответствующих препаратов. Последние позволяют увеличить исходный уровень слюноотделения, таким образом также снижения риск развития последующих осложнений (кариеса и кандидоза). Улучшение скорости слюноотделения может быть достигнуто за счет приема пилокарпина от 5 до 7,5 мг в форме таблеток три-четыре раза в день или капсулы по 30-60 мг три раза в день. Пилокарпин и цевимелин являются стимуляторами выделения слюны, которые FDA предписывает для коррекции симптомов сухости во рту. По своей природе они являются мускариновыми агонистами. Они увеличивают поток слюны и уменьшают ощущение сухости в полости рта. Наиболее распространенными побочными эффектами при приеме данных препаратов остаются потоотделение, частое мочеиспускание и желудочно-кишечный дискомфорт. Эти препараты нельзя принимать при неконтролируемой астме, узкоугольной глаукоме и остром ирите. Также их следует назначать с осторожностью пациентам с тяжелыми формами сердечно-сосудистых нарушений, болезни Паркинсона, астмы или хронической обструктивной болезни легких.
Поликарпин и цевимелин являются холинергическими агонистами, которые стимулируют рецепторы мускаринового типа в структуре слюнных желез и, в некоторой степени, и в структуре других экзокринных желез. Пилокарпин обычно начинает действовать через 20-30 минут, продолжительность действия составляет от 3 до 5 часов, и остаточный эффект у этого препарата отсутствует. Прием пилокарпина за 20-30 минут до еды со стаканом воды позволяет достичь оптимального уровня слюноотделения уже на момент приема пищи, облегчает процессы жевания и глотания. Прием препарата перед сном позволит купировать симптомы у тех пациентов, которых сухость во рту тревожит наиболее сильно в ночное время. Цевимелин начинает действовать через 30-90 минут и обеспечивает эффект на протяжении 6-8 часов. У данного препарата, в отличие от пилокарпина, отмечается остаточный эффект, и со временем у пациентов отмечается более высокая скорость слюноотделения. Пациенты также могут отмечать более частое глотание после начала приема препарата для стимуляции слюноотделения. Дело в том, что частота глотания уменьшается при гипофункции слюнных желез, и снова нормализуется в ходе лечения ксеростомии.
В норме пациент глотает до 2000 раз в день. Если у пациента нельзя добиться восстановления скорости или необходимого объема слюноотделения, ему могут назначать прием искусственной слюны. Таковыми препаратами являются Caphosol (EUSA Pharma), NeutraSal (OraPharma) и SalivaMAX (Forward Science); Aquoral (Mission Pharmacal). Они позволяют купировать сухость во рту при определенных заболеваниях, воспалениях, приеме медицинских препаратов, химио- и радиотерапии, стрессе, и старении. Aquoral кроме купирования ксеростомии, также позволяет решить трудности с глотанием, речью и изменениями вкуса.
Гидратация
Дегидратация полости рта связана с уменьшенным уровнем слюноотделения, последний же может быть связан с общей дегидратацией всего организма. Потеря около 8% воды организма человека, что составляет около 4 литров жидкости, провоцирует развитие почти полного отсутствия слюноотделения. Даже после регидратации функция слюнных желез восстанавливается только через 24 часа. В данный период слюну можно заместить за счет питья 64-80 унций напитков, не содержащих ни алкоголя, ни кофе. Необходимый для приема объем жидкости также можно определить путем разделения веса пациента (в фунтах) на два, полученный результат – число количества унций жидкости, которое нужно пить ежедневно.
Смазывание полости рта
Поскольку препараты, стимулирующие слюноотделение, не восстанавливают физиологическую функцию слюны, иногда пациенты считают нужным использовать дополнительные лубриканты для купирования ощущения дискомфорта во время речи или глотания. Препараты такого типа включают ACT Dry (Chattem Inc.), Allday Dry Mouth Spray (Elevate Oral Care), Biotene Oralblance (GlaxoSmithKline), Entertainer Secret Throat Relief (KLI Corp.), MedActive Oral Relief (MedActive Oral Pharmaceuticals, LLC), MighTeaFlow (Camellix), MI Paste (GC America), Moi-Stir Mouth Moistening Spray (Kingswood Labs, Inc.), Mouthe Kote (Parnell), Oasis (Gebauer Consumer Healthcare), Orajel (Church and Dwight, Inc.), Salese (Nuvora Inc.), Salivart Synthetic Salica (Gebauer Consumer Healthcare), SalivaSure Saliva Substiture Tablets (Scandinavian Pure and Naturals), Spry Rain mouth spray (Xlear, Inc.), Stoppers4 Dry Mouth Spray (Woodridge Labs), Xerostom products (Practicon). Пациентам можно предложить попробовать новые продукты, чтобы найти те, которые лучше всего подходят для них. Ополаскивание ротовой полости соленой водой или соленой водой (1/2 чайной ложки) и бикарбонатом натрия (1/2 чайной ложки), разведенной в 8 унциях воды, способствует очищению рта, нейтрализации кислот и удалению зубного налета. Капля минерального масла или глицерина, помещенных на язык, может полностью распространиться по слизистой полости рта и улучшить уровень комфорта пациента. Рекомендации по уходу за ротовой полостью также предполагают прием большого количества воды, чистку зубов как минимум два раза в день, использование жевательных резинок без сахара, регулярные визиты к стоматологу, отказ от курения, приема кофеина или алкоголя.
Стимуляция слюноотделения- электростимуляция
Чрескожная электрическая стимуляция нерва (TENS) в области размещения околоушной железы в течение 5 минут позволяет доиться увеличения уровня слюноотделения у 68-81% пациентов, принимавших участие в исследовании. Для этой цели доступны различные виды TENS-аппаратов, которые были одобрены FDA. Они представляют собой портативные аналоги форме шариковой ручки, которые продуцируют электрические импульсы. Таковые уже можно купить в Европе и Австралии, в США пока что они еще не прошли процедуры окончательной сертификации.
Поведенческие изменения
Рекомендации стоматолога относительно лечения ксеростомии могут предусматривать необходимость изменения определенных аспектов поведения человека. Последние включают более частое питье воды, использование различных фторид-содержащих препаратов местного действия, а также разных ополаскивателей, отказ от сахарсодержащих жевательных резинок, применение слюнозамещающих гелей-лубрикантов, спреев, увлажнителей. Эти продукты могут использоваться так часто, как это необходимо, поскольку они не реагируют с лекарственными средствами, отпускаемыми по рецепту, и, как правило, не имеют побочных эффектов, если пациент, конечно, не чувствителен к какому-то определенному ингредиенту. Исследования показали, что пациенты предпочитают использовать препараты для стимулирования слюны, а не ее заместители. Кроме того, стоматологи могут порекомендовать пациенту с сухостью полости рта ополаскивания соленой водой, прием ледяных чипсов, и частое глотание мелких порций жидкости.
Кроме того, жевание также стимулирует поток слюны, поэтому употребление определенных продуктов ежедневно, таких как сырая морковь, может помочь в решении проблемы ксеростомии. Следует избегать сигарет, алкоголя, кофеина и пряных, соленых или кислотных продуктов, а также рафинированных углеводов (сахар) в своём рационе при наличии симптомов сухости полости рта. Пациентам с ксеростомией следует обеспечить тщательный уход за полостью рта посредством частой чистки зубов, использования зубной нити, зубных паст и гелей, содержащих фтор. Для отдельных пациентов с повышенным риском развития кариеса можно изготовить каппы для ночных процедур фторирования. Увлажняющие гели также могут быть использованы один или два раза на протяжении часа после сна, чтобы снизить уровень дискомфорта после каппы.
Выводы
Пациенты с ксеростомией или гипофункцией слюнных желез могут быть диагностированы, исходя из наличия определенных клинических симптомов и результатов, полученных в ходе объективной диагностики уровня и состояния слюноотделения. Текущие варианты лечения ксеростомии включают прием определенных препаратов для купирования симптомов и профилактики потенциальных осложнений. Подобные препараты включат стимуляторы слюноотделения, искусственную слюну, лубриканты, ополаскиватели, спреи и гели. Стимуляция слюноотделения также может быть обеспечена за счет электрической стимуляции. Такие виды лечения, как генная терапия, терапия стволовыми клетками или тканевая инженерия, в будущем могут стать основными для коррекции дисфункции слюнных желез.
Автор: Susan L. Zunt, DDS, MS
Стадии вросшего ногтя
Выделяют 3 основные стадии заболевания, которые характеризуются следующими симптомами:
- Стадия 1
: Умеренная боль, небольшой отек и ощущение давление в пальце. - Стадия 2
: Сильный отек, нагноения, пульсирующая боль, ногтевая пластина уплотняется и тускнеет, наблюдается деформация и увеличение ногтевого валика. Происходит инфицирование раны и появляется воспалительный процесс. - Стадия 3
: Заболевания переходит в хроническую стадию в которой наблюдается разрастание грануляционной ткани и деформация ногтевого валика и пластины. При это воспалиться может даже костная тканью.
Чем выше стадия заболевания, тем сложнее и продолжительнее лечение. Поэтому при первых симптомах следует незамедлительно обратиться к врачу. Особенную опасность вросший ноготь представляет людям с сахарным диабетом.
Лечение вросшего ногтя
Лечение онихокриптоза может осуществляться хирургическим и нехирургическим способами, но чаще лечение заключается в комбинации этих двух способов лечения.
Хирургическое лечение онихокриптоза
Операция проводятся под местной анестезией, при которой обезболивающее производится шприцем в палец. Через 10 — 15 минут, после действия анестетика, хирург приступает к операции.
Для удаления вросшего ногтя используются следующие инструменты и методы иссечения:
- Скальпель
— традиционный инструмент удаления вросшего ногтя. - Хирургический лазер
— наиболее предпочтительный метод иссечения вросшего ногтя, позволяющий минимизировать травмирование, уменьшить время восстановления и снизить вероятность рецидивов. Лазер очень тонкий и при этом дополнительно обеззараживает зону иссечения. - Радиоволновой способ
— позволяет радиоволной выпаривать вросшую часть ногтя. Метод является предпочтительным, так как мало травмирует участки здоровой кожи и позволяет быстрее выздороветь.
В нашей клинике мы преимущественно используем лазерный способ удаления вросшего ногтя как самый эффективный.
Для удаления вросшего ногтя используются 4 основные хирургические операции:
- Полное удаление ногтевой пластинки
, которое применяется в очень редких случаях при запущенном заболевании. После операции на палец накладывают хирургические швы. После такой операции возможен рецидив. - Краевая резекция ногтевой пластинки с резекцией околоногтевого валика
. Применяется на 2 и 3 стадии заболевания. После операции на околоногтевой валик накладывают швы. - Краевая резекция ногтевой пластинки без резекции околоногтевого валика
. Применяется на на ранней стадии заболевания. При этом удаляется до 2 миллиметров ногтевой пластины с разрушением росткового слоя. - Разрушение ростковой зоны ногтя лазером
. Используется совместно с другими способами удаления вросшего ногтя для уменьшения вероятности рецидива.
После удаления вросшей часть ногтя врач назначает консервативное лечение для успешного выздоровления и снижения вероятности повторного возникновения онихокриптоза.
Нехирургическое лечение онихокриптоза
После операции для ухода за пальцем врач может назначить:
- уменьшение продолжительности или исключение бега, ходьбы и работы;
- прием противовоспалительных препаратов;
- своевременная перевязка пальца;
- компрессы;
- дезинфицирующие ванночки;
- применение мазей.
Для того чтобы исключить рецидивы, на длительное время хирург может порекомендовать:
- ношение свободной обуви, не давящей на палец;
- регулярное и правильное подстригание ногтей, подразумевающее отсутствие заусенца на ногте и формирование ногтевой пластины нужного размера;
- похудение для снижение нагрузки на палец;
- соблюдение гигиены.
Кроме этого для лечения вросшего ногтя врач может применить корректирующие скобы-пластины.
Использование корректирующей скобы-пластины на ноготь
Это способ консервативного лечения вросшего ногтя с помощью скоб и пластин, которые вставляются между ногтем и кожей и корректируют направление роста ногтевой пластины. Эти устройства позволяют выровнять ноготь и исключить возникновение онихокриптоза.
Наиболее распространенные скобы и пластины:
- Скоба 3-ТО
. Представляет собой 2 крючка, которые крепятся по краям ногтя и петлю, которые стягивает крючки, направляющие рост ногтя. Применяется при вросшем или закрученном ногте после травм, мозолей и рецидивов. У пациентов с сахарным диабетом применяется с особой осторожностью. - Скоба Комбипед
. Крепится на ноготь, разгибая и выравнивая его. Может применятся при одностороннем врастании ногтя. В этом случае один крас скобы заводится за край ногтевой пластины, а другой совмещен с пластиковой подушечкой, которая приклеивается к ногтю. Используется при врастании, деформации и скручивании ногтевой пластины. У пациентов с сахарным диабетом применяется с особой осторожностью. Может быть противопоказана для пациентов у которых аллергия на материал скобы. - Скоба Фрезера
. Крючки скобы заводятся за края ногтя и скоба натягивается, а по мере выпрямления ногтя сила натяжения скобы сокращается. Применяется при врастании и закручивании ногтя после травм и рецидивов. Может быть противопоказана при грибке, выделение крови и гноя, а также при псориазе. - Пластина Подофикс
. Устанавливается на клей на ногтевую пластину, а сила натяжения устройства Подофикс регулируется специальной проволокой. применяется при врастании, закручивании и деформации ногтя на фоне стержневых мозолей и гипергрануляции. У пациентов с сахарным диабетом применяется с особой осторожностью. - B/S пластина
. Устанавливается на предварительно обработанный ноготь на клей. Применяется для исправления вросшего ногтя. C особой осторожностью используются у пациентов с сахарным диабетом.
Лечение вросшего ногтя с помощью скоб и пластин безболезненно. Этот метод позволяет добиться выздоровления с высокой вероятностью без рецидивов.
Лечение онихокриптоза народными средствами
Среди заболевших онихокриптозом есть высокий спрос на лечение вросшего ногтя народными средствами в домашних условиях. Но такое лечение малоэффективно и может помочь только в составе комплексной профессиональной терапии. Вросший ноготь нельзя лечить самостоятельно, так как есть высокий риск неправильно оценить ситуацию, запустить и усугубить заболевание.
При появлении симптомом онихокприптоза всегда следует обращаться к врачу — хирургу или подологу. И если медицинский специалист порекомендует что-то для успешного выздоровления из народных средств лечения, то в этом случае их можно использовать.
К народным средствам лечения вросшего ногтя можно отнести:
- Примочки ватным диском на рану со средствами, обладающими антисептическими и успокаивающими свойствами:
- чайным грибом;
- алоэ;
- эфирными маслами (чайное дерево, пихта, подорожник, облепиха).
- Мази на основе календулы или алоэ.
- Ванночки c лекарственными травами, содой и солью, эфирными маслами, йодом или марганцовкой.
- Компрессы, например с хозяйственным мылом и жиром или луком.
- Ватные тампоны под ноготь, пропитанные морской солью, содой, лимонным соком, эфирными маслами или лекарственными травами.
И помните, что народные средства — не гарантируют выздоровление, а в некоторых случаях, при отсутствии своевременного лечения у врача, могут нанести вред и ухудшить течение болезни.
Ферменты поджелудочной железы – виды и функции
Пора узнать, что представляют собой ферменты, и как они влияют на пищеварение. Ферменты поджелудочной железы – это белковые комплексы или катализаторы, основной задачей которых является расщепление питательных веществ на простые, легкоусвояемые соединения. Таким образом, организм легко усваивает все необходимые элементы и витамины.
При недостатке ферментов поджелудочной железы пища усваивается неполноценно, не все полезные вещества всасываются, что сказывается на состоянии всего организма1.
Какие ферменты вырабатывает поджелудочная железа и какие у них функции?
Поджелудочной железой вырабатывается несколько видов ферментов, каждый из которых занимается своим делом1,2.
- Протеазы – расщепляют белки до аминокислот;
- Липазы – разлагают жиры до жирных кислот;
- Амилазы – расщепляют сахар (углеводы) и крахмал.
Количество выделяемых ферментов измеряется единицами. В сутки поджелудочная железа может вырабатывать до 2-х миллионов единиц ферментов. При этом за единицу измерения принято брать единицы липазы, поскольку жиры – самые сложные для переваривания компоненты пищи8.
Теперь разберем принцип работы ферментов, а для этого придется вспомнить про процесс пищеварения в целом. Главной задачей пищеварения является всасывание всех питательных веществ, поступающих вместе с пищей. Для этого пищу необходимо разобрать по «кирпичикам». Процесс начинается буквально во рту, уже во время пережевывания, под воздействием слюны. Далее пища попадает в желудок — царство желудочного сока и фермента пепсин, где она приобретает кашицеобразную форму и после, уже подготовленные питательные вещества, небольшими порциями попадают в кишечник.
Именно в кишечнике происходит основной этап пищеварения. Данный этап разберем подробней, так как он напрямую связан с ферментами поджелудочной железы8.
После попадания пищи в двенадцатиперстную кишку (первый отдел кишечника после желудка) на нее начинает воздействовать секрет (сок) поджелудочной железы, который содержит пищеварительные ферменты. В покое поджелудочная железа не вырабатывает ферменты, а находится в «режиме ожидания». Но достаточно уловить манящий запах еды или увидеть вкусное блюдо, как мозг моментально дает команду на начало работы, и поджелудочная железа начинает активно вырабатывать ферменты. Это продолжается и во время приёма пищи и некоторое время после, ведь пища доходит до кишечника не моментально8.
Особо интересно то, что организм может регулировать выработку тех или иных ферментов в зависимости от характера потребляемой пищи. То есть, если вы потребляете много хлебобулочных изделий, то упор в выработке будет сделан на амилазе, если потребляется жирная пища, то поджелудочная железа отправит в кишечник больше липазы.
Кажется, что работа полностью налажена, и сбоев быть не может. Но сбои случаются и достаточно часто: слишком тонкий механизм работы, который легко нарушить. Даже большой приём пищи с преобладанием жиров может сломать систему, и поджелудочная железа не сможет обеспечить нужное количество ферментов.
Профилактика вросшего ногтя
Для того чтобы ноготь не врастал необходимо предпринимать следующие профилактические меры:
- Носить свободную и комфортную обувь, которая не давит на пальцы.
- Правильно подстригать ногти, избегая формирования слишком короткой ногтевой пластины под корень или слишком длинной, а также заусенцев, которые могут врасти в ногтевой валик.
- Больше ходить босиком по возможности.
- Соблюдать регулярную гигиену ног.
- Своевременно лечить грибок и другие заболевания ног.
- Использовать ортопедические стельки при плоскостопии.
- Защищать ноги от травм, быть аккуратнее и соблюдать технику безопасности на работе.
- При травмах и появлении симптомов незамедлительно обращаться к врачу для получения профессионального лечения.
- Снижать массу тела и лечить сахарный диабет.
Профилактические меры помогут значительно снизить вероятность появления вросшего ногтя.
Основные признаки нехватки ферментов поджелудочной железы
Выявить недостаток ферментов достаточно просто. Ключевыми симптомами являются тяжесть после еды, чувство распирания в животе и дискомфорт в животе. Нередко эти симптомы сопровождаются вздутием, урчанием, метеоризмом, диареей. Чаще всего такие симптомы могут возникать в рядовых ситуациях: при употреблении тяжелой, жирной пищи или при переедании, когда удержаться от множества вкусных блюд попросту не удалось. В этом случае не стоит бояться неполадок с поджелудочной железой или других заболеваний ЖКТ. Поджелудочная железа просто не справляется с большим объемом работы, и ей может потребоваться помощь.
Почему возникает диарея? Жиры являются самыми сложными для переваривания компонентами пищи. При нехватке ферментов в организме именно с переработкой жиров возникают сложности. В результате непереваренные и не разложенные ферментами жиры способствуют изменению характера стула и быстрому продвижению содержимого вдоль кишечника, что провоцирует диарею8.
Если нехватка ферментов и проблемы с пищеварением сохраняются длительное время, то это не остается незаметным для организма. Симптомы могут усугубляться и носить уже не эпизодический, а регулярный характер. Постоянная диарея дает старт авитаминозу, могут развиваться: белково-энергетическая недостаточность и обезвоживание во всем организме. Может наблюдаться значительное снижение массы тела. Помимо этого при тяжелых стадиях могут наблюдаться следующие симптомы недостатка ферментов поджелудочной железы8:
- тошнота и рвота;
- изжога;
- резкое снижение аппетита;
- общая слабость.
Можно ли удалить вросший ноготь в домашних условиях
Если ноготь уже врос в околоногтевой валик, то удалить вросшую в кожу часть ногтевой пластины самостоятельно дома будет сложно и опасно.
Самостоятельное срезание вросшей части ногтя будет очень болезненным. Кроме этого, человек без медицинского образования может сделать с ногтем что-нибудь не так, что усугубит ситуацию или в будущем приведет к рецидиву. Помимо хирургических навыков во время удаления должны быть соблюдены санитарно-гигиенические требования, которые не всегда доступны в домашних условиях.
Очень важно при первых симптомах вросшего ногтя обратится к врачу подологу или хирургу для того чтобы операция прошла правильно в условиях медицинской клиники. Правильно проведенная операция и лечение позволит с высокой вероятностью быстро восстановиться и избежать повторного появления онихокриптоза.
Осложнения
При запущенной стадии вросшего ногтя и неправильном лечении могут возникнуть следующие осложнения:
- Гангрена пальца — серьезное осложнение при котором возникает некроз тканей. Единственным выходом является полное удаление отмерших тканей — ампутация пальца.
- Воспаление мягких тканей всего пальца с развитием гнойного процесса, которое требует незамедлительного клинического лечения.
- Появление опухолей, требующих хирургического удаления.
- Гнойное воспаление костей пальца, требующее незамедлительного консервативного и хирургического лечения.
- Другие осложнения затягивающие процесс выздоровления.
Все осложнения вросшего ногтя могут привести к еще более тяжелым последствиям, если вовремя не обратиться к врачу. При первых симптомах онихокриптоза нужно как можно быстрее обратиться к врачу, для того чтобы избежать осложнений и более длительного лечения. Чем быстрее начать лечение вросшего ногтя тем быстрее и легче будет этот процесс.
Появление проблем с пищеварением
Мы выяснили, что проблемы с пищеварением могут возникать из-за недостатка ферментов. Существует два основных механизма, при которых организму не хватает ферментов поджелудочной железы. В первом варианте проблема с выработкой ферментов кроется в самой поджелудочной железе, т.е. сам орган функционирует неправильно.
Нарушение работоспособности поджелудочной железы может быть врожденной проблемой либо приобретенной, например, после хирургических вмешательств. Как правило, такой механизм лежит в основе серьезных заболеваний желудочно-кишечного тракта (ЖКТ), симптомы которых рано или поздно приведут на приём к врачу8.
Во втором варианте нарушаются условия, при которых ферменты могут правильно работать. Подобное возможно в результате изменения кислотности среды кишечника, например, при воспалении или при изменении стандартной температуры окружения (36-37° С). Воспалительный процесс в кишечнике может возникать при различных состояниях: кишечные инфекции, аллергические реакции (пищевая аллергия, атопический дерматит).
Реабилитация после удаления вросшего ногтя
Период восстановления после иссечения вросшего ногтя составляет в среднем — 1 месяц. Во время периода реабилитации рекомендуется:
- Обеспечить пациенту покой.
- Регулярная обработка ногтя антисептическими средствами и перевязка.
- Нанесение на рану лечебных препаратов, назначенных врачом.
- Прием обезболивающих при болях.
- Ношение свободной обуви, не давящей на палец.
- Другие процедуры, указанные хирургом.
Во время восстановительного периода необходимо строго придерживаться указаний врача для успешного выздоровления.
Поддержание пищеварения и лечение ферментной недостаточности
При проблемах с пищеварением могут помочь ферментные препараты (чаще они называются препаратами для улучшения пищеварения), основная задача которых компенсировать нехватку собственных ферментов в организме. Не зря такая терапия называется «ферментозаместительная». Критически важно, чтобы ферментный препарат максимально точно «имитировал» физиологический процесс.
На сегодняшний момент существуют различные препараты для улучшения пищеварения. Как же ориентироваться в многообразии средств и сделать правильный выбор?
Эффективный ферментный препарат должен соответствовать следующим критериям5,6:
- иметь оптимальный размер частиц
- не разрушаться в желудке
- быстро активироваться в кишечнике
Всем этим требованиям соответствует препарат Креон®.
Узнать больше
1) На сегодняшний день оптимальными частицами признаны минимикросферы панкреатина, которые содержатся только в препарате Креон®5,7. Изобретение минимикросфер стало результатом многолетней работы по повышению эффективности ферментных препаратов, которое оставило далеко позади препараты в форме таблеток и капсул с другими видами частиц внутри: пеллет, мини-таблеток и т.д. Кроме того, минимикросферы Креон® производятся по запатентованной технологии, что не дает другим производителям воспроизвести такую же форму выпуска.
2) Минимикросферы Креон® заключены в капсулу, которая защищает их от разрушительного действия желудка. Но это еще не все. Каждая частица покрыта кислотоустойчивой оболочкой, чтобы в полной сохранности «добраться» до кишечника, где необходима ее работа. В то же время некоторые другие капсулированные препараты могут терять до 30% своей активности6.
3) Креон® начинает работать уже через 15 минут после попадания в кишечник, улучшая пищеварение и тем самым устраняя тяжесть и дискомфорт после еды6.
Креон® имеет несколько дозировок, в том числе и 10000 ЕД липазы – минимально необходимая доза липазы для улучшения пищеварения при погрешностях в питании, употреблении тяжелой пищи и переедании. Для получения эффекта Креон®10000, как и любой ферментный препарат, необходимо принимать с каждым приёмом пищи — во время завтрака, обеда и ужина.