Виды общей анестезии
В зависимости от способа введения лекарственных препаратов для общей анестезии выделяют ингаляционный и внутривенный наркоз. При ингаляционном наркозе анестетик попадает в организм через дыхательные пути, при внутривенном — вводится в кровеносное русло. Активно используется комбинированный способ, предполагающий ингаляционное и внутривенное введение препарата.
Для поддержания внешнего дыхания используется интубационная трубка или ларингеальная маска. Первый способ называют интубационным наркозом (или эндотрахеальным), второй — масочным. Более глубокие знания об особенностях работы анестезиолога вам не понадобятся, гораздо важнее понять, как правильно подготовиться к наркозу.
Хороший общий наркоз — результат консолидированных усилий анестезиолога и пациента. Поэтому следующий раздел рекомендуем прочитать очень внимательно.
Наркоз сегодня
Сегодня существует три основных вида анестезии — местная, общая и спинномозговая. При быстрых вмешательствах и для детей применяется ингаляционный наркоз — ребёнок через маску вдыхает обезболивающую ингаляционную смесь и засыпает. Внутривенная анестезия используется для длительных и тяжёлых операций.
Кстати
На 1 из 20 больных эпидуральная анестезия не действует, а рыжеволосым людям, чтобы отключить у них болевые ощущения, нужно на 20% больше анестетиков. В травматологии применяется регионарная анестезия — местный анестетик вводится в область нерва, обеспечивая полное обезболивание конечности. Эпидуральная анестезия очень популярная для облегчения родового процесса, так как пациент может как оставаться в сознании, так и дремать под действием лекарств.
Спинальная анестезия трудно управляема и мало где применяется, но больной полностью отключается и не чувствует боли. Анестезия при сохранённом сознании применяется лишь в особых случаях, чаще всего — в нейрохирургии, если необходимо сохранять сознание больного и общаться с ним во время операции. Пероральная (через рот) и ректальная (через задний проход, с помощью клизмы) анестезии сегодня практически не используются. В прошлое уходит и внутримышечный метод обезболивания.
Перед общим наркозом: подготовка
Подготовка к операции под наркозом оказывает большое влияние на эффективность и безопасность общей анестезии и течение послеоперационного периода. Вам предстоит пройти комплексное диагностическое обследование, включающее развернутые анализы крови, коагулограмму, ЭКГ. По показаниям назначаются консультации узких специалистов.
Огромное значение имеет наличие хронических заболеваний дыхательной и сердечно-сосудистой системы. Обязательно сообщите врачу о следующих болезнях:
- бронхиальная астма;
- хронический обструктивный бронхит;
- артериальная гипертензия;
- ИБС;
- инсульт в анамнезе.
Ни в коем случае не скрывайте факт наличия хронических заболеваний и острых васкулярных событий (инфаркт, инсульт) в анамнезе. От этого зависит не только исход операции, но и ваша жизнь! Также предоставьте доктору полный список принимаемых вами лекарственных препаратов, включая «безобидные» анальгетики от головной или менструальной боли.
Как показывает практика, лишний вес негативно сказывается на темпах восстановления после операций под общим наркозом. Если вы планируете пластическую операцию заблаговременно, уделите внимание вопросам похудения. Примерно за полгода желательно бросить курить. Если вы этого не сделали, откажитесь от курения за неделю до операции, а вот «бросать» за день до наркоза не стоит — это может усложнить реабилитационный период.
Накануне операции особое внимание уделите питанию и водному режиму. Нельзя принимать спиртное за 24 часа до пластики. В день перед операцией следует ограничиться завтраком и обедом. В день операции есть и пить категорически запрещено!
«Несерьёзный» наркоз
У многих наркоз ассоциируется исключительно с серьёзными операциями, когда человека усыпляют и полностью обезболивают. При этом каждый сталкивается с наркозом при менее значительных вмешательствах, например, в кабинете стоматолога.
Статья по теме
Наркоз для зуба, или О чем нужно рассказать стоматологу И несмотря на то, что существуют современные безопасные препараты для местной анестезии, применяется карпульная технология, когда лекарство уже приготовлено и расфасовано в шприцы на заводе, стоматологическое обезболивание не у всех проходит без осложнений.
В группу анестезиологического риска входят 30% тех, кто пришёл лечить зубы. Это люди с сердечно-сосудистыми заболеваниями, аллергией, эндокринной патологией. Важную роль играет состояние печени и почек — о наличии любого из этих заболеваний нужно рассказать врачу, а лучше предоставить медицинские документы.
Также уязвимы люди пожилого возраста, беременные, дети и те, кто очень боится лечить зубы.
После общей анестезии
Даже после хорошего общего наркоза в первые часы наблюдается кратковременная спутанность сознания, дезориентация в пространстве и времени, сонливость, тошнота, головокружение. По мере прекращения действия препаратов для наркоза появляется боль в послеоперационной ране, однако она успешно снимается введением сильных анестетиков.
После общей анестезии с интубационной трубкой пациенты жалуются на боль и першение в горле, вызванное раздражением слизистой верхних дыхательных путей, но этот симптом, как и тошнота, очень быстро проходит. Как правило, через 3-4 часа после операции пациенты чувствуют себя хорошо, а на вторые сутки покидают клинику и возвращаются домой.
Обезболивание и наркоз
Мы считаем абсолютно необходимым, максимально информировать пациентов обо всем, что их ждет во время и после операции. Очень важно, чтобы пациент смог оптимальным образом подготовится к достаточно сложному испытанию — хирургической операции. Ведь не зря говорят — предупрежден, значит вооружен. Многолетний опыт показывает, что только заранее хорошо информированные пациенты переносят операцию легко, быстро поправляются и возвращаются к активной жизни.
Будет ли мне больно во время операции?
Такой вопрос для современной медицины звучит несколько наивно, ведь еще во второй половине XIX века с болью во время хирургической операции было покончено. С тех пор анестезиология (раздел медицинской науки, изучающий различные виды обезболивания и наркоза) проделала колоссальный путь в своем развитии и сегодня располагает всем необходимым, чтобы любая, даже самая сложная и обширная операция прошла для пациента безболезненно, безопасно и комфортно. Однако даже самый осведомленный пациент порой волнуется и задается подобным вопросом: а не будет ли мне больно во время и сразу после операции, когда «отойдет» наркоз? Ответ в этом случае может звучать так: если анестезиолог (специалист по обезболиванию и контролю за состоянием пациента во время операции и в ближайшем послеоперационном периоде) является специалистом высокого класса и выполняет свою работу профессионально, боли во время операции и после окончания действия операционного обезболивания — не будет.
Какие виды обезболивания существуют в современной медицине? При каких операциях используются определенные виды обезболивания?
Обезболивание или анестезия может быть общей и местной. При незначительных по объему операциях (в урологии это многие операции на половом члене и органах мошонки, в гинекологии — незначительные по объему вмешательства на половых губах, влагалище, области наружного отверстия уретры и т.д.), как правило, применяетсяместная анестезия. Она заключается во введении с помощью шприца в зону выполняемой операции или в область периферических нервов, контролирующих болевую чувствительность зоны операции, специального вещества, местного анестетика (лидокаин, ксилокаин, маркаин и др.), которое на время выключает болевую чувствительность. Местная анестезия бывает инфильтрационной (введение анестетика непосредственно в зону разреза и операционных манипуляций), проводниковой (введение анестетика в область крупных нервов, которые обеспечивают болевую чувствительность в зоне операции, однако сами находятся вне этой зоны) и комбинированной. Во время операции под местной анестезией пациент находится в сознании, он видит и слышит все, что происходит в операционной, он также может ощущать все прикосновения хирургов (не боль), а иногда и испытывать незначительные болевые ощущения. Общая анестезия или наркоз (под словом наркоз понимается только общая анестезия с выключением сознания и болевой чувствительности на уровне головного мозга, просторечное выражение «общий наркоз» лишено всякого смысла) заключается во временном выключении центральных зон болевой чувствительности и передачи болевых импульсов в головном или спинном мозге. Наркоз бывает внутривенный и интубационный. При внутривенном наркозе в вену пациента вводится препарат, который вызывает выключение центров болевой чувствительности головного мозга и одновременно выключает сознание пациента, сохраняя, как правило, самостоятельное дыхание. Внутривенный наркоз применяется при малых и средних операциях, когда местная анестезия не может обеспечить надлежащего обезболивания. Данный вид наркоза применяется и по желанию пациента, когда он не хотел бы находиться в сознании во время операции, видеть слышать и ощущать все, что происходит в операционной. Интубационный наркоз заключается в предварительном временном выключении на уровне головного мозга центральной болевой чувствительности и сознания пациента, временной парализации мускулатуры с последующей интубацией (введением в трахею дыхательной трубки) и осуществлением искусственной вентиляции легких (искусственное дыхание) с помощью специальной дыхательной аппаратуры на все время операции. Такой вид наркоза применяется при обширных операциях на органах брюшной и грудной полостей, органах таза и забрюшинного пространства (полостные операции). Подобные операции требуют, чтобы мышцы пациента были расслаблены и непроизвольные или произвольные движения не мешали бы хирургу и были бы полностью исключены. Интубационный наркоз может использоваться и в случаях, когда внутривенный наркоз или местная анестезия могут быть недостаточными для обеспечения надлежащего обезболивания и контроля за состоянием пациента во время средних по объему операций, а также по медицинским показаниям, связанным с наличием некоторых заболеваний оперируемого. Особое место среди методов общего обезболивания занимает спинальная (перидуральная) анестезия (рис. 1), которая заключается во введении в спинномозговой канал местных анестетиков различной продолжительности действия (лидокаин, ксилокаин, маркаин и др.), что приводит к временному выключению болевой и тактильной чувствительности, а также двигательной функции ниже места введения.
Рис. 1 Выполнение спинальной анестезии врачом анестезиологом.
Спинальная анестезия, как правило, дополняется так называемой внутривенной седатацией (медикаментозный сон) и пациент во время операции спит. Данный вид анестезии применяется при различных операциях на органах таза и наружных половых органах.
Каковы особенности выхода пациента из различных видов анестезии и ближайшего послеоперационного периода? Что нужно сделать для быстрейшего восстановления и выздоровления пациента после операции?
Очень часто пациенты интересуются, что будет с ними, и как они себя будут чувствовать, когда действие анестезии пройдет? Конечно же, это зависит и от вида применявшегося обезболивания, и от вида и объема операции, а также от общего состояния и индивидуальных особенностей болевой чувствительности пациента. После прекращения действия местной анестезии, после малых операций, пациенты, как правило, испытывают незначительную боль в зоне операционной раны (место операционной травмы не может не болеть). Для снятия этих болей обычно достаточно принять ненаркотический анальгетик (обезболивающее) типа анальгина, ибупрофена или диклофенака (вольтарена). Если действия этих препаратов оказывается не достаточно, применяются более мощные ненаркотические анальгетики — кеторол, трамадол, кетонал и т.п. Обычно послеоперационные боли при малых и средних операциях длятся не более 1 — 2 дней. Если они продолжаются дольше, на это следует обратить внимание лечащего врача. После внутривенного и интубационного наркоза пациенты чувствуют себя как после хорошего и глубокого сна, иногда они помнят причудливые сновидения, изредка испытывают головную боль, отмечают тошноту, в единичных случаях рвоту. После интубационного наркоза ощущается першение и чувство дискомфорта в горле, что связано с нахождением там во время операции дыхательной трубки. Некоторые медикаменты, которые применяются для этих видов наркоза, могут вызвать нарушения дыхания. В связи с этим пациенты находятся в первые часы после операции под пристальным наблюдением медицинского персонала анестезиологической службы (врач анестезиолог, медсестра-анестезистка). Только когда есть абсолютная уверенность в том, что нарушений дыхания быть не может, пациент переводится в обычную палату. После средних по объему, а особенно после больших полостных операций в течение нескольких дней пациента могут беспокоить достаточно интенсивные боли. В этих случаях послеоперационное обезболивание становится важнейшей частью лечения пациента в первые дни после операции. Существует несколько схем послеоперационного обезболивания, которые подбираются строго индивидуально и гарантируют комфортное состояние пациента в первые дни после операции. В раннем послеоперационном периоде после больших полостных операций с целью скорейшего восстановления и выздоровления пациента, следует решить три основные проблемы. Первая проблема — легочная реабилитация. Часто пациенту бывает трудно глубоко дышать и двигаться в постели. Это может привести к застою в легких и даже к послеоперационной пневмонии (воспаление легких). Чтобы избежать этого, пациента укладывают с несколько приподнятым головным концом, ему рекомендуется двигаться в постели и регулярно (каждые 1 — 2 часа) заниматься дыхательной гимнастикой (вдох с сопротивлением с помощью специального спирометра или выдыхание в баночку с водой). Вторая распространенная послеоперационная проблема, связанная с длительным нахождением в положении лежа и отсутствием мышечной активности —застой крови в венах голеней, образование тромбов, которые по венам могут попасть в сердце и далее в легочную артерию (тромбоэмболия) и вызвать внезапную смерть. Чтобы предотвратить это грозное осложнение пациенту дают препараты, снижающие свертываемость крови, а также применяется постоянная компрессия (сжатие) голеней с помощью эластичного бинта или, что значительно лучше, имитирующая естественную мышечную активность, переменная компрессия с помощью манжетки специального прибора. И, наконец, третья важнейшая послеоперационная проблема — реабилитация пищеварительной системы. Известно, что после больших операций, особенно на органах брюшной полости и таза, отмечается временное снижение перистальтики (сократимости) кишечника, которая, как правило, восстанавливается самостоятельно на 2 — 3 сутки после операции. Для ускорения этого процесса пациентам рекомендуется постепенное возвращение к своей обычной диете. В первые сутки после операции дают только пить воду, на вторые сутки разрешают употреблять жидкие питательные продукты (кисели, желе, бульоны), с третьих суток дополняют диету протертыми вареными овощами и рубленым мясом нежирных сортов (молодая говядина). Решению всех трех основных проблем послеоперационного периода способствует ранняя активизация больного. Мы стараемся, чтобы к концу первых суток после обширных полостных операций, пациент сидел в постели или в кресле, а к концу вторых суток встал, самостоятельно умылся и начал ходить по палате. На 3 — 4 сутки после больших полостных операций подавляющее большинство наших пациентов начинает ходить по коридору отделения и готовиться к выписке из стационара.
Почему важно выписаться из стационара как можно раньше?
В больницах, которые достались нам в наследие от советской системы здравоохранения, еще и сегодня послеоперационное ведение больных часто организовано таким образом, что пациенты находятся в стационаре после больших операций от одной до нескольких недель. Многие люди ошибочно полагают, что чем дольше пациент находится в стационаре после операции, тем «полноценнее» он выздоровеет. Исследования, проведенные в ведущих западных странах, показали, что все происходит совсем наоборот. Было доказано, что чем дольше продолжается послеоперационное пребывание пациента в стационаре, тем чаще возникают инфекционные осложнения (нагноение раны), вызванные так называемой госпитальной инфекцией. Стоит заметить, что состояние дел с госпитальной инфекцией в российских стационарах явно оставляет желать лучшего, так что задерживаться в них не стоит. Другой важный аргумент в пользу ранней выписки из стационара лежит в сфере психологии человека и выражается пословицей — дома и стены помогают. В привычных и комфортных домашних условиях — восстановление происходит гораздо быстрее. Необходимым условием ранней выписки из стационара является наличие близких людей, которые могли бы обеспечить пациенту минимально необходимую помощь в домашних условиях. При необходимости к послеоперационным пациентам клиники Андрос медицинский персонал может прибыть на дом.
Важно знать, что в послеоперационном периоде следует сократить или воздерживаться от курения. Это значительно ускорит заживление послеоперационной раны.
УВАЖАЕМЫЕ ПАЦИЕНТЫ! ПОМНИТЕ, ЧТО КВАЛИФИЦИРОВАННОЕ АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ И ПОЛНОЦЕННАЯ ПОСЛЕОПЕРАЦИОННАЯ РЕАБИЛИТАЦИЯ ЯВЛЯЮТСЯ ВАЖНЕЙШИМИ КОМПОНЕНТАМИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ. КЛИНИКА АНДРОС ИМЕЕТ В СВОЕМ ШТАТЕ АНЕСТЕЗИОЛОГА ВЫСШЕЙ КВАЛИФИКАЦИИ, СПОСОБНОГО ПРОВЕСТИ НАРКОЗ ЛЮБОЙ СЛОЖНОСТИ И ОБСЕСПЕЧИТЬ ВЫСОКОПРОФЕССИОНАЛЬНОЕ ПОСЛЕОПЕРАЦИООНОЕ ВЕДЕНИЕ И РЕАБИЛИТАЦИЮ ДАЖЕ В САМЫХ СЛОЖНЫХ СЛУЧАЯХ. В КЛИНИКЕ ПРИМЕНЯЮТСЯ НАИБОЛЕЕ ПРОГРЕССИВНЫЕ МЕТОДИКИ ПОСЛЕОПЕРАЦИОННОГО ВЕДЕНИЯ БОЛЬНЫХ, ПРАКТИКУЕТСЯ РАННЯЯ АКТИВИЗАЦИЯ ПАЦИЕНТОВ, БЫСТРАЯ ВЫПИСКА ИЗ СТАЦИОНАРА. В РЕЗУЛЬТАТЕ ПАЦИЕНТЫ ДАЖЕ ПОСЛЕ САМЫХ СЛОЖНЫХ ОПЕРАЦИЙ (РАДИКАЛЬНАЯ ПРОСТАТЭКТОМИЯ ПРИ РАКЕ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ) ВЫПИСЫВАЮТСЯ ИЗ СТАЦИОНАРА НА 4 — 5 СУТКИ И ЧЕРЕЗ 3 — 4 НЕДЕЛИ ПОСЛЕ ОПЕРАЦИИ ВОЗВРАЩАЮТСЯ К АКТИВНОЙ РАБОТЕ.
Прием пищи
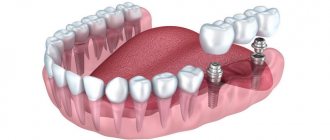
Старайтесь не жевать твердые леденцы, лед или другие твердые продукты (например, твердый шоколад или сухая рыба), так как они могут ослабить или сломать винт абатмента.
Воздерживайтесь от таких продуктов, как карамель или ирис, так как они могут прилипнуть к коронке и провоцировать раскручивание винта абатмента.
Не открывайте бутылки и не раскалывайте зубами орехи по тем же причинам.
Используйте защитные спортивные каппы во время участия в спортивных состязаниях и избегайте прямых ударов по лицу.
Воздержитесь от скрипа зубами. Если скрип происходит непреднамеренно или во время сна (бруксизм), известите об этом стоматолога и он сделает Вам тонкую ночную защитную каппу.
От качества и регулярности ухода за имплантатами зависит длительность их службы.
До и после имплантации
После операции
— Во избежание возникновения сильного отека и кровоточивости в течение первых суток после операции необходимо прикладывать пакет со льдом к щеке на стороне операции на 15-20 минут с перерывами на 30-40 минут.
— Полоскание рта при кровоточивости недопустимо!
— После операции синус-лифтинга не следует пить через соломинку, усиленно сморкаться и надувать щеки.
— Для снижения вероятности носового кровотечения (после операций на верхней челюсти) и уменьшения послеоперационного отека необходимо в течение нескольких дней после операции спать с приподнятой головой (добавьте лишнюю подушку).
— Не рекомендуется употребление табачных изделий за 1 неделю до и в течение 2 недель после операции.
— Запрещается управлять автомобилем в день проведения операции с премедикацией.
— Не рекомендуется принимать пищу до прекращения действия анестетика. В первые дни после операции рекомендуется употреблять мягкую негорячую пищу.
— Не рекомендуется употреблять алкоголь, кофе, крепкий чай во избежание негативного влияния перечисленных напитков на циркуляцию крови и заживление раны.
Кому лечат зубы под общим наркозом
Подавляющее большинство посетителей стоматологических клиник, которым рекомендуют под общим наркозом лечить зубы – дети от 3 до 5 лет. Взрослые люди часто предпочитают местный наркоз, поскольку во время процедуры контролируют себя, однако нередко и они останавливают свой выбор на седации. Однако малыши не могут спокойно усидеть, когда видят инструменты для лечения полости рта. Резкое движение пациента в процессе операции, в свою очередь может нанести серьезный вред.
Современный общий наркоз, зубы пациента при котором лечатся, допускается начиная с 1-го года и, при соблюдении основных рекомендаций, безопасен. При этом возраст не является основным показанием для общего наркоза, поскольку каждый случай требует индивидуального подхода.
Гигиена полости рта
Независимо от размера и количества имплантатов, о них необходимо заботиться, как будто это обычные зубы. Щеткой и нитью чистите Ваши зубные имплантаты два раза в день. Используйте специальные пушистые зубные нити (например, Oral-B superfloss или ultrafloss).
При чистке зубов обращайте особое внимание на задние зубы и межзубные промежутки. Используйте щетку мягкой или средней жесткости. Кроме того, пользуйтесь ирригатором, для дополнительной глубокой очистки межзубных пространств водяным орошением.
Существуют специальные щетки, которые могут быть использованы для очистки межзубных промежутков — зубные ершики. Спросите своего стоматолога о них — в некоторых случаях они не рекомендованы.
Посещайте стоматолога-гигиениста два раза в год, он является единственным, кто может очистить ваши имплантаты так тщательно, как необходимо. Регулярные визиты к стоматологу очень важны. Ваш стоматолог будет проверять состояние Ваших десен, челюстей и имплантатов.
Курение является злом для здоровья и для зубных имплантатов, в том числе. Для хорошего прогноза срока службы имплантатов было бы неплохо, если бы Вы перестали курить.
Когда можно есть после световой пломбы
Сегодня самая популярная пломба – световая. Ей отдают предпочтение практически все стоматологи. В первые сутки после процедуры пломба крайне чувствительна к каким-либо воздействиям, так как материал еще окончательно не затвердел. Употреблять пищу лучше через 1-2 часа, при этом нежелательно использовать продукты и напитки, содержащие краситель, поскольку пломбировочный материал легко впитывает красящие пигменты.
Какие продукты стоит исключить в первые сутки после лечения:
- кофе, чай, красное вино;
- свекла;
- темные ягоды (черника, голубика);
- разнообразные соусы.
Еда не должна быть слишком горячей или холодной.
Осложнения после общего наркоза
Современные лекарственные препараты и техническая оснащенность занимает высочайший уровень в анестезиологии, однако риск каких-либо осложнений есть всегда, что должны знать пациенты, учитывать и предупреждать врачи. Каждый человеческий организм индивидуален и, в определенных условиях, непредсказуем, поэтому сложно дать 100 % гарантию благополучного завершения любой хирургической операции, которая сопровождалась общей анестезией.
В практике анестезиологов встречаются следующие виды осложнений, которые, в большинстве случаев, отмечаются во время восстановления сознания после использования наркотика для наркоза:
- головокружение, тошнота, позывы на рвоту;
- психомоторное возбуждение и спутанность сознания;
- выраженная головная боль;
- дрожь по всему телу;
- мышечная боль (спина, шея, конечности);
- тяжелые аллергические реакции;
- травмирование языка, губ или зубов (обычно свойственно при эндотрахеальном наркозе);
- инфицирование нижних дыхательных путей, что происходит из-за некорректной интубации трахеи;
- колебания основных жизненных показателей (артериальное давление, пульс, сатурация).
Существует также процент тяжелых поражений головного мозга и летальности, что обуславливает необходимость в присутствии реанимационного оборудования и соответствующих лекарственных препаратов. Проинформированные пациенты должны самостоятельно принять решение о том, лечить ли зубы под общим наркозом, поскольку врач не может гарантировать абсолютное благополучие. Самой лучшей профилактикой данных эксцессов считается тщательная подготовка пациента, исключение противопоказаний и выполнение всех рекомендаций врача. Современная анестезия в стоматологии сводит процент осложнений к минимуму.
Важно! Ни один из подобных типов наркоза в нашей клинике не применяется, только седация.
Важно! Организация, лицензирование и обслуживание полноценного анестезиологического отделения требует огромных ежемесячных затрат.
Критикуют и отговаривают от проведения седации обычно только в тех клиниках, где Роспотребнадзор выдал отказ и не удалось провести аккредитацию по данному типу лицензирования.
Цель общей анестезии в стоматологии
Общий наркоз является достаточно сложным и максимально ответственным вмешательством в организм человека, поэтому требует фундаментальных знаний и опыта высококвалифицированного специалиста, современного технического и медикаментозного обеспечения, а также соответствующих условий стационара.
Все стоматологические клиники, в которых планируется проведение каких-либо видов лечения под наркозом, должны обязательно иметь лицензию на осуществление данных услуг. В идеале, применение общей анестезии должно проводиться только в условиях стационара, с наличием отделения или палаты интенсивной терапии на случай каких-либо осложнений.
Задача анестезиолога состоит в обеспечении следующих состояний пациента:
- анальгезия;
- амнезия;
- нейровегетативная защита;
- наиболее удобные условия для выполнения стоматологических мероприятий, отличающихся инвазивностью и травматизацией.
На первом месте у врача анестезиолога всегда стоит максимальная безопасность пациента, исключение осложнений и предупреждение последствий анестезии. Следует помнить, что общий наркоз всегда сопряжен с определенным процентом риска, хотя в современной практике он крайне мал.
Какие исследования вас попросят пройти перед операцией на венах?
Кроме обязательной доплерографии, придется сдать анализы:
- на свертываемость крови, группу и резус-фактор,
- ВИЧ, сифилис и гепатит,
- биохимический анализ крови,
- общий анализ мочи.
Назначают также флюорографию и ЭКГ, консультацию аллерголога, анестезиолога и терапевта, гинеколога или уролога, если оперируют паховую область. По результатам этих обследований хирург решает, готов ли пациент к операции.
Показания для общего наркоза
Некоторые случаи в практической хирургии и стоматологии являются прямым показанием для использования общего наркоза во время терапевтических манипуляций. Однако, даже при их наличии, применение анестезии вызывает много сомнений и вопросов по поводу общего состояния здоровья пациента, которое может иметь противопоказания. Для исключения всех рисков, пациент проходит определенное обследование организма, на основании результатов которого врач принимает решение о целесообразности подобного типа анестезии.
Нижеперечисленные виды лечения в стоматологии могут быть выполнены и в седации и под общим наркозом:
- экстракция 3 моляров, которые расположены в кости челюсти крайне сложно, что предполагает рассверливание и дробление тканей зуба и корня, имеющего сложное и спутанное строение;
- костная пластика с одномоментной имплантацией;
- необходимость протезирования или имплантации нескольких зубных единиц;
- одноэтапное удаление нескольких зубов;
- устранение и лечение большого объема кариозного поражения дентальной поверхности;
- травмы челюстно-лицевого аппарата, предполагающие большой масштаб реставрационных работ;
- лечение запущенной формы пульпита или распространенного пародонтита;
- операции на височно-нижнечелюстном суставе;
- отягощенный аллергологический анамнез, что не позволяет провести лечение под местными анестетиками;
- наличие у пациента выраженного рвотного рефлекса;
- непреодолимый страх перед стоматологическими манипуляциями, сопровождающимися характерными звуками, запахами и тактильными ощущениями;
- пациент болен тяжелыми психическими заболеваниями (шизофрения, олигофрения);
- детский возраст до 3 лет, что обусловлено неполноценной контактностью пациента и наличием большого объема стоматологических работ;
- генетические патологии (аутизм, синдром Дауна);
- пациенты с наличием соматических патологий в компенсированном состоянии для предупреждения обострения, например, гипертонии или неврастении;
- эпилепсия.
В случаях проведения лечения в государственных учреждениях со стационаром, Вас всегда будут уговаривать проводить лечение под наркозом с последующей госпитализацией, так как это жестко регламентируется внутренним распорядком больниц.
В платных негосударственных клиниках все данные типы лечения будут проводиться только под седацией и без госпитализации, так как нет необходимости удлинять пребывание и сроки лечения.
Список показаний довольно большой, однако в нем могут быть ограничения. Можно ли лечить зубы под наркозом в каком-то определенном случае, определит только опытный анестезиолог, который обязательно должен быть в штате специалистов современной стоматологической клиники, обеспечивающей комфортное и эффективное обслуживание.
Сердечно-сосудистая система
Трудно разделить эффекты никотина, оказываемые на ЦНС и сердечно-сосудистую систему, настолько они взаимосвязаны.
Одно из типичных проявлений никотиновой стимуляции — патологическое повышение показателей активности сердечной мышцы вследствие влияния никотина на проводящую систему сердца. Заключается это влияние в повышении сократительной активности сердца, сосудистого тонуса, артериального давления. Миокард в таких ситуациях потребляет больше кислорода, а с ним как раз проблема — из-за недостаточности дыхательной функции.
Никотин — тканевый яд, и одно из ядовитых его свойств заключается в том, что он нарушает соотношение кальция и натрия в клетках, приводя к гипервозбудимости кардиомиоцитов(клеток сердца) с последующим возникновением аритмии и очагов ишемии.
Дыхательная система
Здесь опять-таки очень сложно отделить проблемы дыхательной функции у курильщиков от патологии сердечно-сосудистой системы.
Курение приводит к хронической тканевой гипоксии, а при оперативных вмешательствах это один из приоритетных факторов риска таких нарушений как: ухудшение легочной вентиляции, распространенной реакции на операционную травму, появления мерцания предсердий и другого рода аритмий, развитие повышенной кровоточивости, ДВС-синдрома, симпато-адреналового криза. Легкие курильщика имеют суженый просвет, что затрудняет проведение интубации, приводит к развитию бронхо- и ларингоспазма. Вязкая густая слизь в сочетании с хроническими застойными явлениями становятся причиной интраоперационных и ранних послеоперационных осложнений, особенно на фоне интубационного наркоза: остановки дыхания, механической закупорки просвета легких, пневмонии, ателектазов, эмфиземы. Именно в этот период важно, чтобы слизь легко удалялась из легких с помощью отсоса или естественным путем. С этой целью после обширных операционных вмешательств назначают активную и пассивную дыхательную гимнастику, которая эффективна у некурящих или бросивших курить. Курящим же приходится дополнительно назначать лекарственные препараты с целью разжижения и стимуляции оттока слизи. Для врача-анестизиолога указание на курение пациента — лишняя головная боль. Это означает, что придется корректировать дозу кислорода, анальгетиков, миорелаксантов. Оно грозит осложнениями раннего послеоперационного периода, например, ранее извлечение интубационной трубки может привести к остановке дыхания из-за обструкции густой слизью. Таких пациентов трудно удержать в постели — ради того, чтобы дорваться до вожделенной сигареты они готовы пойти на серьезные нарушения режима. И, наконец, послеоперационные раны у курильщиков заживают намного хуже в сравнении с некурящими, а риск неудачной операции повышается в 4-10 раз в зависимости от вмешательства.
Какие вопросы стоит задать перед удалением вен?
Прежде чем лечь на операционный стол, не стесняйтесь спросить у доктора все, что вас волнует. Вы должны полностью представлять, в чем суть операции, каковы риски, как долго придется восстанавливаться после хирургического вмешательства, какие ограничения накладывает флебэктомия, сможете ли вы полноценно выполнять привычные дела. Выясните во время консультации все детали относительно предоперационной подготовки. Обычно врач выдает специальную памятку, но нелишним будет уточнить.
Расскажите об аллергиях, сопутствующих заболеваниях, опыте предыдущих операций, лекарствах, витаминах, гормональных контрацептивах, которые вы принимаете. Все это важно при принятии решения о методе лечения и анестезии.