Причины заболевания
Спровоцировать проявление болезни может ряд факторов, к которым относятся различные воздействия из внешнего мира. С этим может столкнуться каждый из пациентов, даже при хорошей гигиене ротовой полости.
Основные причины заболевания:
- болезнетворные микроорганизмы, попавшие в ротовую полость пациента;
- некоторые вирусные заболевания;
- токсические вещества, содержащиеся в пище.
Еще одной причиной образования аденомы слюнной железы считается пристрастие к курению табака. Дым, попадающий в организм, содержит в себе множество канцерогенов, которые повреждают железистый эпителий слюнных желез. Вследствие этого происходит включение защитных механизмов, что провоцирует усиленное деление клеток, в результате чего и образуется аденома.
Доброкачественные новообразования уха
К доброкачественным опухолям среднего уха относится гемангиома и различные неврогенные новообразования. Гемангиомы среднего уха проявляются следующими симптомами:
- Понижением слуха;
- Заложенностью уха;
- Ощущением шума.
Нередко первым симптомом заболевания является медленно наступающий паралич мимической мускулатуры на стороне расположения гемангиомы. По поводу гемангиомы среднего уха отоларингологи обычно производят полостную операцию или широко удаляют сосцевидный отросток.
Хемодектома среднего уха развивается из гломусных телец, которые в норме располагаются на дне барабанной полости, на куполе луковицы внутренней яремной вены и в височной кости. Они по строению отличаются от гломусных телец, которые располагаются в других областях. В зависимости от гистологического строения и соотношения клеточных скоплений существует 3 вида гломусных опухолей: аденоподобная, альвеолярная и ангиомоподобная. По клиническому течению выделяют ограниченную и распространённую формы хемодектомы.
Диагностика хемодектомы проводится с помощью рентгенографии яремной ямки, пирамиды височной кости, аттико-антральной области, сосцевидного отростка. Рентгенологическое исследование включает рентгенографию височной кости в трёх основных проекциях и томографию в прямой и боковой проекциях.
Лечение хемодектом хирургическое. Небольшие новообразования, которые не разрушают барабанную перепонку, удаляют или подвергают воздействию сверхнизких температур. Опухоли, распространившиеся в наружный слуховой проход, сосцевидный отросток, антрум, также подлежат хирургическому лечению. Отоларингологи производят различные по объёму операции – от тимпанотомии до расширенных радикальных оперативных вмешательств на ухе. Иногда используют криовоздействие. При опухолях, которые разрушают пирамиду и распространяются в полость черепа, проводят дистанционное гамма-облучение, вызывающее часто остановку роста или уменьшение хемодектомы.
Виды аденомы слюнной железы
Аденома характеризуется медленным ростом, поэтому пациент может на протяжение десятилетий даже не догадываться о существовании в его организме этой болезни. Многие обнаруживают наличие заболевания только при прохождении обследований по поводу других проблем, или во время планового осмотра. Быстрый рост опухоли свидетельствует о ее злокачественном перерождении.
Классификация:
- Полиморфная или плеоморфная. Представляет собой плотный капсулированный узел, содержащий светлую жидкость, лимфоидные клетки и фибробласты.
- Базальноклеточная. Представляет собой небольшой, четко отграниченный узел, структура плотная, однородная, серовато-белесоватого или коричневатого цвета. Может быть множественной.
- Каналикулярная. Отличается содержанием призматических эпителиальных клеток, которые собраны в тонкие пучки.
- Сальная. Это четко отграниченная опухоль, образованная из разных форм и размеров сальных клеток, с кистозными изменениями. Поверхность имеет серовато-белесоватый или желтый цвет. Опасности рецидива нет.
- Аденолимфома. Опухоль подвижна, содержит лимфу, доброкачественная, состоит из железистых эпителиальных структур.
- Моноформная. Состоит из крупных клеток с эозинофильной зернистой цитоплазмой и небольшим темным ядром, отличается светлым цветом.
- Аденокарцинома. Злокачественная эпителиальная опухоль, развивается в больших и в малых слюнных железах, имеет пролиферацию эпителия в протоковых образованиях в виде папиллярных, криброзных, тубулярных структур. Прогноз неблагоприятный.
Наиболее распространенный вид аденомы слюнной железы по месту локации – околоушная. Также выделяют аденомы подчелюстных желез, малых желез и подъязычной железы. Вне зависимости от места локации опухоли, единственным способом лечения заболевания является удаление аденомы.
Гломусная опухоль среднего уха
Тимпанальная параганглиома (гломусная опухоль среднего уха) развивается из гломусных телец, которые расположены на медиальной стенке или крыше барабанной полости, югулярная – на луковице яремной вены. Параганглиома относится к доброкачественным новообразованиям, но зрелые формы опухоли обладают инфильтрирующим и местнодеструктирующим ростом.
В связи с невозможностью тотального удаления, гломусная опухоль среднего уха может патологически распространяться на жизненно важные структуры организма (ствол мозга, внутреннюю сонную артерию).
Пациенты жалуются на «пульсирующий» шум в ухе. При объективном осмотре за барабанной перепонкой врач видит пульсирующую массу красного цвета. По мере роста новообразования возникают следующие симптомы:
- Нарушение слуха;
- Асимметрия лица;
- Дисфония (нарушение речи);
- Дисфагия (расстройство глотания).
При распространенном характере гломусной опухоли среднего уха обязательно проводят ангиографию. Исследование необходимо для того чтобы подтвердить сосудистый характер новообразования, определить его размеры, локализацию и источники кровоснабжения.
Это играет роль в возможности проведения эмболизации – малоинвазивной процедуры, которая является альтернативой оперативному вмешательству. Процедура направлена на предотвращение кровоснабжения повреждённого участка, что помогает уменьшить размеры новообразования и достичь хорошего эффекта при дальнейшем хирургическом удалении выявленной опухоли.
Лечение заключается в удалении гломусной опухоли среднего уха хирургическим путём. Тотальное хирургическое вмешательство выполняют при наличии гломусной опухоли, которая не распространяется за пределы среднего уха. При субтотальном (неполном) удалении новообразования, а также в зависимости от возраста пациента применяют лучевую терапию или стереотаксическую радиотерапию (гамма нож).
Лечение
Удаление аденомы слюнной железы — простая хирургическая операция, прогноз лечения в большинстве случаем является благоприятным. Единственная трудность, с которой можно столкнуться при лечении – повреждение лицевого нерва. Однако и для этой проблемы найдено решение.
Чтобы обеспечить доступ к опухоли, хирург препарирует лицевой нерв, осторожно поднимая его вверх. Только после этого опухоль удаляется. Удаление узла проводится в течение нескольких минут в челюстно-лицевых отделениях стоматологических клиник. Если результаты гистологического анализа тканей удаленной опухоли подтвердят ее доброкачественный характер, никакого дополнительного лечения не потребуется.
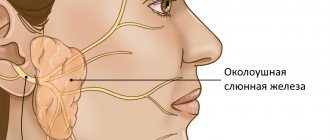
Околоушная слюнная железа (СЖ) является самой большой СЖ. Основная ее часть располагается в околоушно-жевательной области лица, непосредственно под кожей на наружной поверхности ветви нижней челюсти, меньшая — в позадичелюстной ямке.
Опухоли СЖ составляют 5% в структуре онкологической заболеваемости, причем до 80% опухолей поражают большие СЖ [5]. Отдельная группа — опухоли, локализующиеся в глоточном отростке околоушной СЖ. Они составляют <20% всех опухолей СЖ и 0,5% опухолей головы и шеи [4]. В большинстве случаев эти новообразования бывают доброкачественными, среди них превалируют (до 80-90%) плеоморфные (полиморфные) аденомы [1]. Частота их малигнизации — от 3,6 до 30% [2].
Общепринятый метод лечения больных с плеоморфными аденомами — хирургический [3]. Прогноз после адекватно проведенной операции, как правило, благоприятный. Частота рецидивов — до 8,0%. Они возникают в основном из-за нерадикально проведенной операции или других факторов, до конца не выясненных. При этом немалая роль отводится гормонально-метаболическим нарушениям [3].
В отделении опухолей головы и шеи РНИОИ за 5-летний период (2009-2013) наблюдались 5192 больных с опухолями головы и шеи, в том числе с опухолями глоточного отростка околоушной СЖ — 5 человек (1,5%), от числа больных с опухолями СЖ и 0,01% — с опухолями головы и шеи). Из этих 5 больных у 4 опухоли глоточного отростка изначально располагались в парафарингеальном пространстве и лишь у 1 констатирована мультицентрическая опухоль. Представляем клиническое наблюдение данного больного.
Больной С
., 23 лет, история болезни №С-437/г. Поступил в отделение опухолей головы и шеи РНИОИ с диагнозом «опухоль глоточного отростка правой околоушной СЖ». Жалобы на дискомфорт в полости рта, затрудненное жевание и проглатывание пищи, измененную речь.
При осмотре полости рта выявлена асимметрия мягкого неба за счет выбухания правого парафарингеального пространства, где мануально определялось новообразование с пульсацией у верхнемедиального его края.
Болен около 10 лет. В 2004 г., а затем в 2006 г. в детском отделении РНИОИ были удалены опухоли околоушной СЖ. По данным патогистологического исследования, в обоих случаях выявлена плеоморфная аденома (№26816-26817). В 2008 г. возник рецидив. Был госпитализирован в отделение опухолей головы и шеи РНИОИ, где проведена субтотальная, в плоскости ветвей лицевого нерва, паротидэктомия с удалением опухоли, расположенной в поверхностной части СЖ (рис. 1 и 2, см. на цв. вклейке)
Рис. 1. По данным КТ слева в парафарингеальной области определяется опухоль 53×62×60 мм дольчатого характера, гипоинтенсивной плотности деформирующая глотку.
Рис. 2. Из подчелюстного доступа парафарингеальная опухоль удалена радикально. . Заключение: плеоморфная аденома (№72483-488/08). В 2010 г. вновь рецидив. В данном случае опухоль находилась над углом нижней челюсти, т.е. на расстоянии до 2,5 см от места первых ее локализаций. Имелись увеличенные шейные лимфатические узлы на этой же стороне. Произведена паротидэктомия вместе с опухолью, включая фрагменты жевательных мышц. Одновременно осуществлена лимфодиссекция в объеме IIА-В, III уровней. Патогистологическое исследование вновь подтвердило плеоморфную аденому. В лимфатических узлах шеи онкопатология не выявлена.
В 2012 г. — новый рецидив: в проекции скулового отростка. Проведено удаление опухоли до кости. Патогистологическое заключение: плеоморфная аденома.
Следует отметить, что все проведенные операции осуществлялись хирургами, обладающими 30-35-летним опытом работы с данной категорией больных. Во всех случаях сохранялась целостность ветвей лицевого нерва. При каждой госпитализации больной проходил полное клиническое и лабораторное обследование, осматривался стоматологом и ЛОР-врачом.
В конце 2013 г. (через 1 год после последней операции, а их было 5) больной вновь обратился в РНИОИ с диагнозом «опухоль глоточного отростка околоушной слюнной железы». Компьютерная томография (КТ) подтвердила наличие новообразования в парафарингеальном пространстве справа (рис. 3 и 4)
.
Рис. 3. МРТ околоушной области. Опухоль занимает всю крылонебную ямку, деформируя носоглотку с вовлечением верхнечелюстной артерии и вены, смещая внутреннюю сонную артерию и вену кзади.
Рис. 4. КТ черепа. Справа в парафарингеальной области определяется опухоль дольчатого характера, деформирующая носоглотку и околоушную область без признаков прорастания. Пункционная биопсия выявила плеоморфную аденому. Встал вопрос об операции. Возможность резекции определялась состоянием внутренней сонной артерии (ВСА). Была проведена магнитно-резонансная томография (МРТ) с контрастированием сосудов околоушной области, глотки и шеи (рис. 5)
.
Рис. 5. МРТ с контрастным исследованием сосудов околоушной области, глотки и шеи. Четко визуализируются сосудистые структуры шеи. Признаков инвазии опухолевого процесса во внутреннюю, наружную, общую сонные артерии и яремную вену нет. Все магистральные сосуды оттеснены без признаков прорастания в них опухоли.
Исследование выявило отсутствие вовлечения ВСА в опухолевый процесс. Больной и его родственники дали согласие на операцию.
Операция проходила под эндотрахеальным наркозом с интубацией через предварительно наложенную трахеостому. Кожный разрез проведен в подчелюстной области от переднего края кивательной мышцы до переднего брюшка двубрюшной мышцы. Выделена и перевязана наружная сонная артерия выше язычной артерии. Послойно вскрыто парафарингеальное пространство. Тупым путем мануально и распатором опухоль отделена от глотки, основания черепа и других окружающих тканей. Кверху и медиально от нечетко прощупываемой верхушки опухоли мануально определялась пульсация ВСА. Нижняя часть опухоли вывихнута в рану (рис. 6, см. на цв. вклейке)
.
Рис. 6. Выделен в рану нижний край опухоли глоточного отростка околоушной слюнной железы.
Рис. 7. Удаленная фрагментами опухоль глоточного отростка околоушной слюнной железы. Прослежена маргинальная ветвь лицевого нерва. Выделить опухоль одномоментно целиком не удалось. Удаление осуществлено кускованием фрагментов опухоли (рис. 7, см. на цв. вклейке). Мануальная ревизия операционной полости позволяла думать о полном удалении новообразования. В полость операционной раны вставлен дренаж. Патогистологическое исследование макропрепарата вновь установило плеоморфную аденому (№1997-2003/14).
Послеоперационный период протекал без осложнений. Заживление раны произошло первичным натяжением. При выписке жалоб нет. Речь и глотание в норме. Восстановилась симметрия мягкого неба. Визуальный осмотр через 2,5 мес не выявил патологии. Однако по данным МРТ установлен продолженный рост опухоли с распространением в правую крыловидную ямку, окутыванием ВСА и прорастанием в ветвь нижней челюсти.
Хотя пересмотр стекол патогистологических исследований после всех проведенных операций подтверждал диагноз плеоморфной аденомы, c учетом длительности анамнеза и частоты рецидивирования данную ситуацию расценили как вероятность малигнизации. Был проведен консилиум с участием лучевых терапевтов; решено провести лучевую терапию. Облучения при СОД 40 Гр больной перенес удовлетворительно. Контрольная МРТ показала сокращение опухолевого процесса, в связи с чем облучение было продолжено до лечебной дозы 60 Гр.
Ежемесячный осмотр констатировал ремиссию. При наружном осмотре и мануальном исследовании полости рта патология не выявлялась. От контрольной МРТ пациент отказался. Находится под наблюдением в состоянии ремиссии 8 мес.
Плеомофные аденомы околоушной СЖ могут иметь множественность первичных зачатков. Их малигнизация характеризуется длительным (до нескольких лет) периодом. Чем длительнее существуют плеоморфные аденомы, тем больше шансов на их малигнизацию [3]. Локализация плеоморфной аденомы в глоточном отростке железы наблюдается редко. Публикаций на эту тему крайне мало. В представленном материале в связи с тем, что патогистологическое исследование выявляло плеоморфную аденому, затруднялось проведение адекватного лечения. В аналогичных случаях диагноз должен ставиться на основании клинико-морфологических данных, причем необходимо отдавать предпочтение клиническим данным.
Ретроспективно оценивая данный случай, следует заключить, что, вероятно, уже после 3-го рецидива надо было бы изменить тактику ведения больного с переходом на комбинированное лечение (операция и лучевая терапия). Наблюдение еще раз подтверждает правомерность тезиса о доминирующем значении клиники при постановке диагноза и выработке тактики лечения.
Осложнения
Несмотря на то, что лечение аденомы слюнной железы не представляет собой серьезной проблемы, важно помнить, что несвоевременное удаление опухоли грозит возникновением ряда осложнений. Самое серьезное из них – преобразование доброкачественного новообразования в злокачественное. В отличие от злокачественных образований, аденома слюнной железы может существовать бессимптомно, лишь в некоторых случаях вызывая асимметрию лица. Поэтому при выявлении малейших припухлостей, необходимо срочно обращаться к врачу. Своевременное удаление опухоли оградит множества весьма неприятных проблем.
Наиболее распространенные послеоперационные осложнения:
- риск развития синдрома Фрея (возникает при повреждении нервных вегетативных волокон, сопровождается покраснением и потливостью прооперированного участка лица);
- ощущение сухости во рту при полном удалении железы.
Наблюдение и регулярные консультации у врача позволяют свести все послеоперационные осложнения к минимуму.
Полип в ухе
К доброкачественным полипам уха относят полипы. Это новообразования, которые возникают в результате разрастания грануляционной ткани. Полип может располагаться в наружном слуховом проходе или среднем ухе. Новообразования, локализованные в ушах, способны распространяться и на другие отделы черепа.
Чаще всего полип является осложнением хронического воспалительного процесса в ухе. В месте хронического воспаления слизистой оболочки происходит постепенное разрастание тканей, замещение нормальной ткани на соединительную.» в наружный слуховой проход сквозь перфорационное отверстие барабанной перепонки.
Полип в ухе проявляется следующими симптомами:
- Гноетечением, иногда с примесью крови (остановка истечения гноя может обусловливаться закупоркой полипом слухового прохода);
- Зудом, шумом и болью в ухе;
- Ощущением сдавленности, присутствия инородного тела в ушной полости;
- Снижением или потерей слуха;
- Головными болями.
При отсутствии адекватного лечения полип, вызванный инфекцией в ухе, сам часто становится причиной хронического отита, поддерживает воспалительный процесс и препятствует проникновению лекарственных веществ к месту инфицирования. Разрастание полипа приводит к закупорке слухового прохода и глухоте. При определённых условиях возникает риск его перерождения в злокачественную опухоль.
При полипах незначительных размеров в ряде случаев отоларингологи проводят консервативную лечению кремами, содержащими глюкокортикоиды, антибактериальными каплями. При грибковой природе заболевания применяют противогрибковые препараты. Основным лечения полипа в ухе является оперативное вмешательство.
Полип отсекают амбулаторно специальной петлёй или посредством иного инструмента: кюретки, ушного конхотома. Радикальное оперативное вмешательство выполняется в стационаре. Операцию выполняют в случае локализации в полукружном канале свища. Альтернативным вариантом лечения является удаление полипов лазером.
Остеома в ухе
Остеома в ухе (экзостоз, остеофит) развивается в основном из компактного слоя задней стенки костного отдела наружного слухового прохода. Гораздо реже новообразования встречаются на нижней и верхней стенках этого отдела. Эндофитные остеомы проникают в толщу сосцевидного отростка. Остеома – доброкачественная опухоль, которая разрастается довольно медленно.
Остеома имеет вид округлого образования, которое покрыто кожным слоем, очень плотное при пальпации зондом Воячека. Лечится хирургическим путём. Операцию выполняют после того, как новообразование разрастётся до средних размеров. В этом случае удалять опухоль технически максимально удобно. При маленьком размере новообразования существует риск не удалить полностью патологическую ткань. Если остеома большого размера, можно во время операции захватить значительную часть здоровой косной ткани. Это спровоцирует большой дефект костной ткани.
Аденома за ухом
В околоушной области часто развивается доброкачественная опухоль – аденома околоушной железы. Новообразование по структуре напоминает саму слюнную железу. Причиной развития доброкачественных опухолей слюнных желез является образование изменённого железистого эпителия.
Новообразование заключено в капсулу, имеет мягкоэластичную консистенцию, не спаяно с кожей и окружающими тканями. Кожа над аденомой за ухом не изменена. Лечится оперативным путём. Для того чтобы пройти обследование и лечение доброкачественных опухолей уха и околоушной области, звоните по телефону в контакт центр Юсуповской больницы.