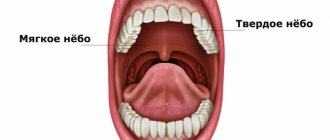
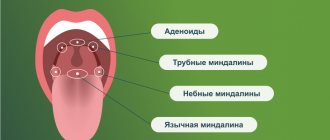
Металлический привкус при кашле: причины и симптомы
Следующие состояния могут вызвать у человека металлический привкус при кашле:
Заболевание десен
Заболевание десен или заболевание пародонта — это инфекция тканей десны во рту.
Накопление бактерий во рту может вызвать заболевание десен. Соблюдение правил гигиены полости рта обычно достаточно для предотвращения накопления бактерий. Курение является еще одной возможной причиной заболеваний десен.
Некоторые другие симптомы заболевания десен включают в себя:
- неприятный запах изо рта
- опухшие и воспаленные десны
- кровоточащие десны
- трудности с жеванием
- повышенная чувствительность в зубах
В более серьезных случаях заболевание может привести к отслоению десен и ослаблению или выпадению зубов.
Простуда
Простуда является результатом инфекции в носу, горле и легких. Риновирусные инфекции вызывают простуду и могут легко распространяться на других.
Большинство людей с простудой испытывают легкие симптомы, такие как боль в горле, насморк или заложенность носа и кашель. Некоторые люди также испытывают жар.
Простуда может повлиять на обоняние, которое затем влияет на вкус, потенциально вызывая металлический привкус во рту.
Синусовая инфекция
Инфекции пазухи носа могут вызвать потерю обоняния, которая может вызвать отсутствие обоняния и металлический вкус во рту.
Гайморовы пазухи — пустые места позади щек и лба, которые соединяются с носом. Инфекция пазухи, или синусит, может вызвать воспаление в пазухах. Это воспаление вызывает ряд симптомов:
- зеленая, жидкая субстанция, выходящая из носа
- заложенный нос
- кашель
- усталость
- лихорадка
- боль в горле
- неприятный запах изо рта
- боль в зубах
- головные боли
Симптомы инфекции гайморовых пазух отличаются от насморка, который влияет только на носовые ходы.
Некоторые виды лекарств
Некоторые лекарства могут вызывать металлический привкус во рту. Например, некоторые антибиотики и литий имеют этот побочный эффект.
Если побочные эффекты лекарств влияют на повседневную жизнь или затрудняют прием пищи и воды, можно обратиться к врачу. Важно не прекращать прием этих лекарств без предварительной консультации с врачом.
Расстройство желудка
Расстройство желудка относится к группе симптомов, которые влияют на желудочно-кишечную систему, включая дыхательные пути, желудок и кишечник. Расстройство желудка может вызвать:
- боль в животе
- неприятное чувство переполнения после еды
Расстройство желудка не является болезнью. Но оно может быть следствием некоторых заболеваний, например, гастрита, гастроэзофагеальной рефлюксной болезни (ГЭРБ) или синдрома раздраженного кишечника.
В других случаях расстройство желудка может вызвать пища, напитки или стресс.
Лечение рака
Лечение рака может повлиять на работу органов чувств и изменить нормальный отток слюны. Химиотерапия и лучевая терапия также могут вызывать металлический привкус во рту.
Около 80% людей, проходящих лечение от рака, испытывают изменения во вкусе пищи. В частности, лечение рака может привести к тому, что некоторые продукты — например, соленые, горькие или сладкие — будут иметь неприятный вкус.
Мясо, в частности, может иметь металлический вкус, в то время как другие продукты могут иметь более мягкий вкус, чем обычно.
Беременность
Гормоны беременности могут вызвать дисгевсию. Некоторые беременные женщины испытывают металлический привкус во рту из-за дисгевзии, искажения вкусовых ощущений человека.
Люди с дисгевсией испытывают изменения в своем вкусе. Вкус имеет тенденцию быть соленым, прогорклым или металлическим. Иногда продукты могут вообще не иметь вкуса.
Дисгевсия наиболее распространена в первом триместре, и вкус обычно возвращается к нормальному во втором триместре.
Механизмы развития плеврита при онкозаболеваниях
Механизмы образования плеврального выпота при раке различны и связаны с влиянием злокачественной опухоли:
- При прямом
. Речь идет о проникновении метастазов в плевру, что приводит к увеличению проницаемости капилляров и чревато обструкцией лимфоузлов. Это приводит к снижению оттока лимфы из плевры и к закупорке грудного протока или бронха. - При опосредованном
. Развивается гипопротеинемия (снижение белка в плазме крови), опухолевые пневмонии и эмболии легочных сосудов.
Причиной экссудации (выхода жидкости) в плевру также может быть предшествующая лучевая терапия. По причине многообразия предрасполагающих факторов и механизмов развития плеврита при раке, следует различать злокачественный выпот и карциноматоз плевры, который имеет связь с вовлечением плевры в опухолевый процесс при раке легкого.
Чаще всего плеврит легких при онкологии развивается при совокупности причин:
- метастазирование в плевру, приводящее к чрезмерной проницаемости капилляров и вызывающее появление выпота;
- поражение лимфатических узлов средостения (расположенных в грудной клетке между легкими), что чревато нарушением оттока лимфы;
- развитие хилоторакса (скопления лимфы с высоким содержанием жира в плевральной полости) вследствие поражения лимфатического протока;
- обструкция бронхов, возникающая при перекрытии бронхиального просвета опухолью, что приводит к снижению давления в плевральной полости, способствуя притоку жидкости.
При раке плеврит развивается на фоне нарушения защитных функций организма. Воспалительный процесс также всегда имеет связь с аутоиммунными расстройствами и травмами. Онкологические процессы в организме чаще всего сопровождаются развитием экссудативной формы плеврита – гидроторакса (скопления жидкости в плевральной полости).
Металлический привкус при кашле: лечение
Лечение металлического вкуса при кашле будет зависеть от его причины. Некоторые его причины убрать легко, в то время как другие могут сохраняться долго.
Заболевание десен обычно поддается лечению с помощью надлежащих мер гигиены полости рта. Они включают в себя чистку зубов каждый день, чистку зубной нитью и, при необходимости, использование жидкости для полоскания рта. Также может помочь прекращение курения.
Антибиотики являются первой линией лечения многих бактериальных инфекций. Например, для лечения синусовой инфекции врач назначит антибиотик. Врач также может предложить другие лекарства для облегчения симптомов, такие как противоотечное средство или антигистаминный препарат.
Лекарства, отпускаемые без рецепта, очень эффективны для лечения большинства случаев расстройства желудка. Например, антациды помогают нейтрализовать избыток желудочной кислоты, которая вызывает изжогу.
В более тяжелых случаях могут потребоваться лекарства по рецепту. Например, ингибиторы протонной помпы особенно эффективны у людей, у которых также есть изжога.
Если металлический привкус является результатом лечения рака, важно не заниматься самолечением. Избегайте употребления каких-либо витаминов, добавок или других продуктов без предварительной консультации с врачом. Это может помешать лечению.
Также, для устранения металлического привкуса, люди могут попробовать использовать пластиковую или стеклянную посуду вместо металлической. Цитрусовые, сахар и соль также могут помочь скрыть металлический привкус во рту.
Возможно, прежде чем добавлять в пищу дополнительный сахар или соль, необходимо проконсультироваться с врачом.
Не отказывайтесь от лекарств, вызывающих металлический привкус, не посоветовавшись предварительно с врачом.
Что дает желто зеленый цвет гнойной мокроте?
Органы дыхания — это открытая система трубок лишенная клапанов, мембран, сфинктеров и т.п. Воздух который мы вдыхаем помимо органической и неорганической пыли содержит микроорганизмы. Это вирусы, бактерии, грибы. Попадая в нутро дыхательной системы они могут быть удалены из нее при помощи слизи и ворсинок. При этом человек даже и не ощутит присутствие чужеродных объектов в бронхах. Но при при заболевании микробы получают преимущество, быстро размножаются, вступают в конфликт с иммунной системой человека. Они гибнут, гибнут клетки защитники, повреждается окружающая ткань. Происходят сложные цитотоксические реакции. Вот все эти «военные» действия приводят к изменению окраски мокроты. Чем более выражен процесс воспаления тем более гнойной станет мокрота. При хронических долгопротекающих процессах мокрота приобретает зелено бурый характер, становиться вязкой. При этом пациент может откашливать мокроту в виде слепков бронхов. Зеленого цвета.
Гнойный характер мокроты может быть при острых и хронических заболеваниях легких. В любом случае этот симптом нельзя игнорировать. Лечебные мероприятия должны быть проведены быстро и эффективно.
Мокрота с вкраплениями темно-серых комочков может свидетельствовать о росте плесневых грибов или туберкулезной инфекции.
Канареечный цвет мокроты характерен для аспергиллеза легких.
Klebsiella pneumoniae вызывает кашель с мокротой цвета и консистенции «малинового желе».
Мокрота желтого цвета — характерна для острых заболеваний вызванных Staphylococcus aureus, стрептококками S. pneumoniae, S. pyogenes. Такая мокрота может быть у любого легочного заболевания от острого бронхита, до пневмонии.
Мокрота зеленого цвета более характерна для хронических заболеваний легких это могут быть бактериальные ассоциации грамположительных и грамотрицательных бактерий. Таких как Haemophilus influenzae + Staphylococcus aureus. Или синегнойная палочка P. aeruginosa в сочетании со стрептококками. Встречается у пациентов с бронхоэктазами, ХОБЛ, при муковисцидозе.
Густая зеленая мокрота с запахом говорит об абсцессе легкого, абсцедирующей пневмонии. Возбудителями могут быть S. aureus, K. pneumoniae, грамм-негативные бациллы, Streptococcus pyogenes Haemophilus influenzae.
Наличие крови в мокроте может указать на ТЭЛА, раковую опухоль или проблемы с гортанью.
Что делать?
При острых заболеваниях гнойная мокрота появляется не сразу, а обычно на 4 день заболевания. Если откашливание подобной мокроты сопровождается повышением температуры тела, то необходима помощь врача. Не нужно заниматься самолечением!
При ХОБЛ, бронхоэктатической болезни, обструктивном бронхите мокрота может принять гнойный характер в течение одного двух дней. Часто зелено-желтый цвет мокроты присутствует у человека страдающего хроническими легочными заболеваниями постоянно. При обострениях она становиться интенсивно зеленого цвета, и откашливается в больших количествах. Пациенты с хроническими заболеваниями легких должны иметь индивидуальный план, предписанный пульмонологом для превентивных и срочных действий в связи с появлением гнойной мокроты. Если у вас такого плана нет, то напомните своему врачу, что такой план вам необходим. Если ваши активные действия не помогают в течение 5-7 дней обращайтесь к пульмонологу.
Заболевания для которых характерна гнойная мокрота
- ХОБЛ,
- Бронхоэктазы,
- Пневмония,
- Хронический гнойно обструктивный бронхит,
- Абсцесс легких, абсцедирующая пневмония,
- Туберкулез легких,
- Муковисцидоз,
- Гнойные процессы в носоглотке,
- Аспергиллез легких,
- Нетуберкулезный микобактериоз.
Диагностика
Диагностика болезней органов дыхание приводящие к отхаркиванию гнойной мокроты это комплекс мероприятий включающий в себя осмотр, аускультацию, перкуссию грудной клетки.
Обязательное рентгенологическое исследование. Более информативным считается компьютерная томография органов грудной клетки (КТ ОГК).
Функциональные дыхательные тесты — ФВД, бодиплетизмография и диффузионный тест часто бывают необходимы.
Исследование мокроты важный этап для назначения лечения и оценки прогноза заболевания. Важны рутинные анализы мокроты позволяющие оценить выраженность воспаления (путем подсчета количества лейкоцитов в мокроте), эозинофилов. Общий анализ мокроты может помочь определить микобактерии туберкулеза. Фрагменты мицелия или псевдомицелия грибов.
Микробиологический метод (посев мокроты) отвечает на вопрос как называется микроорганизм который вызывает гнойное, слизисто гнойное воспаление в легочной ткани. Мокроту сеют на специальные питательные среды, подсчитывают колонию и определяют название возбудителя. Выявление H. influenzae, M. catarrhalis и S. Pneumoniae.
Например факторы риска инфекции Pseudomonas включают недавнюю госпитализацию (2 дня в течение последних 90 дней), частое введение антибиотиков (4 курса в течение прошлого года), тяжелый ХОБЛ, выделение P. aeruginosa во время предыдущего обострения, колонизация Pseudomonas в течение стабильного периода и системное использование глюкокортикоидов.
Потребует назначение антибиотиков направленных на уничтожение именно этих микроорганизмов.
Чем можно помочь?
Первое — необходимо лечить заболевание приведшее к кашлю с гнойной мокротой. Будь это острое или хроническое заболевание. Наличие кровохарканья является безотлагательной причиной обращения к врачу.
- Если заболевание вызвано бактериальной флорой то назначаются антибактериальные препараты.
- Если мы имеем дело с гриппом и на его фоне развившейся бактериальной пневмонией — необходимы комбинация противовирусных препаратов и антибиотиков
- Если причиной гнойной мокроты является грибковая инфекция — то необходимо проводить лечение противогрибковыми препаратами
- Если выявлен туберкулез то противотуберкулезными средствами.
Для быстрого ответа на лечение эффективным могут быть бронхоскопии. Это манипуляции при которых внутрь бронха вводят гибкий эндоскоп который отсасывает из бронхов гнойную мокроту, и при помощи него же можно заливать антисептик и антибиотик внутрь бронха. Но метод травматичен, неприятен и опасен осложнениями.
Альтернативой бронхоскопии можно считать аппаратные технологии откашливания- внутриальвеолярные перкутор, аппараты виброжилеты, комплексы упражнений ЛФК, дыхательных тренажеров и откашливателей для домашнего использования.
Когда обратиться к врачу
Металлический привкус при кашле может быть симптомом состояния, которое требует медицинской помощи. Например, сопутствующие лихорадочные симптомы могут указывать на инфекцию, которую мнужно лечить только с помощью рецептурных лекарств.
Большинство людей не нуждаются в медицинской помощи при легких состояниях, таких как простуда. Тем не менее пожилые люди должны обратиться к врачу, если их симптомы все время ухудшаются или сохраняются в течение более чем нескольких дней.
Если лекарство или лечение рака вызывает проблему, прежде чем вносить какие-либо изменения, сперва обратитесь к врачу. Врач может назначить другое лекарство или посоветовать другие возможные изменения.
Симптомы злокачественного плеврита
Клиническая картина злокачественного плеврита различна. В 25% случаев симптоматика отсутствует. Заболевание диагностируется при проведении обследования. Патология начинает проявляться преимущественно только тогда, когда объем жидкости достигает 300 мл.
При локализации злокачественной опухоли во внутренних органах отмечается развитие характерных признаков. Плеврит при раке легких сопровождается:
- Болью в груди
. Хронический симптом наблюдается преимущественно при мезотелиоме (первичном мягкотканом новообразовании). Выраженная боль возникает при поражении ребер и позвонков метастазами. Симптом характерен для прорастания раковой опухоли в грудную стенку. - Кашлем
. При изолированной форме плеврита обычно является сухим. В случае присоединения респираторной инфекции начинает выделяться мокрота. При наличии злокачественного новообразования в просвете бронха в мокроте присутствует кровь и гной. - Одышкой
. В случае экссудативной формы плеврита развивается на фоне скопления жидкости вокруг легкого. Выпот сдавливает орган, препятствуя его полноценному расправлению, что приводит к ограничению движения диафрагмы. Одышка может иметь разную степень выраженности, что зависит от увеличения количества свободной жидкости. - Бледностью кожного покрова
. При скоплении плеврального выпота отмечается нарушение оттока крови в области шейных вен, которые набухают и становятся заметными при проведении визуального осмотра.
Помимо перечисленных симптомов, метастатический плеврит при раке сопровождается лихорадкой, потерей веса и ухудшением аппетита. Также наблюдается повышенная потливость, чрезмерная утомляемость и вялость. Движения пораженной стороны грудной клетки отстает при дыхании, по сравнению со здоровым легким.
Характерным признаком опухолевого плеврита является постепенное нарастание одышки, которая сопровождается характерной тяжестью в области грудной клетки. Больной постоянно ложиться на больной бок, что способствует временному улучшению состояния, т. к. здоровое легкое при этом полностью расправляется.
Какие виды рака чаще всего приводят к плевриту?
Прогноз плеврита при онкологии зависит от пораженного раком органа. Наибольшая выживаемость установлена при злокачественной опухоли молочной железы и яичников. Прогноз плеврита легких при онкологии гораздо хуже. Для определения исхода используется шкала LENT, которая учитывает не только состояние, но и функциональные возможности пациента.
Чаще всего плеврит развивается при раке:
- легкого (24-50% пациентов);
- яичников (до 10%);
- молочной железы (48%).
Реже осложнение возникает при наличии злокачественного процесса в толстой кишке, желудке и поджелудочной железе – от 1 до 6% случаев. Прогноз и терапевтические возможности определяются распространенностью и характером опухолевого процесса. Значение имеет степень чувствительности к медикаментозной терапии.
Если злокачественная опухоль чувствительна к цитостатикам, как при раке яичников, груди и легкого, то при своевременном принятии лечебных мер удается предотвратить рецидивы экссудации. При неэффективности системной терапии для улучшения прогноза проводится плевродез.