Теория и практический опыт в ультразвуковой диагностике патологии слюнных желез
УЗИ аппарат HS40
Лидер продаж в высоком классе.
Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
В отечественной и зарубежной литературе встречается много работ, посвященных сиалогии (от греч. Sialon — слюна и logos — учение) — науке о заболеваниях и повреждениях слюнных желез, методах их диагностики и лечения. По данным разных авторов, на долю заболеваний слюнных желез приходится до 24% всей стоматологической патологии. В настоящее время в клинической практике наиболее часто встречаются дистрофические, воспалительные заболевания слюнных желез (сиалоаденозы, сиалоадениты), а также опухоли и врожденные пороки развития слюнных желез. Кроме того, патологические изменения слюнных желез часто сопутствуют другим заболеваниям (сахарный диабет, бронхоэктатическая болезнь, саркоидоз, цирроз печени, гипертриглицеридемия, лимфогранулематоз и др.).
Для диагностики заболеваний слюнных желез используются различные инструментальные методы [1]:
- рентгенография (при подозрении на образование камней в протоках слюнных желез, однако в 20% камни поднижнечелюстных слюнных желез и 80% околоушных слюнных желез нерентгеноконтрастны);
- сиалография (исследование протоков слюнных желез с рентгеноконтрастным веществом, редко оказывается полезно при дифференцировании опухолей от воспалительных процессов, однако она может помочь дифференцировать объемное образование слюнных желез от образований в соседних тканях. У больных с подозрением на аутоиммунное заболевание слюнных желез может обнаружиться характерная картина мешотчатого расширения протоковой системы. При острой инфекции слюнных желез сиалографию предпринимать не следует [2]);
- компьютерная томография вместе с сиалографией;
- ультразвуковой метод (является наиболее доступным, безопасным и информативным в процессе дифференциальной диагностики патологического состояния слюнных желез).
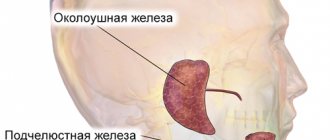
Анатомия слюнных желез [3]
Выделяют три пары больших слюнных желез (СЖ) и много малых. К большим относят парные околоушные, поднижнечелюстные и подъязычные СЖ. Околоушная слюнная железа (ОУСЖ) расположена на наружной поверхности ветви нижней челюсти у переднего края грудиноключично-сосцевидной мышцы, а также в позадичелюстной ямке. Размеры колеблются в значительных пределах: длина 48-86 мм, ширина 42-74 мм, толщина 22-45 мм. ОУСЖ покрыта околоушной фасцией, которая является ее капсулой и плотно сращена с ней. Иногда у переднего края ОУСЖ располагается добавочная долька размером 10-20 мм, имеющая свой проток, впадающий в околоушный. Из железы околоушный проток выходит на границе ее верхней и средней трети, затем он проходит по наружной поверхности жевательной мышцы параллельно скуловой дуге и поворачивает на 90° кнутри, пронизывая жировую клетчатку и щечную мышцу. Проекция околоушного протока на кожу щеки определяется на линии, соединяющей козелок ушной раковины и угол рта. Открывается околоушный проток в преддверии полости рта на уровне 1-2 больших коренных зубов. Диаметр протока в среднем 1,5-3,0 мм, его протяженность 15-40 мм. В толще железы проходят ветви наружной сонной артерии, лицевой нерв и его ветви, ушно-височный нерв. Вокруг ОУСЖ и в ее паренхиме располагается много лимфатических узлов (рис. 1), которые могут являться первичным или вторичным коллектором для отвода лимфы от зубов и тканей полости рта.
Рис. 1.
Лимфатические узлы в толще околоушной слюнной железы.
Поднижнечелюстная слюнная железа (ПНЧСЖ) расположена в поднижнечелюстном треугольнике между телом нижней челюсти, передним и задним брюшками двубрюшной мышцы. Размеры железы составляют: передне-задний 20-40 мм, боковой 8-23 мм, верхненижний 13-37 мм. Сзади ПНЧСЖ отделена от ОУСЖ отростком собственной фасции шеи. Медиальная поверхность железы в переднем отделе лежит на челюстно-подъязычной мышце. Поднижнечелюстной проток, перегибаясь через задний край этой мышцы, располагается на латеральной поверхности подъязычно-язычной мышцы. Затем идет между медиальной поверхностью подъязычной СЖ и подбородочно-язычной мышцей до места своего выходного отверстия в области подъязычного сосочка. В толще железы проходят лицевая артерия и ее ветви, язычная артерия и одноименные вены.
Подъязычная слюнная железа (ПЯСЖ) расположена на дне полости рта в подъязычной области параллельно телу нижней челюсти. Размеры железы составляют: продольный 15-30 мм, поперечный 4-10 мм и вертикальный 8-12 мм. Проток ПЯСЖ проходит по ее внутренней поверхности и открывается в области переднего отдела подъязычного валика самостоятельно или вместе с поднижнечелюстным протоком. Иногда проток ПЯСЖ впадает в средний отдел протока ПНЧСЖ.
Малые слюнные железы — губные, щечные, язычные, небные, резцовые — располагаются в соответственных участках слизистой оболочки. Могут быть источником развития аденокарцином полости рта.
Патология слюнных желез
Пороки развития СЖ встречаются редко. Наиболее распространены аномалии размера желез (агенезия и аплазия, врожденная гиперплазия (рис. 2) и гипоплазия), их расположения (гетеротопия, добавочные СЖ), аномалии выводных протоков (атрезия, стеноз, эктазия, кистозная трансформация, дистопии протоков).
Рис. 2.
Гиперплазия левой подъязычной слюнной железы.
Сиаладениты — большая группа полиэтиологических воспалительных заболеваний СЖ (рис. 3). Первичные сиаладениты — сиаладениты, рассматриваемые в качестве самостоятельных заболеваний (например, эпидемический паротит). Вторичные сиаладениты — сиаладениты, являющиеся осложнениями или проявлениями других заболеваний (например, сиаладенит при гриппе). Эхографическая картина при разной этиологии малоспецифична. Этиология имеет клиническое значение в процессе определения тактики лечения.
Рис. 3.
Сиаладенит правой поднижнечелюстной слюнной железы.
По этиологическому фактору сиаладениты классифицируют [4] на:
- сиаладениты, развивающиеся под влиянием факторов физической природы (травматический сиаладенит, лучевой сиаладенит (рис. 4) возникает при лучевой терапии злокачественных опухолей головы и шеи);
- сиаладениты, развивающиеся под действием химических факторов (токсические сиаладениты);
- инфекционные сиаладениты (пути проникновения ифекции в СЖ: стоматогенный (через протоки), контактный, гематогенный и лимфогенный);
- аллергические и аутоиммунные сиаладениты (рецидивирующий аллергический, болезнь и синдром Шегрена и др.);
- миоэпителиальный сиаладенит, вызванный патологическим процессом, ранее обозначавшийся как доброкачественное лимфоэпителиальное поражение. Термин доброкачественное лимфоэпителиальное поражение впервые применил J.T. Godwin в 1952 г., заменив понятие болезнь Микулича;
- обструктивные сиаладениты, развивающиеся при затруднении оттока слюны при обструкции выводного протока камнем (рис. 5-7) или сгустившимся секретом, а также вследствие рубцового стеноза протока. По распространенности процесса различают очаговый, диффузный сиаладениты и сиалодохит — воспаление выводного протока. Течение процесса может быть острым и хроническим;
- пневмосиаладенит, развивающийся при наличии в ткани СЖ воздуха при отсутствии бактериальной газообразующей инфекции. Воздух проникает в железу из полости рта при повышении там давления через проток. Пневмосиаладенит характерен для ряда профессий, прежде всего для стеклодувов и музыкантов, играющих на духовых инструментах.
Рис. 4.
Постлучевой сиаладенит.
Рис. 5.
Камень протока поднижнечелюстной слюнной железы.
Рис. 6.
Камень в паренхиме поднижнечелюстной слюнной железы.
Рис. 7.
Камень в протоке поднижнечелюстной слюнной железы.
Опухоли слюнных желез
Опухоли слюнных желез подразделяются на две группы: эпителиальные и неэпителиальные. Эпителиальные опухоли преобладают у взрослых (95%). У детей в СЖ эпителиальные и неэпителиальные опухоли встречаются одинаково часто. Помимо истинных опухолей в СЖ развиваются процессы, напоминающие опухоли (опухолеподобные поражения).
Среди эпителиальных опухолей СЖ различают доброкачественные новообразования, а также злокачественные — карциномы.
К доброкачественным эпителиальным новообразованиям СЖ относят папилломы протоков, аденомы и доброкачественную сиалобластому. Аденомы СЖ делят на две группы: полиморфные (самая частая аденома СЖ) и мономорфные (все остальные) аденомы. В группу мономорфных аденом были искусственно включены опухоли разного строения, происхождения и прогноза.
Плеоморфная (полиморфная) аденома (смешанная опухоль СЖ) — аденома СЖ, построенная из двух типов клеток: эпителия протоков и миоэпителиоцитов. Макроморфологическая картина. Опухоль обычно представляет собой эластичный или плотный узел дольчатой серовато-белой ткани, как правило, инкапсулированный частично. Типичной для плеоморфной аденомы является так называемая хондроидная строма, напоминающая гиалиновый хрящ. Варианты эхографического изображения плеоморфных аденом представлены на рисунке 8.
Рис. 8.
Плеоморфная аденома СЖ.
Опухоль Уортина — аденолимфома, в которой образуются множественные кистозные полости, покрытые двухслойным эпителием. В просвет кист вдаются сосочки. В строме опухоли происходит выраженная пролиферация лимфоидной ткани. Эта опухоль почти исключительно развивается в околоушной железе.
Другие варианты доброкачественных опухолей встречаются реже. Это доброкачественная онкоцитома (оксифильная аденома), базально-клеточная аденома, канальцевая аденома, цистаденома доброкачественная сиалобластома.
Среди доброкачественных первичных неэпителиальных опухолей наиболее часто встречаются гемангиома, лимфангиома, нейрофиброма и липома.
Среди злокачественных неэпителиальных опухолей чаще обнаруживаются злокачественные лимфомы (они возникают, как правило, на фоне миоэпителиального сиалоаденита, болезни и синдрома Шегрена).
Опухолеподобные поражения слюнных желез
Рис. 9.
Кисты слюнных желез.
- Кисты слюнных желез (мукоцеле). Различают два типа мукоцеле СЖ: ретенционный тип (ретенционная киста малой СЖ, формирующаяся при задержке слюны в выводном протоке) и тип внутритканевой секреции, когда при травме стенки протока слюна поступает непосредственно в волокнистую ткань, окружающую железу. Мукоцеле дна полости рта называются также ранулами.
- Кисты выводных протоков больших СЖ — выраженная дилатация выводного протока вследствие задержки в нем секрета. Блокада оттока слюны может быть вызвана различными причинами: опухолью, камнем, уплотнившейся слизью, поствоспалительным стенозом вплоть до рубцовой облитерации просвета.
- Сиалоаденоз (сиалоз) — неопухолевое и невоспалительное симметричное увеличение СЖ вследствие гиперплазии и гипертрофии секреторных клеток. Исходом сиалоза нередко является липоматоз СЖ. Процесс имеет хроническое рецидивирующее течение. Сиалоз встречается при ряде заболеваний и состояний: сахарный диабет, гипотиреоз, недостаточность питания, алкоголизм, цирроз печени, гормональные нарушения (гипоэстрогенемия), реакции на лекарственные препараты (чаще всего на антигипертензивные), неврологические нарушения.
Аденоматоидная гиперплазия малых СЖ приводит к их увеличению до 0,5-3,0 см в диаметре. Причинами аденоматоидной гиперплазии являются травма и длительное воздействие ионизирующей радиации.
Онкоцитоз — возрастные изменения секреторных клеток и эпителия протоков СЖ. СЖ при этом могут слегка увеличиваться, но обычно величина их не меняется.
Подводя итог, хочется отметить, что ультразвуковое исследование с применением допплерографии во многих наших наблюдениях помогало точно определить характер патологического процесса в СЖ. Однако этот метод диагностики не позволяет однозначно подтвердить или опровергнуть злокачественный характер образования слюнных желез.
Литература
- Доброкачественные и злокачественные опухоли мягких тканей и костей лица. А.Г. Шаргородский, Н.Ф. Руцкий. М.: ГОУ ВУНМЦ, 1999.
- Топографическая анатомия и оперативная хирургия. И.И. Каган, С.В. Чемезов. М.: ГЭОТАР-Медиа, 2011.
- Слюнные железы. Болезни и травмы. В.В. Афанасьев. М.: ГЭОТАР-Медиа, 2012.
- Воспалительные заболевания тканей челюстно-лицевой области и шеи. А.Г. Шаргородский. М.: ГОУ ВУНМЦ, 2001.
УЗИ аппарат HS40
Лидер продаж в высоком классе.
Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Этиология заболевания
Чаще болезнь поражает детей, но иногда ей заболевают и взрослые. У последних отмечается тяжелое течение сиалоаденита, особенно у мужчин.
Воспаление слюнной железы возникает по разным причинам под действием множества факторов, поэтому заболевание относится к полиэтиологическим. Но одно условие предшествует патологическому процессу всегда – это присутствие патогена, инфекционного агента. В большинстве случаев это либо вирусы, либо бактерии.
Наиболее распространенные предпосылки для воспаления слюнных желез:
любой очаг инфекции, который расположен в полости рта и уха; носительство патогенных или условно-патогенных микроорганизмов; туберкулез, сифилис, ВИЧ; метаболические нарушения; любые иммунодефицитные состояния; скарлатина, краснуха, корь и другие инфекционные патологии; вирусные болезни, такие как грипп, цитомегаловирус; микозы; пневмония, бронхопневмония; онкологические заболевания; доброкачественный лимфоретикулез.
Самыми распространенными механизмами передачи этой инфекционной болезни являются: воздушно-капельный, контактный, гемоконтактный, однотогенный.
Физические свойства и состав слюны
Биологическая жидкость у здорового человека обладает рядом физических и химических свойств. Они представлены в таблице.
Таблица 1. Нормальные характеристики слюны.
| Показатель | Характеристика |
| Прозрачность | Прозрачная, незначительные включения воздуха, кусочков пищи. |
| Плотность | Чуть выше плотности воды, зависит от состава – от 1 до 1,12 г/мл. |
| Цвет | В норме – отсутствует. |
| Вязкость | Незначительная и непостоянная, зависит от текущего состояния организма. |
| Вкус | Отсутствует. |
| рН | Щелочная – 7,4–8,0. |
Основным компонентом ротовой жидкости является вода – до 98%. Остальные составляющие можно условно разделить на кислоты, минеральные вещества, микроэлементы, ферменты, металлические соединения, органику.
Профилактика
Предотвратить воспаление слюнной железы проще, чем лечить. Для этого нужно соблюдать всего 4 правила:
санировать полость рта, вылечить кариозные зубы, фарингит, тонзиллит; убрать очаги инфекции, особенно те, что расположены вблизи слухового прохода и горла; стимулировать, укреплять иммунную систему; беречь свой организм от стрессов и меньше нервничать. Острый процесс заканчивается либо переходом в хронизацию, либо выздоровлением. Хронические сиалоадениты нередко осложняются атрофией, склерозированием и трудно поддаются лечению. Именно поэтому так важно своевременно обращаться к врачу и не заниматься самолечением.
КАК СКАНИРОВАТЬ (ПРОТОКОЛЫ)
Околоушная железа
Околоушная железа может быть легко изучена, когда голова пациента повернута на бок и находится в положении переразгибания. Краткое изложение процедуры сканирования содержится во вставке 3.
| Вставка 3 Процедура сканирования околоушной железы
|
Сначала сканируется железа в поперечном сечении, начиная от угла челюсти до точки, слегка выше козелка. Затем сканируется продольная проекция. Ультразвуковой датчик должен быть адекватно приложен к поверхности кожи, с применением достаточного количества геля, особенно в области угла челюсти.
Подчелюстная железа
Если голова пациента умеренно разогнута, то подчелюстная железа может быть ультрасонографически исследована без каких-либо проблем. В первую очередь по средней линии шеи ультразвуковой датчик перемещается в поперечном направлении от подъязычной кости до горизонтальной ветви нижней челюсти. Иногда обе подчелюстные железы могут отображаться одновременно. Затем, при движении датчика в сторону, параллельно горизонтальной ветви нижней челюсти, можно получить четкое изображение соответствующей подчелюстной железы. Здесь необходимо обеспечивать хороший контакт геля с датчиком на коже.
Подъязычная железа
Исследование подъязычной железы не имеет существенных различий в процедуре, по сравнению с исследованием подчелюстной железы. Датчик помещается на кожу в поперечной плоскости по срединной линии сразу под нижней челюстью, что позволяет визуализировать обе подъязычные железы. Важно отметить, что все усредненные структуры должны находиться в пределах 0,2 мм друг от друга, и любые резко выделяющееся значения тщательно оцениваются и отбрасываются и, если необходимо, повторно анализируются.
Что можно делать на дому
Лечение воспаления слюнных желез в домашних условиях допустимо, но только на самых начальных стадиях болезни или в сочетании с традиционными методами терапии. Чтобы избежать осложнений, нужно в обязательном порядке обращаться к врачу.
Чтобы ускорить выздоровление, можно пить и полоскать рот отварами на основе следующих трав:
ромашка; мята; малина; хвоя; эвкалипт; синеголовник; шалфей; бузина.
Отличным народным средством для снижения болезненности и воспалительного процесса является ароматерапия с эфирными маслами пихты, хвои, эвкалипта и многих других масел.