Подробное описание исследования
Рак слюнной железы — злокачественная опухоль слюнной железы, сформированная из эпителиальных клеток. Опухоли околоушных слюнных желез (ОСЖ) относятся к редкому типу новообразований. В основном развиваются в возрасте от 20-ти до 40-ка лет. Чаще встречаются у мужчин, чем у женщин. Опухоли, как правило, расположены в области мягких тканей лица и часто становятся причиной серьезных косметических дефектов, вызывая парез лицевого нерва.
Основными факторами риска развития рака слюнной железы являются:
- Хронические воспалительные заболевания полости рта;
- Нарушения гормонального фона;
- Генетические нарушения;
- Курение;
- Алиментарные факторы (низкое содержание витаминов, высокое содержание жиров в пище).
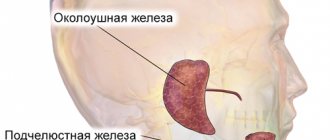
Чаще всего поражаются ткани околоушной слюнной железы — 80 %, реже опухоль развивается в тканях поднижнечелюстной слюнной железы — 15 %, подъязычной или малой слюнной железы.
Выделяют следующие варианты развития патологии:
- Первичный рак (из тканей самой железы);
- Вторичный рак (метастазы или прорастание из соседних органов).
По гистологическим показателям опухоли слюнных желез представляют собой наиболее неоднородную группу новообразований человека. Более половины из них составляют доброкачественные образования.
Доброкачественные новообразования околоушных слюнных желез выявляются более чем у 30 % обратившихся с жалобами пациентов, злокачественные — у 65 %. Среди морфологических типов доброкачественных опухолей околоушной слюнной железы, наиболее часто диагностируют плеоморфную аденому (доброкачественное образование, формирующееся в железистом эпителии), аденолимфому, липому и очень редкую аденокистозную опухоль (формируют клетки эпителия, выстилающие просвет железы).
Злокачественные опухолевые образования чаще всего представлены: мукоэпидермоидным раком (формируют клетки, секретирующие слизь и эпителий) и аденокарциномой. Также встречается ацинозноклеточная карцинома, которая в основном поражает ткани околоушной слюнной железы.
Обычно в ходе осмотра пациентов, при пальпации, выявляют плотное безболезненное образование в области слюнных желез, которое по словам пациентов растет в основном очень медленно. Приблизительно в трети случаев может присутствовать болевой синдром.
«Золотой стандарт» диагностики опухолей слюнных желез — аспирационная пункция опухоли с последующим гистологическим исследованием полученного материала, проводимая до операции или интраоперационно. Диагностическая ценность этого метода составляет до 90 %, потому как ткани пораженного участка изучаются напрямую под микроскопом.
Аспирационная пункция (биопсия) проводится при помощи специальной иглы, под контролем УЗИ. Исследование позволяет подтвердить или уточнить поставленный диагноз, отследить динамику роста образования и проанализировать изменения, произошедшие в ходе терапии опухоли.
В ходе гистологического исследования оценивается три показателя:
- Размер опухоли и степень ее распространения (Т);
- Наличие поражения регионарных лимфатических узлов метастазами (N);
- Определение метастазов в других органах и тканях (М).
По степени злокачественности выделяют три разновидности опухолей:
- Высокой дифференциации, когда клетки сходны с клетками железистого эпителия, такие образования растут медленно и часто имеют благоприятный прогноз;
- Низкой дифференциации, когда клетки сильно отличаются от нормальных, характеризуется быстрым ростом и ранними метастазами;
- Средней дифференциации.
Преимущества сонографии слюнных желез
Данный метод диагностики признан быстрым, надёжным, достоверным, доступным и на 100 % безопасным. Именно поэтому он пользуется такой популярностью не только в России, но и за рубежом. Более того, исследование практически не имеет противопоказаний. Наличие у пациента имплантов, инородных тел в организме, кардиостимуляторов никак не сказывается на проведении процедуры.
Среди плюсов можно также выделить возможность проведения при необходимости неограниченного количества обследований. Так как исследование не вызывает дискомфорта, неприятных ощущений, его можно проводить даже младенцам.
Использованная литература
- Злокачественные опухоли слюнных желез, Клинические рекомендации. Ассоциация онкологов России, 2022. — 55 с.
- Балканов, А.С., Быченкова, О.А., Сипкин, А.М. и др. Комбинированное лечение рака околоушной слюнной железы. Альманах клинической медицины, 2022. — № 4. — С. 309-313.
- Поляков, В.Г., Шишков, Р.В., Ермилова, В.Д. и др. Детская онкология, 2004. — № 1. — С. 45-47.
- Carlson, E., Schlieve, T. Salivary Gland Malignancies. Oral and maxillofacial surgery clinics of North America, 2022. — Vol. 31(1). — P. 125-144.
Интерпретация результатов УЗИ слюнных желез
В норме слюнные железы имеют чёткий контур, благодаря которому хорошо визуально просматриваются на УЗИ. Самыми крупными по величине являются околоушные железы. Их размеры в норме достигают 22-25 мм в толщину, 47-56 мм в длину, 25-35 мм в ширину. Для подъязычных желез нормальной считается длина 19-22 мм, толщина и ширина – 10-16 мм. Стандартная величина подчелюстных желез: 24-30 мм в длину, 14-18 мм в ширину.
Расшифровывает результаты сонографического исследования специалист функциональной диагностики, который выполняет процедуру. Полученные данные он сопоставляет с референсными параметрами. Выявление отдельных патологий либо комплексных отклонений на основании оценки различных диагностических факторов служит основанием для написания заключения.
Во время УЗИ специалист анализирует величину желез, их расположение, кровоснабжение, оценивает состояние лимфоузлов. Помимо этого, для качества сонографии ушных желез очень важен показатель эхогенности (возможность тканей органа передавать звук). Референсные значения эхогенности для каждого органа различны. Пренебречь этим показателем нельзя, ведь сниженные значения эхогенности при постановке диагноза могут свидетельствовать о наличии воспалительного процесса, отёчности, а высокие – об опухоли.
Если на сонографии слюнных желез у пациента выявляют новообразования, его направляют на дополнительную диагностику. Как правило, следующей процедурой для такого больного является контрастная магниторезонансная томография мягких тканей шеи. В редких случаях для точного определения характера образования проводят гистологию, пункцию, биопсию. В любом случае каждый из этих диагностических методов помогает установить, доброкачественной или злокачественной является обнаруженная опухоль. Взятие материала при пункции, биопсии осуществляется также с помощью УЗИ.
В нашу клинику обратилась женщина, 26 лет. При сборе анамнеза удалось выяснить, что на протяжении 6 месяцев у нее присутствуют периодические боли в области левой щеки, постоянный отек мягких тканей левой околоушной области и боковой поверхности шеи с левой стороны (рис. 1). При первичном осмотре пациентки температура тела нормальная, показатели жизненно важных функций стабильные, частота сердцебиения 70 ударов в минуту, частота дыхания 16 раз в минуту, артериальное давление 110/70 мм рт. ст. Лабораторные исследования выявили незначительное увеличение количества лейкоцитов.
Прежде чем рассмотреть вероятность одонтогенного происхождения данных симптомов, пациентка обращалась к различным специалистам. Назначаемые этими специалистами повторные циклы антибиотикотерапии оказались неэффективны. В последующем эхографическое исследование выявило присутствие небольшого сиалолита в левой околоушной слюнной железе и был поставлен диагноз «сиалолитиаз». В течение одного месяца пациентке были проведены 3 цикла дистанционной ударно-волновой литотрипсии в левой околоушной области. После проведенных процедур симптоматика сохранилась. Спустя несколько недель отек мягких тканей боковой поверхности шеи трансформировался в острый гнойный лимфаденит соответствующей локализации. В этот момент пациентка была направлена в лечебное учреждение, в котором работают авторы.
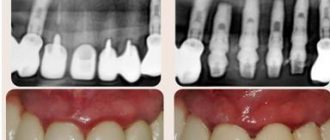
На ортопантомограмме выявлено наличие полуретенированного третьего моляра (зуб мудрости, зуб 38) (рис. 2). Дистально от зуба 38 определяется наличие очага разряжения костной ткани размером 10 мм, образовавшегося вследствие увеличения фолликула зуба 38.
Магнитно-резонансная томография (MRI) выявила наличие подкожного абсцесса левой околоушной области, а также наличие лимфаденопатии с левой стороны (рис. 3).
Было принято решение об удалении левого нижнего третьего моляра и проведении цистэктомии. Гистопатологический анализ участка оболочки удаленной кисты выявил наличие плотного воспалительного клеточного инфильтрата, состоящего в основном из лимфоцитов и плазматических клеток (рис. 4). За 30 минут до хирургического вмешательства пациентке внутривенно был введен препарат меропенем в количестве 2 граммов. После проведенной операции симптомы полностью исчезли, пациентка была выписана из клиники. Ей был назначен амоксициллин / клавулановая кислота в дозах 875 мг / 125 мг перорально, через каждые 12 часов в течение 7 дней. Во время последнего визита к врачу, спустя 6 месяцев после операции, признаков рубцового изменения кожи у пациентки обнаружено не было.
Рис. 1. Клинический вид абсцесса околоушной области. Гнойный лимфаденит латеральных шейных лимфатических узлов, появившийся после проведения дистанционной ударно-волновой литотрипсии по поводу лечения предполагаемого сиалолитиаза. Рис. 2. Ортопантомография выявила аномалию прорезывания зуба 38 и наличие фолликулярной кисты. Рис. 3. Магнитно-резонансная томография выявила формирование подкожного абсцесса в левой околоушно-жевательной области. Рис. 4. При гистологическом анализе участка оболочки удаленной кисты выявлено наличие плотного воспалительного клеточного инфильтрата, состоящего в основном из лимфоцитов и плазматических клеток (окраска гематоксилином и эозином).
Дифференциальная диагностика
Перечень клинических состояний, при которых наблюдается одностороннее увеличение околоушной области, включает сиалолитиаз, туберкулез, актиномикоз околоушной слюнной железы, лимфаденит, кисту околоушной слюнной железы, кисту сальной железы и неоплазию.
Сиалолитиаз
Слюннокаменная болезнь (сиалолитиаз) — это заболевание, которое по частоте поражения больших слюнных желез стоит на втором месте после эпидемического паротита и является причиной 30 % всех сиалоаденопатий. Наибольшая заболеваемость выявлена среди мужчин в возрасте от 30 до 60 лет [1]. Сиалолитиаз чаще поражает подчелюстную слюнную железу (83—94 %), реже — околоушную слюнную железу (4—10 %) и подъязычную слюнную железу (1—7 %) [2]. Существует несколько гипотез, посвященных этиологии образования камней в слюнных железах: гипотеза о роли анатомо-морфологических факторов (стеноз слюнного протока, дивертикул протока слюнной железы и др.), о влиянии состава слюны (сильное перенасыщение, дефицит ингибиторов кристаллизации и др.) и о значении воспалительных, химических или нейрогенных факторов. Камни состоят из смеси фосфатов кальция и в процессе кристаллизации притягивают и накапливают органический матрикс.
Удаление камней хирургическим способом является эффективным методом лечения, однако в некоторых случаях способствует развитию значительных осложнений в послеоперационном периоде. На данный момент существуют консервативные методы лечения, такие как дистанционная литотрипсия, контактная литотрипсия и перкутанная (чрескожная) литотрипсия [3].
Туберкулез околоушной слюнной железы
Туберкулез — инфекционный гранулематоз с хроническим течением, характеризуется разнообразием клинических проявлений и локализации. Несмотря на то что для данного заболевания типичным признаком является поражение легких, внелегочные формы болезни встречаются часто и составляют 20 % из всех случаев заболевания туберкулезом в активной форме [4]. Инфицирование слюнных желез происходит редко. Поражение околоушной слюнной железы и близлежащих лимфатических узлов может возникнуть при наличии очага туберкулезной инфекции в ротовой полости либо при наличии отдаленного очага в легком [5]. В этом случае заболевание сопровождается острым воспалением и диффузным отеком слюнной железы. В некоторых случаях происходит образование околоушного свища или абсцесса [6].
Актиномикоз околоушной слюнной железы
Первичный очаг актиномикоза представляет собой гранулему и характеризуется хроническим нагноением. Обычно причиной являются Actinomyces israelii — грамположительные анаэробные условно патогенные бактерии ротовой полости. Актиномикоз поражает здоровых людей, при наличии местных условий способствующих росту возбудителя. Зачастую заболевание поражает мягкие ткани, слюнные железы, кости и кожный покров в области лица и шеи. Первичный актиномикоз околоушной слюнной железы является очень редким заболеванием, внешние проявления которого могут иметь сходство с признаками наличия новообразования [7].
Клиническим признаком шейно-лицевого актиномикоза является наличие гнойного образования и типичных желто-зеленых гнойных выделений с содержанием мелких желтых гранул, имеющих диагностическое значение. Начальные симптомы включают болевые ощущения, повышение температуры, покраснение кожи, отек мягких тканей. Нагноение может отсутствовать [8].
Другие состояния, вызывающие одностороннее увеличение околоушной области
Одностороннее увеличение околоушной области может являться следствием наличия пальпируемого образования или диффузного отека. Локализация образования на поверхности слюнной железы может свидетельствовать о наличии лимфаденита, кисты околоушной слюнной железы, кисты сальной железы или опухоли экстрапаротидного расположения. Образование, расположенное в толще слюнной железы, может являться доброкачественной или злокачественной опухолью либо сиалоаденопатией.
Клинические симптомы злокачественных опухолей включают быстрый рост, паралич лицевого нерва, уплотнение ткани и наличие болевых ощущений. Чаще всего такие новообразования возникают у пожилых людей [9].
Диффузный отек околоушной области, не связанный с патологическим процессом в околоушной слюнной железе, может являться признаком гипертрофии жевательной мышцы, поражения височно-нижнечелюстного сустава или остеомиелита восходящей ветви нижней челюсти.
Обоснование диагноза
В случае одностороннего увеличения околоушной области при проведении дифференциальной диагностики необходимо учитывать анамнез текущего заболевания и месторасположение пальпируемого образования или диффузного отека. Сиалоденит может протекать при отсутствии какого-либо образования в слюнной железе. В этом случае наличие диффузного отека сопровождается резкими болями в области слюнной железы, которые исчезают через 15—20 минут. Болезненная припухлость может возникнуть после проведения лучевой терапии или явиться следствием вирусного воспаления слюнной железы, к примеру эпидемического паротита. В этих случаях обычная ортопантомограмма может быть использована для комплексной оценки патологии зубных рядов и окружающих костных структур, височно-нижнечелюстных суставов, гайморовых пазух и полости носа. Для того чтобы определить объем воспаленных тканей и количество скопившегося гноя, в случае если распространение инфекции затрагивает жевательные мышцы или фасции, используют компьютерную и магнитно-резонансную томографию.
У пациентки была обнаружена редкая фолликулярная киста. Наличие кисты сопровождалось воспалительным процессом, имеющим тенденцию к дальнейшему распространению на окружающие ткани. Нарушение процесса прорезывания обычно несет в себе риск повреждения зубного фолликула и образования фолликулярной кисты.
Авторы предположили распространение инфекции по восходящему пути, от фолликулярной кисты и далее, между внутренней поверхностью левой ветви нижней челюсти и внутренней крыловидной мышцей. Инфекция распространялась по этому пути и достигла вырезки нижней челюсти, сформировав подкожный абсцесс в левой околоушной области. Вирулентность микроорганизмов и действие жевательной силы могут объяснить распространение абсцесса вопреки гравитационным силам. Более того, проведенная ранее дистанционная ударно-волновая литотрипсия могла способствовать распространению инфекции и усилению процесса нагноения.
Удаление третьего моляра является рутинным хирургическим вмешательством, поэтому хирург-стоматолог и челюстно-лицевой хирург должны быть осведомлены о возможных осложнениях. Одонтогенные инфекции могут распространяться через различные клетчаточные пространства челюстно-лицевой области, сформированные мышцами и фасциями, вызывая серьезные осложнения, такие как абсцесс мозга, тромбоз кавернозного синуса, воспалительные процессы в височной области, медиастинит и тяжелые воспалительные процессы в глубоком латеральном пространстве шеи [10]. К счастью, в рассматриваемом нами случае воспалительный процесс не распространился на окологлоточное пространство, что могло бы привести к нарушению проходимости дыхательных путей и развитию опасного для жизни состояния.
В представленной статье описан редкий случай воспаления подкожной клетчатки и гнойной лимфоаденопатии, развившихся вследствие наличия фолликулярной кисты нижней челюсти, сопровождаемой образованием подкожного абсцесса околоушной области. Угроза развития тяжелых осложнений, таких как сепсис или вовлечение в патологический процесс окологлоточного клетчаточного пространства, в сочетании с быстрым распространением инфекции является показанием для экстренного проведения мероприятий, необходимых для постановки правильного диагноза и начала лечения.
Литература
- Grases F, Santiago C, Simonet BM, Costa-Bauzá A. Sialolithiasis: mechanism of calculi formation and etiologic factors.
Clin Chim Acta. 2003; 334(1—2): 131—6. - Lustmann J, Regev E, Melamed Y. Sialolithiasis. A survey on 245 patients and a review of the literature.
Int J Oral Maxillofac Surg. 1990; 19(3): 135—8. - Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases.
Acta Otorhinolaryngol Ital. 2007; 27(4): 161—72. - Lee IK, Liu JW. Tuberculous parotitis: case report and literature review.
Ann Otol Rhinol Laryngol. 2005; 114(7): 547—51. - Hamdan AL, Hadi U, Shabb N. Tuberculous parotitis: a forgotten entity.
Otolaryngol Head Neck Surg. 2002; 126(5): 581—2. - Sethi A, Sareen D, Sabherwal A, Malhotra V. Primary parotid tuberculosis: varied clinical presentations.
Oral Dis. 2006; 12(2): 213—5. - Ermis I, Topalan M, Aydin A, Erer M. Actinomycosis of the frontal and parotid regions.
Ann Plast Surg. 2001; 46(1): 55—8. - Mullins JE Jr, Ogle O, Cottrell DA. Painless mass in the parotid region.
J Oral Maxillofac Surg. 2000; 58(3): 316—9. - Musani MA, Sohail Z, Zafar S, Malik S. Morphological pattern of parotid gland tumours.
J Coll Physicians Surg Pak. 2008; 18(5): 274—7. - Kinzer S, Pfeiffer J, Becker S, Ridder GJ. Severe deep neck space infections and mediastinitis of odontogenic origin: clinical relevance and implications for diagnosis and treatment.
Acta Otolaryngol. 2009; 129(1): 62—70.
Стадии заболевания
Рак слюнных желез, как и другие злокачественные опухоли, классифицируют по стадиям в соответствии с общепринятой системой TNM. Буква T в аббревиатуре обозначает характеристики первичной опухоли: размеры и степень ее прорастания в окружающие ткани, N — распространение в лимфатические узлы, M — наличие отдаленных метастазов. В зависимости от этих показателей, в течении рака слюнной железы выделяют следующие стадии:
- Стадия 0 — это «рак на месте» (карцинома in situ). Опухоль находится в пределах слоя клеток, которые образуют слюнную железу, и не прорастает в соседние ткани.
- Стадия I — опухоль, которая находится в пределах слюнной железы и имеет размеры не более 2 см.
- Стадия II — опухоль достигает размеров более 2 см, но не более 4 см.
- Стадия III — опухоль, которая достигает размеров более 4 см и/или распространяется в окружающие ткани, либо опухоль любого размера, которая проросла в окружающие ткани, распространилась в один шейный лимфатический узел на той же стороне, причем, очаг в лимфоузле не более 3 см и не распространяется за его пределы.
- Стадия IV включает подстадии IVA, IVB или IVC. Первые две характеризуются разной степенью распространения злокачественной опухоли в анатомические структуры головы, шеи, в лимфатические узлы. Если диагностирована стадия IVC, это означает, что имеются отдаленные метастазы.
Помимо стадий, выделяют три степени злокачественности рака слюнных желез:
- I степень — низкая степень злокачественности. Такие опухоли называют высокодифференцированными. Опухолевая ткань максимально похожа на нормальную ткань слюнных желез. Она медленно растет, и прогноз для таких пациентов наиболее благоприятен.
- II степень — это умеренно дифференцированные опухоли. Опухолевая ткань более существенно отличается от нормальной. Такой рак более агрессивен и отличается более плохим прогнозом.
- III степень — низкодифференцированные опухоли. Раковые клетки практически полностью утрачивают черты нормальных. Такие опухоли ведут себя наиболее агрессивно.
Определение степени злокачественности помогает врачу спрогнозировать, как будет вести себя рак, и правильно спланировать лечение.
Симптомы заболевания
Доброкачественные и злокачественные опухоли слюнных желез проявляются сходными симптомами. Одно из главных отличий в том, что рак растет намного быстрее и чаще приводит к ряду симптомов, связанных с прорастанием в окружающие ткани, сдавлением нервов.
Нужно посетить врача, если вас стали беспокоить следующие симптомы:
- Появилось уплотнение или отек во рту, в области щеки, челюсти, шеи.
- Вы заметили, что ваше лицо стало асимметричным.
- Беспокоит боль во рту, в области шеи, уха, щеки, челюсти. Она долго не проходит.
- Онемение части лица.
- Слабость в мимических мышцах, из-за этого половина лица может быть «опущена», что становится особенно заметно при оскаливании зубов, нахмуривании бровей.
- Не получается широко открыть рот.
- Затруднение глотания.