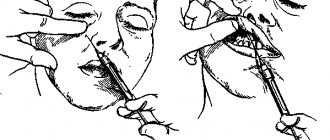
Целевой пункт инфраорбитальной анестезии: подглазничное отверстие, в которое входят периферические ветви нижнеглазничного нерва. Месторасположение целевого пункта можно определить 3 способами:1. Подглазничное отверстие расположено на 5-7 мм ниже места пересечения нижнего края глазницы с вертикальной линией, которая проходит через зрачок смотрящего вперед глаза (см. рис. 70, А).
Рис. 70. Местонахождение подглазничного отверстия (объяснение в тексте).
2. Посредине нижнего края глазницы пальпируется костный выступ или желобинка — место соединения скулового отростка верхней челюсти со скуловой костью — на 5-7 мм ниже этого выступа находится подглазничное отверстие (см.рис. 70, Б). 3. Подглазничное отверстие находится на 5-7 мм ниже места пересечения нижнего края глазницы с вертикальной линией, проведенной через середину второго верхнего премоляра (см. рис. 70, В). Нужно помнить, что ось подглазничного канала направляется вперед, в средину, вниз и пересекает ось канала противоположной стороны выше десневого сосочка между верхними центральными резцами (рис. 71, 72).
Рис. 71. Направление нижне-орбитальных каналов и место их пересечения между верхними центральными резцами
Рис. 72. Введение иглы в канал при внутриканальной инфраорбитальной анестезии (В.И.Заусаев с соавт., 1981)
Модификация внутриротовой инфраорбитальной анестезии:
продвижение иглы между клыком и первым премоляром. Аналогичным способом можно продвигать иглу на уровне клыка, первого и второго премоляров (рис. 74).
Рис. 74. Модификации внутриротовой инфраорбитальной анестезии.Место укола: 1 — между центральным и боковым резцами; 2— над клыком; 3— над первым премоляром
Подмечено: чем дистальнее место укола, тем слабее обезболивающий эффект за счет того, что ось подглазничного канала не совпадает с направлением укола. Поэтому лучше всего обезболивание будет при положении 1 (точка укола между центральным и боковым резцами), самое плохое положение 3 (точка укола над первым или вторым премоляром). При проведении иглы на уровне клыка, первого и второго премоляров невозможно попасть в подглазничный канал, обезболивание наступает за счет диффузии анестетика в области подглазничного отверстия. Необходимо отметить, что при указанных модификациях практически не бывает осложнений за счет травмирования сосудов и нервных окончаний при продвижении иглы. Поэтому в последние годы значительного распространения приобрела нижеследующая анестезия.
Методика выполнения
Инфраорбитальная анестезия предусматривает возможность использования одного из двух методов, выбор между которыми обуславливается спецификой анатомического строения челюстного отдела, а также целями, которые требуется достичь по итогам процедуры. Введение препарата осуществляется как наружным, так и внутренним способом, однако в обоих случаях от врача требуется концентрация и внимание.
Внутриротовой метод предусматривает определение положения нужного отверстия, после чего в области проекции мягкие ткани прижимаются к костному основанию, а губа в это же время отводится вверх. Участок введения иглы должен располагаться на 5 мм выше складки, обозначающей место перехода между премоляром и клыком. После установления контакта врач впрыскивает в канал около 1 мл препарата, после чего прощупывает положение устья концом иглы. Свободное положение означает попадание в нужный участок – острие погружается на глубину до 10 мм, где выпускается еще одна часть анестетика. Результат проявляется в течение 4-5 минут с момента ввода препарата.
В ситуациях, когда поместить иглу в участок между резцом и клыком не представляется возможным, укол совершается на уровне клыка, первого или второго малого коренного зуба. Однако в данном случае попадание в канал исключается, а обезболивающий эффект выступает результатом диффузии состава. Стоит также отметить, что интраоральный метод анестезии характеризуется рядом недостатков, к числу которых относятся техническая сложность реализации, а также ограничение на выполнение процедуры при диагностированном фронтальном периостите.
Внеротовой способ реализуется через внешнюю ткань, в области, расположенной рядом с носом. Проекция положения подглазничного отверстия выстраивается мысленно, после чего врач надавливает на ткань указательным пальцем, и отступает около 5 мм вниз, по направлению к центру. Ввод иглы осуществляется по трем направлениям – до момента контакта с тканью надкостницы, в которую вводится препарат. Далее повторяется порядок действий, аналогичный первому способу.
Применение активных анестетиков обуславливает возможность введения состава только в зоне под глазницей. При этом эффективность анестезии на участке иннервации альвеолярных ветвей фактически остается неизменной.
Техника проведения внутриротовой инфраорбитальной анестезии между клыком и первым премоляром:
1. Указательным пальцем левой руки фиксируют проекцию подглазничного отверстия к кости, большим пальцем подтягивают верхнюю губу вверх, к указательному пальцу (рис. 75, Б). 1. Иглу вкалывают на 5—7 мм выше переходной складки между клыком и первым премоляром, продвигают назад, вверх и ксредине так, чтобы она подошла к подглазничному отверстию (рис. 75, В).
Рис. 75. Этапы выполнения внутриротовой инфраорбитальной анестезии при уколе между клыком и первым премоляром: А — путь продвижения иглы при внутриротовой инфраорбитальной анестезии между клыком и первым премоляром, обозачена зона обезболивания зубов при инфраорбитальной анестезии (схема); Б: I этап — указательным и большим пальцами фиксируют мягкие ткани; В: II этап — иглу вкалывают на 5-7 мм выше переходной складки между клыком и первым премоляром, продвигают к устью подглазничного отверстия
Следующие этапы аналогичны указанному выше методу внутриротовой инфраорбитальной анестезии. При этой анестезии раствор вводят в устье подглазничного отверстия, что предупреждает травмирование сосудисто-нервного пучка. Необходимо отметить, что при применении сильного анестетика нет необходимости вводить обезболивающий раствор внутриканально.
Проводниковая анестезия. Часть 1
При проведении небной анестезии место депонирования раствора располагается впереди от большого небного отверстия на расстоянии 5-10 мм. Для этого при широко открытом рте пациента иглу вводят на 10 мм впереди и внутри от проекции большого небного отверстия на слизистую поверхность. Затем иглу продвигают вверх, к задней и к наружной части до соприкосновения с костью, после чего проводят аспирационную пробу. Вводить следует небольшое количество раствора: 0,3-0,5 мл. Обезболивание мягких тканей развивается в течение 3-5 минут. При проведении блокады большого небного нерва могут возникнуть следующие осложнения: — Если раствор ввести близко к большому небному отверстию и/или ввести чрезмерное количество раствора, то он может распространиться на мягкое небо. Это приведет к выключению мышц, осуществляющих глотание, и анестезии тканей мягкого неба, которое вызывает ощущение постороннего тела во рту. В результате у пациента возникает тошнота и позывы на рвоту. — Введение раствора под значительным давлением может вызвать рефлекторный спазм сосудов, сильное механическое сдавление и даже их разрыв, что приводит к некрозу мягких тканей. Особенно высок риск этого осложнения у пациентов пожилого и старческого возраста с атеросклеротическими явлениями и склонностью к повышенной ломкости кровеносных сосудов.
Резцовая анестезия
Проводят при вмешательстве на фронтальной группе резцов и альвеолярном отростке. Иглу вкалывают в резцовый сосочек, расположенный в месте пересечения средней линии и линии, соединяющей оба клыка, а затем ее конец вводят в резцовое отверстие и продвигают по резцовому каналу на глубину 0,8-1,0 см. На этой глубине выпускают 0,5 мл раствора анестетика. Зона обезболивания захватывает десну в области резцов верхней челюсти и слизистую оболочку с надкостницей переднего отдела твердого неба до линии, соединяющей оба клыка. Подглазничная (инфраорбитальная) анестезия Осуществляют двумя путями — внутриротовым и внеротовым. При внутриротовом способе иглу вкалывают в переходную складку над боковым верхним резцом соответствующей стороны, а затем продвигают вверх и латерально к прощупываемому подглазничному отверстию. Это отверстие находится на 0,5 см ниже середины нижнеглазничного края. Шприц располагают косо на уровне верхнего центрального резца противоположной стороны. По мере продвижения иглы на глубину 1,5-2,0 см в месте топографии подглазничного отверстия вводят 1,5-2 мл раствора анестетика. Зона анестезии включает передние и средние верхние альвеолярные нервы, отходящие от нижнеглазничного нерва. При внеротовом способе инфраорбитальной анестезии иглу вкалывают над подглазничным отверстием до кости, кончиком иглы отыскивают это отверстие, затем вводят в него иглу и продвигают ее по подглазничному каналу на глубину от 0,8 до 1,0 см, куда и выпускают медленно 1,5-2 мл анестетика. Направление шприца и иглы аналогично таковому при внутриротовом способе. Зона обезболивания с губо-щечной стороны захватывает резцы, клык и первый премоляр, а также соответствующий участок слизистой оболочки десны верхней челюсти. Кроме того, анестезируется соответствующая сторона верхней губы, крыло носа и передняя часть щеки. Проводниковое обезболивание на нижней челюсти именуется мандибулярной анестезией, однако такое название не соответствует сути, так как у отверстия нижней челюсти выключают его периферические ветви — нижний луночковый и язычный нервы.
«Мандибулярная» анестезия
Может быть достигнута различными способами проведения инъекции. Наиболее часто на практике применяется внутриротовая методика пальцевым и аподактильным (беспальцевым) подходом. Анестезия с помощью пальца проводится при широко открытом рте вколом иглы до кости по верхнему краю концевой фаланги указательного пальца левой руки, располагаемого в ретромолярном треугольнике соответствующей стороны, при отведении шприца на премоляры нижней челюсти противоположной стороны; затем шприц перемещают к резцам, иглу продвигают вглубь на 2 см по кости и вводят 2-3 мл анестетика. Аподактильный подход имеет ориентиром крыловидно-нижнечелюстную складку. При широко открытом рте больного шприц располагают на уровне малых коренных или первого большого коренного зуба противоположной стороны, а вкол иглы проводится в наружный скат указанной складки на середине расстояния между жевательными поверхностями верхних и нижних больших коренных зубов (при отсутствии зубов — на середине расстояния между гребнями альвеолярных отростков). Иглу продвигают до контакта с костью на глубине 1,5-2 см, после чего вводят 2-3 мл анестетика. Зона обезболивания соответствует выключению нижнего альвеолярного и язычного нервов — костной ткани альвеолярного отростка и зуба нижней челюсти соответствующей половины (от третьего моляра до второго резца), слизистой оболочки дна полости рта и языка на 2/3 его поверхности. При этом щечный нерв выключается дополнительно проведенной инфильтрационной анестезией по переходной складке.
Торусальная анестезия по М.М. Вейсбрему одновременно выключает нижнелуночковый, язычный и щечный нервы; практически удобна и оперативна. Слияние костных плоских гребешков, идущих книзу от венечного отростка и мыщелкового отростка ветви нижней челюсти, автор назвал выступом, или торусом. В рыхлой клетчатке на уровне этого возвышения проходят три указанных нерва, поэтому их анестезия называется торусальной. Ее проводят следующим образом: шприц с иглой длиной 4 см располагают на уровне второго или третьего нижнего моляра на стороне, противоположной обезболиванию. Вкол делают в область желобка, расположенного латераль-нее по крыловидно-нижнечелюстной складке, на 0,5 см ниже жевательной поверхности верхних моляров. Иглу продвигают до упора в кость, где и выпускают 1,7 мл анестетика; 1 мл анестетика выпускают при выведении иглы для анестезирования щечного нерва. Зона анестезии аналогична, наступает быстрее (через 15 минут), однако такой подход осуществим только при широко открытом рте; при ограничении открывания рта этот вариант анестезии нижнелуночкового нерва невыполним. Согласно исследованиям И.И. Левена (1987), раствор анестетика в количестве 1,8 мл при инъекции заполняет крыловидно-челюстное пространство независимо от способа его введения, в связи с чем автор считает, что термин «торусальная анестезия» не обоснован, и фактически такого способа нет. На практике врачи-стоматологи применяют эту методику как анестезию нижнеальвеолярного нерва.
Предложенный П.М. Егоровым способ «мандибулярной» анестезии заключается в топографо-анатомическом обосновании ориен-тира вкола иглы для более точного подведена анестетика к нижнелуночковому нерву. Для этого на коже лица в области ветви челюсти нг стороне анестезии определяют проекцию крыловидно-нижнечелюстного пространства и верхнего края нижнечелюстного отверстия. С этой целью при открытом рте линейкой измеряют расстояние между нижним краем скуловой дуги (впереди от суставного бугорка) и нижним краем нижней челюсти, а также между передним и задним краями ветви. Двумя взаимно перпендикулярными линиями, проведенными через центр, делят ветвь нижней челюсти на четыре квадранта. Проекцию крыловидно-нижнечелюстного пространства над нижнечелюстным отверстием на коже определяют при помощи пальца, который располагают соответственно образоавшемуся верхнелатеральному квадранту. Вкол иглы производят на 1,5 см ниже и кнаружи от крючка крыловидного отростка клиновидной кости, то есть в межмышечный треугольник, расположенный ниже среднего края наружной крыловидной, латеральнее внутренней крыловидной мышц и медиальнее височной мышцы. Не касаясь мышц, иглу продвигают по межмышечному пространству к участку ветви нижней челюсти, фиксированному кончиком среднего пальца левой руки. По пути следования иглы у внутренней поверхности ветви нижней челюсти вводят медленно 2-3 мл раствора анестетика. Выключение нижнего луночкового, язычного, а нередко и щечного нервов наступает в течение 10-15 минут. Зона обезболивания типична для проводниковой анестезии на нижней челюсти. Частота успешного проведения анестезии оказывается выше (до 98%), чем при описанных методах блокады нижнего альвеолярного нерва по методике Гоу-Гейтса. Из всех широко известных способов блокады нижнего луночкового нерва наиболее эффективным признан способ, который в 1973 году был предложен австралийским стоматологом-практиком Гоу-Гейтсом (Gow-Gates, 1973). По оценкам различных исследователей, эффективное обезболивание при применении этого метода достигается в 90-97% случаев. Положительные аспирационные пробы составляют от 1,6% до 1,9% случаев, что почти в 10 раз меньше, чем при других способах анестезии. Местные постинъекционные осложнения (гематомы, затрудненное открывание рта) возникают настолько редко, что даже не оцениваются авторами в процентном исчислении. Кроме того, одной инъекцией 1,8-2,2 мл местноанестези-рующего раствора при способе Гоу-Гейтса удается достичь обезболивания не только нижнего луночкового, но и язычного, челюстно-подъязычного, ушно-височного нервов, а в 65-75% случаев — и щечного нерва. Приведенная характеристика способа свидетельствует о бесспорной целесообразности его широкого внедрения в практику отечественной стоматологии.
Продолжение статьи здесь
Источник rusmg.ru
Внеротовой классический метод инфраорбитальной анестезии
Инъекционный инструментарий: карпульный шприц или одноразовый пластмассовый шприц на 2 мл, игла длиной 25мм. Техника проведения анестезии1. Указательным пальцем левой руки фиксируют проекцию подглазничного отверстия к кости (рис. 76).
Рис. 76. Внеротовой классический метод инфраорбитальной анестезии (В.И.Заусаев с соавт., 1981)
2. Отступив от проекции отверстия вниз и ксредине на 5 мм, иглу вкалывают до кости, направляя ее вверх, назад и ксредине. 3. Впереди иглы выпускают 0,5-1 мл анестетика. Когда игла коснется кости, осторожно ищут вход в канал. Иногда игла сразу проваливается в канал. С опытом часто удается сразу же войти в канал. 4. Войдя в подглазничный канал, продвигают иглу на 3 мм и после аспирационной пробы выпускают 0,5 мл анестетика. Обезболивание наступает мгновенно. 5. Зона обезболивания — см. внутриротовой способ (рис. 77).
Рис. 77. Зона обезболивания при инфраорбитальной анестезии
Указанную анестезию применяют, как правило, для введения анестетика в подглазничный канал — для качественного и длительного обезболивания при травматических вмешательствах (операциях). При значительных воспалительных процессах (периостите, остеомиелите) верхней челюсти, когда воспалительный инфильтрат распространяется на всю подглазничную область, для обезболивания мы применяли модификацию внеротовой инфраорбитальной анестезии.
Техники проведения
Нижнечелюстная проводниковая анестезия может проводиться внутриротовым и внеротовым способами.
Внутриротовые техники введения:
- пальпаторная;
- аподактилная;
- апдактилный способ по А.Е. Верлоцкму.
Внеротовые техники:
- подскуловое введение в различных модификациях;
- введение под нижнюю челюсть;
- позадичелюстный способ введения.
Далее рассмотрим методы, которые чаще всего используются в стоматологической практике.