- Что за болезнь — кандидоз
- Симптоматика
- Причины
- Лечение
- Методы терапии
- Профилактические меры
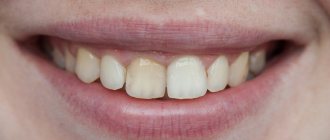
Многим родителям известна такая распространенная проблема у детей, как молочница, характеризующаяся появлением на тканях ротовой полости белого налета. В медицине это патологическое состояние имеет термин «кандидоз» и относится к грибковым заболеваниям. Наиболее часто развивается кандидоз во рту у ребенка в первый год жизни. Симптомы молочницы сильно беспокоят малыша, но своевременное лечение позволяет быстро и без последствий избавиться от грибка.
Что за болезнь — кандидоз
Согласно статистике, около 30 % грудничков сталкиваются с кандидозом. Возбудителем заболевания является грибок Кандида. Эти специфические микроорганизмы в норме присутствуют в организме каждого человека даже при отсутствии проблем со здоровьем, но только в малом количестве.
Кандидоз полости рта у детей встречается гораздо чаще, поскольку иммунная система малышей еще не сформирована и не способна противостоять патогенным микроорганизмам и воздействию негативных внешних факторов.
При ослабленном иммунитете и сопутствующем воздействии провоцирующих факторов, грибок начинает активно размножаться, поражая слизистые оболочки. Без терапевтического лечения кандидоз устраняется в исключительных случаях. Гораздо чаще, если лечение молочницы не проводится, возникают осложнения, а сама инфекция распространяется по организму.
«Молочница»: частая проблема с неправильным лечением
Что такое кандидоз («молочница») знает каждая женщина. И у каждой есть «проверенное» средство. Но что делать, если симптомы возвращаются? Почему кандидоз может «упорствовать»? И как найти индивидуально эффективное лекарство?
Почему «растет» грибок кандида?
1. Дефицит лактобактерий
Основой женской микрофлоры, как известно, служат лактобактерии. Доля которых, в идеале, составляет не менее 85%.
Оставшиеся 15% — это десятки видов условно-патогенных бактерий и 4 вида грибов Candida. Наличие которых допустимо и безопасно, но только в ограниченном количестве.
Контроль численности таких возбудителей находится в ведении лактобактерий, выделяющих молочную кислоту и перекись водорода. И пока последних достаточно, «условно-вредные» — не способны к размножению.
Для поддержания нормальной активности лактобактериям нужно питание — гликоген поверхностных («погибших от старости») клеток влагалищного эпителия.
А скорость обновления эпителия, то есть «пополнения продовольственных запасов», в свою очередь, зависит от баланса эстрогенов.
Таким образом, снижение лактобактерий и «разрастание» на этом фоне грибов и прочих возбудителей, часто связано с дисбалансом эстрогенов и наблюдается при:
- Заболеваниях или сниженной функции яичников,
- При приеме некоторых оральных контрацептивов;
- На фоне острого стресса
- На фоне резкого похудения (для синтеза эстрогенов нужны жиры).
Механически спровоцировать нарушения могут частые спринцевания и прочие подобные процедуры, «смывающие» поверхностный слой клеток и некоторое количество полезной флоры.
Ну а среди иных причин:
- воспалительные заболевания
- инфекции, передающиеся половым путем
- длительный и/или «нецелевой» прием антибиотиков
- и применение антибактериальных/ антисептических свечей.
2. Недостаточность иммунитета
«Молочница» может быть связана и с нарушениями иммунитета, поскольку Candida находится «под присмотром» местных защитных сил.
И еще одним фактором риска кандидоза являются:
- различные иммунодефицитные состояния
- хронические патологии, пагубно влияющие на иммунитет (сахарный диабет, патологии щитовидной железы, онкологические процессы и прочие),
- прием глюкортикоидных гормонов.
3. Бытовые причины
Ну а самым «банальным» провокатором нарушения может стать регулярное использование гигиенических прокладок, ношение синтетического белья и некоторые другие факторы, создающие условия для повышения местной температуры, дефицита кислорода и повышенной влажности. То есть то, что и «любят» грибы рода Candida.
Кандидоз или «другое»
Если заподозрить риск кандидоза можно уже по наличию перечисленных факторов. То отличить кандидоз от вагиноза на первый взгляд – непросто.
При этом, лечение одной и другой патологии – принципиально различно. А применение нецелевой терапии ведет к хронизации процесса и развитию осложнений, вплоть до бесплодия.
«На глаз» определить кандидоз может помочь характер выделений – белые, творожистые, с кислым запахом, сопровождаемые сильным зудом. Однако такие «классические» признаки бывают не у всех и не всегда.
Вагиноз (бактериальный вагиноз) чаще «имеет» обильные бело-серые, иногда пенистые, выделения, с щелочным («рыбным») запахом, усиливающимся после полового контакта. Иногда с зудом. Однако и здесь характер симптомов сильно варьирует. А, помимо прочего, нарушения могут быть комбинированными.
Таким образом, чтобы наверняка отличить кандидоз от других форм влагалищного дисбиоза потребуется анализ флоры.
И наиболее полную картину позволяет получить анализ «Флороценоз».
Исследование включает подсчет:
- лактобактерий,
- возбудителей бактериального вагиноза Gardnerella vaginalis
- и Atopobium vaginae,
- Enterobacteriaceae,
- Ureaplasma urealyticum,
- Candida albicans,
что позволяет дифференцировать сразу несколько видов дисбиозов за «один раз» и применить правильное лечение.
Типирование грибов рода Candida позволяет подобрать эффективный противогрибковый препарат. Ведь не всем известно, но некоторые из перечисленных типов обладают выраженной устойчивостью к популярным средствам. Можно получить результат типирования в тесте «Флороценоз» или сдать вагинальный мазок на отдельный тест типирование грибов, чтобы точно определить вид возбудителя молочницы и подобрать нужный противогрибковый препарат.
Профилактика кандидоза
Резюмируя все вышесказанное и придерживаясь национальных клинических рекомендаций, можно заключить, что профилактика «молочницы», как у женщин, так и у мужчин сводится к:
- соблюдению личной гигиены,
- применению барьерных методов контрацепции,
- воздержанию от незащищенных половых контактов с частой смены партнеров,
- избеганию бесконтрольного приема гормональных и антибактериальных препаратов,
- исключению из «гардероба» тесного, синтетического нижнего белья,
- контроль за состоянием общего, гормонального и репродуктивного здоровья.
Женщинам, кроме того, стоит:
- ограничить использование гигиенических прокладок только днями менструации,
- исключить спринцевания, влагалищный душ и прочие подобные процедуры,
- предотвратить длительное применение внутриматочных средств и влагалищных диафрагм.
И особого внимания требуют беременные, ввиду физиологического ослабления иммунитета, изменения гормонального фона и застоя лимфы в малом тазу из-за повышения внутрибрюшного давления. Что создает «благоприятные» условия для развития влагалищного дисбиоза.
Симптоматика
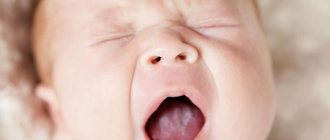
Кандидоз ротовой полости у детей может иметь разную форм проявления и выраженности симптомов: легкая, средняя и тяжелая. Как правило, каждая форма соответствует стадии развития заболевания. Если своевременно не проводится терапия, то признаки грибкового поражения становятся более интенсивными и количество симптомов увеличивается.
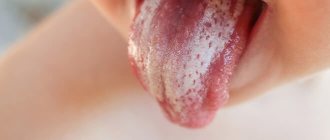
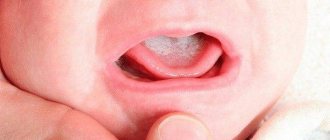
При легкой форме заболевания на слизистой рта появляется сыпь красного цвета, которая сверху покрывается налетом белого цвета. На следующей стадии у ребенка наблюдается отечность тканей и образование локализованных белых пятен с налетом творожной консистенции. Постепенно эти пятна сливаются в большую площадь поражения. При удалении налета, открываются кровоточащие язвочки. Если молочница запускается, то грибок распространяется уже на всю ротовую полость, включая губы, язык и горло. Все ткани полностью покрываются творожным налетом.
К общим симптомам кандидоза у детей относят:
- ощущение жжения и зуда во рту;
- дискомфорт и боль при приеме пищи;
- частое срыгивание у младенцев;
- образование трещин в уголках губ;
- повышение температуры.
Дети первых двух лет жизни сообщают о своем состоянии отказом от еды, постоянными капризами и беспричинным плачем. Увидеть признаки кандидоза не сложно, поэтому если у ребенка резко поднялась температура или он отказывается от еды, педиатры и стоматологи рекомендуют проверить ротовую полость на наличие белого налета. При подозрениях на молочницу, затягивать с визитом к специалисты не желательно, поскольку грибковая инфекция быстро прогрессирует.
Осложнения молочницы
Молочница (кандидоз) – это болезнь, поэтому ее появление требует специальных мер по немедленному лечению. Легкая форма кандидоза при отсутствии лечения может перейти в более тяжелую. Детский организм устроен так, что инфекция из одного места быстро распространяется на другое. Поэтому недооценивать молочницу как болезнь нельзя. В ослабленных организмах детей грибки Кандида могут распространиться в кишечник и нарушить его естественную среду.
Грибки могут попасть в кишечник, где тоже начнут размножаться
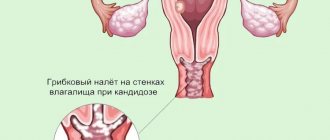
Особенно сложными для лечения могут стать проявления молочницы в половых органах девочек. Несвоевременное лечение может обернуться тяжелыми последствиями: грибок во влагалище может вызвать вульвовагинит, который приводит к сращиванию половых губ или слизистой влагалища (синехия). Лечение данной проблемы происходит только хирургическим методом. Поэтому лечение белого налета во рту у девочек должно сопровождаться постоянным контролем родителей за состоянием половых органов.
- Сколько наркотики выводятся из организма
Важно! При малейших признаках осложнений в виде покраснений и выделений необходима консультация специалиста.
Синехия
Наличие большого количества бактерий в ротовой полости может вызвать их попадание в кровь ребенка, лимфатическую систему, а из них — во все органы. Необходимо начинать лечение вовремя, чтобы не допустить такого серьезного осложнения молочницы.
Важно! Лечение должно проходить до полного выздоровления ребенка. В противном случае болезнь может перейти в хроническую форму, которая значительно ослабит иммунитет, а это станет причиной развития аллергии и других болезней.
Бактерии могут попасть и в кровь
Причины
Основной причиной развития кандидоза слизистой оболочки полости рта у детей является ослабленный иммунитет. Если ребенок рождается недоношенным, то вероятность возникновения у него молочницы очень высокая. Так же часто подвергаются грибковому поражению дети, находящиеся на грудном вскармливании или имеющие врожденные патологии.
К провоцирующим факторам относят:
- наличие вагинального кандидоза у матери во время беременности (ребенок может заразиться при прохождении через родовые пути);
- недостаточная гигиена женской груди при грудном вскармливании (грибок часто локализуется именно на сосках из-за благоприятной для него среды);
- плохая обработка инициальных вещей ребенка (бутылочки, соски и т. д.);
- привычка родителей облизывать соски (даже если у взрослого нет признаков молочницы, во рту может присутствовать грибок, который передастся ребенку);
- длительный прием препаратов группы «антибиотики» (лекарства способствуют снижению собственного иммунитета);
- частые срыгивания у младенцев (после срыгивания внутри полости рта сохранится повышенная кислотная среда, благоприятная для грибка);
- чрезмерная и частая сухость во рту (отсутствие слюны, как защитного средства от активности патологических микроорганизмов).
Заражение грибком Кандида детей старше 2 лет может произойти в результате употребления немытых продуктов, сырого молока или же проточной воды. Если у ребенка старше 3 лет внезапно проявились признаки молочницы, следует обследоваться не только на грибковую инфекцию, но и на другие возможные заболевания, которые могут сопровождаться «затуханием» иммунной системы.
Признаки заболевания
Ключевым признаком заболевания в детском возрасте является появление на эпителиальных тканях белесого налета, скрывающего под собой эрозированные участки тканей. Очаги поражения могут появляться на миндалинах, в области зева, на языке, в уголках рта и на кайме губ.
У детей с еще несформировавшейся речью острый кандидоз может проявляться в форме отказа от пищи, раздражительности, плаксивости, сомнологических нарушений, появления кровотечений из десен. Дети постарше могут жаловаться на боли во рту при питании, на зуд и жжение эпителиальных тканей в области поражения.
Основными признаками хронического кандидоза являются:
- отечность эпителия;
- появление на эпителиальных тканях налета светло-коричневого цвета;
- сухость, боли в полости рта;
- систематические кровотечения из десневых тканей.
Лечение
Грибковыми заболеваниями у детей может заниматься педиатр, инфекционист или дерматолог. Если речь идет о лечении молочницы ротовой полости, то терапию может проводить и врач-стоматолог.
Диагноз «кандидоз» определяется в большинстве случаев на основании проведенного специалистом осмотра полости рта. Если имеются какие-либо сомнения, то доктор направляет пациента на дополнительные обследования. Чаще для подтверждения заболевания используют метод лабораторного исследования мазка, взятого изо рта, на наличие грибка.
Лечение молочницы у детей предполагает комплексный подход. Если заболевание не запущенное, то проводится местная терапия в сочетании с принятием мер по укреплению иммунитета. При тяжелой форме проводится лечение кандидоза полости рта у детей препаратами системного действия, местными средствами и соблюдением профилактических рекомендаций.
Влияет ли COVID-19 на состояние зубов и десен?
При ковиде могут проявляться кожные симптомы. К сожалению, врачи часто игнорируют осмотр ротовой полости пациентов с подозрением на коронавирусную инфекцию из соображений безопасности.5
По данным The New York Times, после перенесенного коронавируса человек может испытывать проблемы с зубами и деснами. Газета приводит в пример несколько случаев, когда люди, переболевшие COVID-19, сталкивались с выпадением зубов.7
Эти наблюдения подтверждают необходимость стоматологического наблюдения за пациентами во время болезни и после COVID-19.
Методы терапии
Лечение кандидоза начинается с обработки полости рта. Первую процедуру выполняет специалист уже на приеме. Для удаления налета используют антисептические средства. Затем врач может нанести противогрибковое средство.
Родителю следует внимательно следить за действиями стоматолога, так как в дальнейшем придется самостоятельно обрабатывать ротовую полость в домашних условиях. Нужные препараты будут назначены специалистом. Местные противогрибковые средства опасны при передозировке, в особенности для детского организма, поэтому нужно строго следовать рекомендациям врача.
В запущенных случаях назначают медикаменты в форме растворов, капель или таблеток. Препаратов, которые доступны для лечения кандидоза у детей немного. Заменять их на взрослые аналоги также опасно. Дозировка должна строго соблюдаться.
Обязательным дополнением к основной терапии является соблюдение правил гигиены, хороший сон, правильное питание и принятие мер по укреплению иммунитета (прием в пищу полезных продуктов, при необходимости аптечных витаминов, прогулки и т. д.).
Хейлит при COVID-19
Хейлиты – это воспалительные заболевания губ, кожи вокруг губ и слизистой губы.
Основные симптомы хейлита10:
- сухость и стянутость губ
- корочки на губах
- зуд, жжение
- покраснение
- болезненность
- трещины
Реже встречаются:
- пузыри
- кровяные корочки
- экссудат (выделение жидкости)
Степень выраженности симптомов и их наличие зависит от вида хейлита. Лечение хейлита всегда комплексное и также зависит от формы хейлита.
Общее лечение хейлита
- Нормализация питания, соблюдение диеты, не содержащей аллергены, исключение острой, раздражающей пищи
- Приём витаминов, особенно, группы В и РР (никотиновая кислота)
- Антибактериальные, противогрибковые и противовирусные препараты при инфекционных хейлитах (Важно! Эти препараты принимают только по назначению врача!)
- Противоаллергические препараты
- Седативные препараты (Назначает лечащий врач!)
Местное лечение хейлита
- Обезболивающие препараты при необходимости
- Антисептики
- Протеолитические ферменты для очищения эрозий
- После стихания воспаления и боли, заживляющие мази
- Кортикостероидные мази (Важно! Назначаются редко и только врачом, так как имеют много побочных эффектов.)
- Физиотерапия
- Хирургическое лечение
При актиническом хейлите необходимо сократить пребывание на солнце, обязательно использовать крема и помады с SPF.
Важным этапом является гигиена полости рта, необходимо снять зубной камень, налёт и вылечить кариесы, иначе велика вероятность наступления рецидивов.
Антисептически необходимо обрабатывать не только пораженный участок, но и всю полость рта, чтобы избежать инфицирования пораженных участков губы и снизить риск рецидивов.
Для лечения инфекционных хейлитов можно использовать раствор Тантум® Верде.
Почему возникает молочница у ребёнка?
Научное название болезни – кандидоз, в народе же его именуют молочницей. Он представляет собой поражение дрожжеподобными грибками Candida albicans кожи, слизистых оболочек. Грибки относятся к условно-патогенным организмам, проживают в организме ребёнка и каждого взрослого человека в нормальных количествах. Но после создания хороших условий начинают размножаться, создавать неприятные симптомы. Причиной развития недуга всегда является слабый иммунитет маленьких крох. Давайте узнаем, какие же факторы способствуют снижению защитных функций организма и могут стать причиной молочницы. К ним относят:
- трещинки и травмы на слизистой полости рта;
- ожоги и другие повреждения кожного покрова;
- нарушения работы ЖКТ (чаще всего дисбактериоз), срыгивания;
- длительная терапия гормональными, антибиотическими препаратами;
- отсутствие гигиены или плохое её соблюдение;
- переедание сладких смесей;
- употребление большого количества сладостей (для деток постарше);
- период прорезывания зубов;
- абсолютно любые воспаления, простуды, инфекции;
- авитаминоз, нарушение метаболизма;
- длительное пребывание во влажном помещении, в подгузниках.
Педиатры, в том числе и доктор Комаровский, говорят, что молочница в ротовой полости чаще всего развивается:
- у недоношенного ребёнка,
- у малышей после операций.
Также в группу риска входят младенцы, которые не получают всех питательных и витаминных веществ, находящихся в грудном молоке мамы, поскольку для кормления применяются искусственные смеси. Грибки способны передаться при родах, если женщина не вылечила кандидоз половых органов. Чаще всего так и происходит.